Pytanie 1
Przedstawiony obraz został zarejestrowany podczas wykonywania

Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
Przedstawiony obraz został zarejestrowany podczas wykonywania

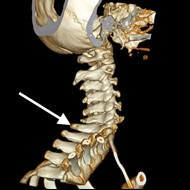
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
Który środek ochrony radiologicznej należy zastosować podczas badania czaszki 53-letniego pacjenta za pomocą tomografii komputerowej?
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
Ligand stosuje się
Głowica typu convex w USG służy do badania
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
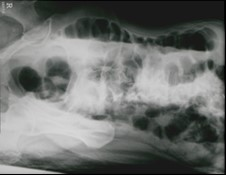
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
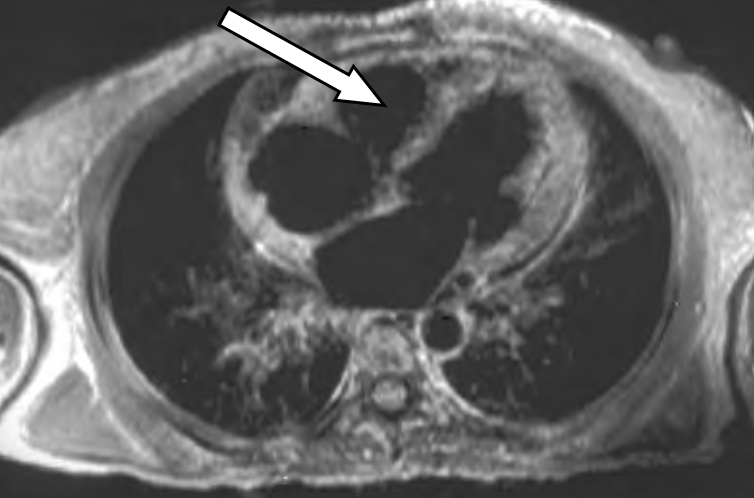
Na skanie rezonansu magnetycznego serca oznaczono
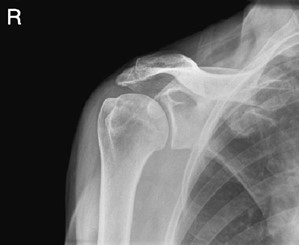
Na radiogramie uwidoczniono
Limfografia to badanie kontrastowe
DSA to cyfrowa
Badanie polegające na wprowadzeniu cewnika przez pęcherz moczowy do moczowodu i miedniczki nerkowej i podaniu środka kontrastującego to
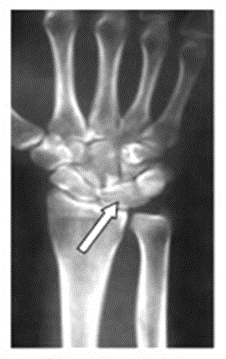
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
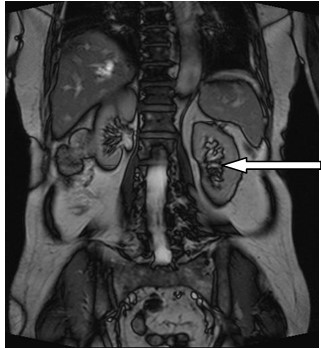
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
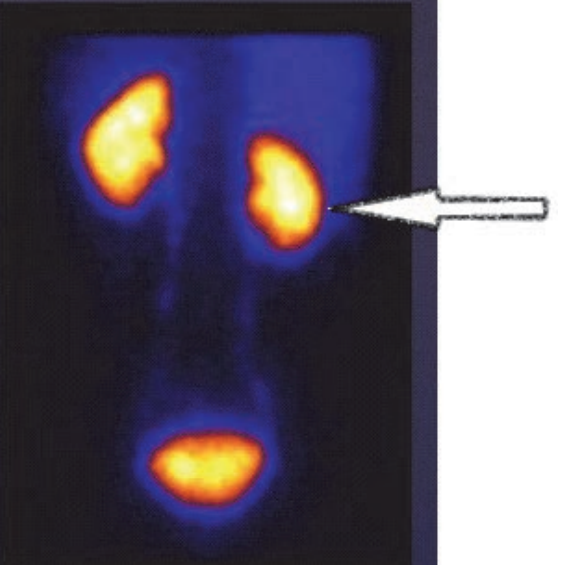
Na scyntygramie strzałką oznaczono
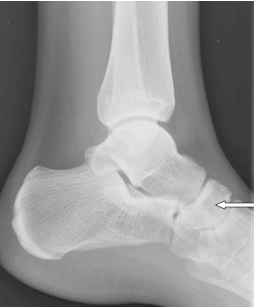
Na radiogramie strzałką oznaczono
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
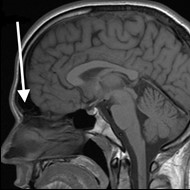
Na rentgenogramie strzałką zaznaczono
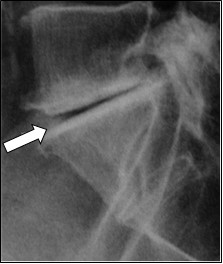
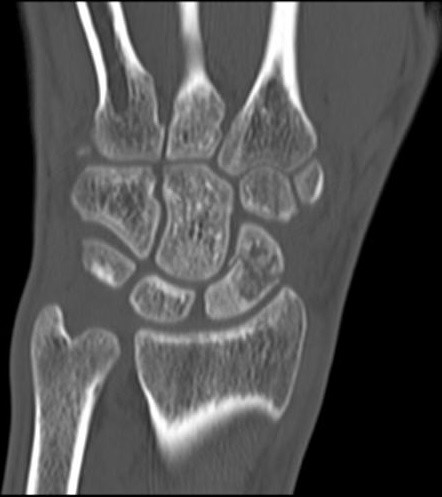
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
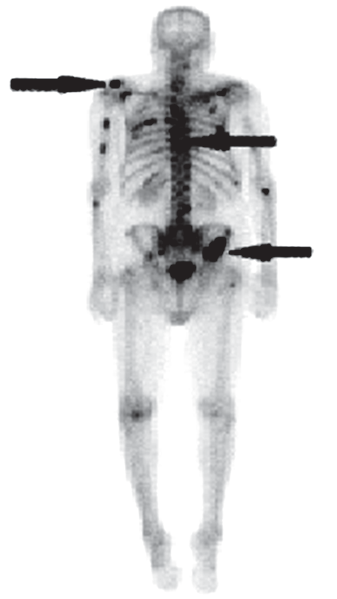
Na scyntygramie kości strzałkami oznaczono ogniska
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Więzka promieniowania X to
W obrazowaniu MR wykorzystuje się moment magnetyczny
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
Która sekwencja w obrazowaniu MR jest stosowana do uwidocznienia naczyń krwionośnych?
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
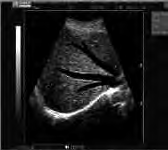
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
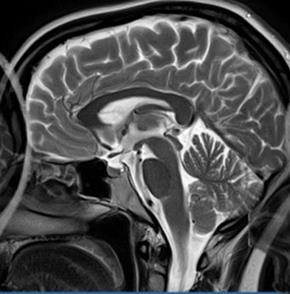
Zaznaczona strzałką struktura anatomiczna na obrazie rezonansu magnetycznego to
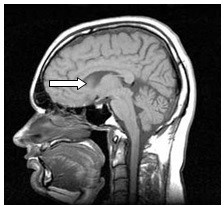
Zwiększenie napięcia na lampie rentgenowskiej powoduje
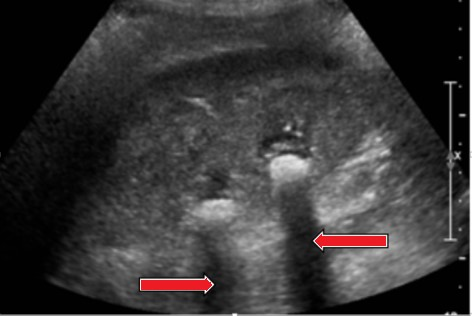
Który artefakt wskazano strzałkami na obrazie USG nerki?
W których projekcjach wykonuje się standardowe badanie mammograficzne?
Na którym obrazie zarejestrowano badanie scyntygraficzne?
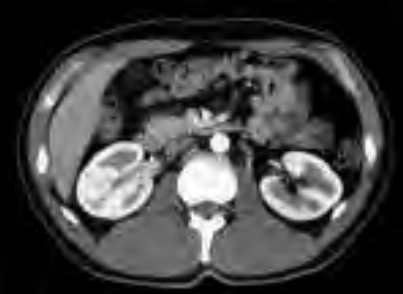
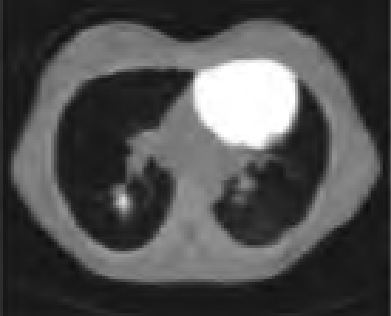
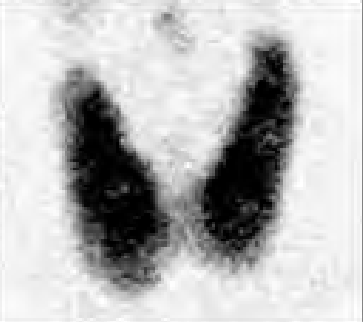
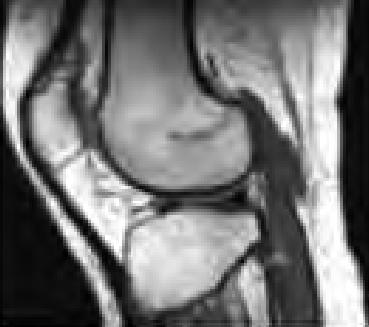
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?