Pytanie 1
Ile ścian ma jama bębenkowa?
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Ile ścian ma jama bębenkowa?
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
Czynnikiem wpływającym na powstanie niedosłuchu odbiorczego nie jest
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie
Jednym z podstawowych wskazań do wszczepienia implantu pniowego jest
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
Co stanowi przegrodę między uchem zewnętrznym i środkowym?
Jaki kształt ma krzywa artykulacyjna w niedosłuchu odbiorczym o lokalizacji ślimakowej?
Podczas wykonywania wycisku z ucha, po założeniu tamponu, protetyk powinien sprawdzić, czy tampon
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
Kosteczki słuchowe występują w kolejności (począwszy od błony bębenkowej):
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Implant kostny BAHA zaleca się pacjentom
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Na podstawie wyniku tympanometrii można stwierdzić
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Który audiogram dotyczy pohałasowego ubytku słuchu?
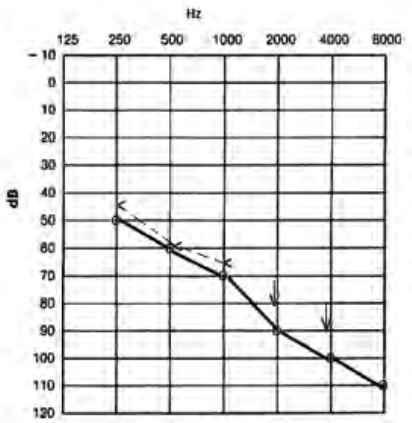
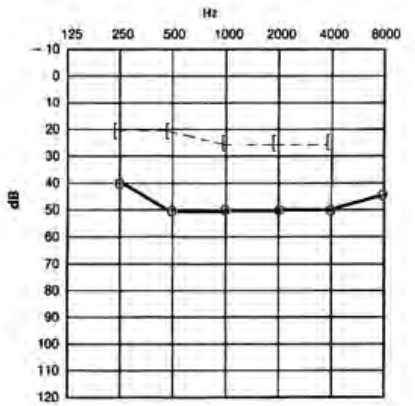
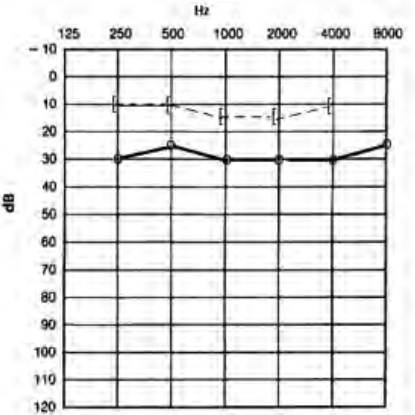
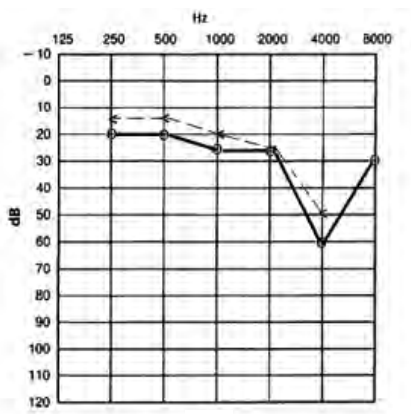
Uszkodzenie układu słuchowego może wystąpić w każdym okresie życia dziecka. Niedosłuch perilingwalny powstaje w okresie
Odruch Moro to reakcja dziecka na bodziec akustyczny charakteryzująca się
Przyczyną głębokiego obustronnego niedosłuchu odbiorczego może być
Dla narządu słuchu szczególnie szkodliwy jest hałas
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Układ przewodzeniowy narządu słuchu tworzą
Objawami charakterystycznymi dla niedosłuchu odbiorczego są:
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
Do prawidłowego wykonania obudowy aparatu ITE istotne jest pełne odzwierciedlenie części anatomicznych małżowiny usznej:
W przypadku patologii układu przewodzącego dźwięk w uchu można za pomocą specjalnych urządzeń wzmocnić transmisję sygnału przez kość. Do urządzeń tych nie należy
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Podstawą działania aparatów słuchowych typu BAHA jest
Co jest przeciwwskazaniem do pobrania wycisku (odlewu) ucha?
Jakie informacje uzyskane od pacjenta nie są istotne dla protetyka słuchu podczas przeprowadzania wywiadu?
Które urządzenie służy do pomiaru impedancji ucha środkowego?
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Rolą układu przewodzącego ucha jest
Długotrwała ekspozycja na hałas powoduje
Próby stroikowe należy zawsze rozpocząć od przeprowadzenia próby
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do