Pytanie 1
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
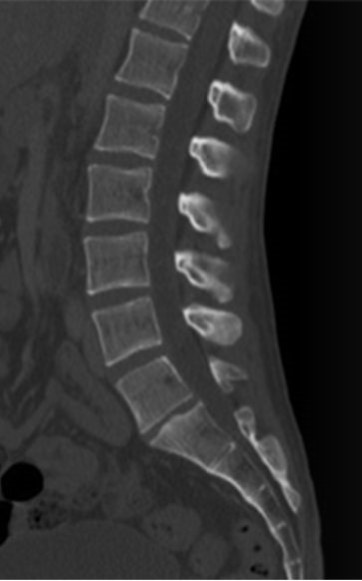
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
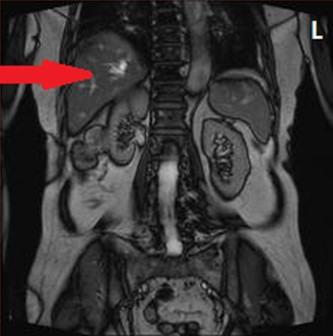
Na obrazie MR jamy brzusznej strzałką wskazano
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Rytm alfa i beta rejestruje się podczas badania
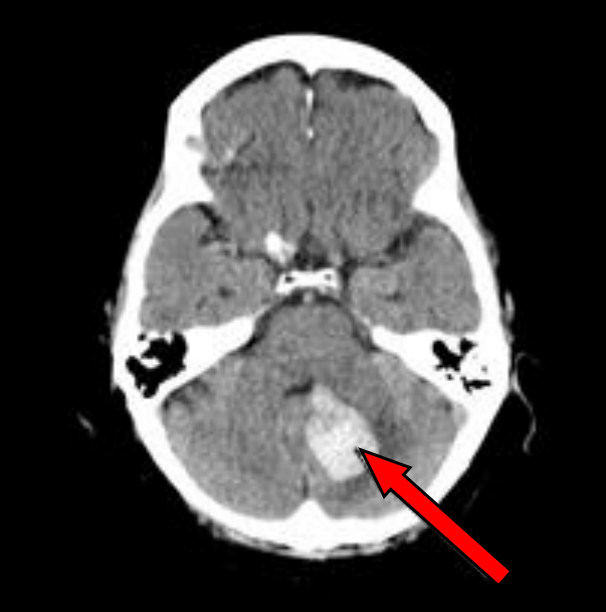
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
Zgodnie z obowiązującą procedurą radiologiczną zdjęcie jamy brzusznej przy podejrzeniu zapalenia nerek zostanie wykonane w projekcji
Głowica typu convex w USG służy do badania
Do środków kontrastujących negatywnych należą
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
W której technice brachyterapii stosuje się źródła promieniowania o mocy dawki 2-12 Gy/h?
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
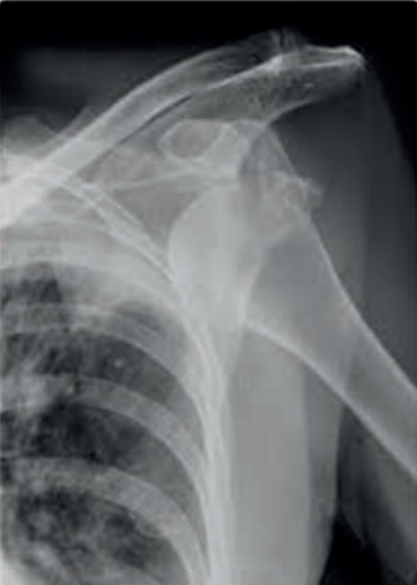
Na radiogramie uwidoczniono złamanie
Cholangiografia to badanie radiologiczne
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
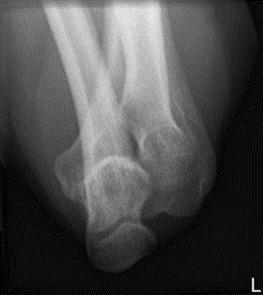
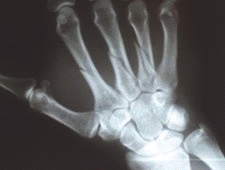
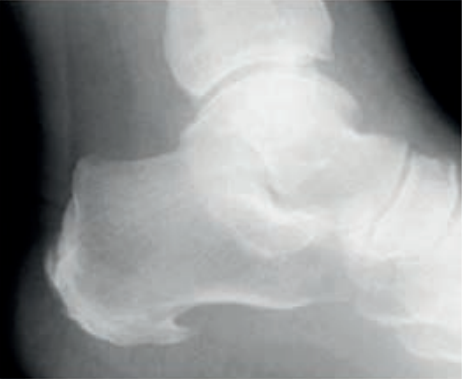
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
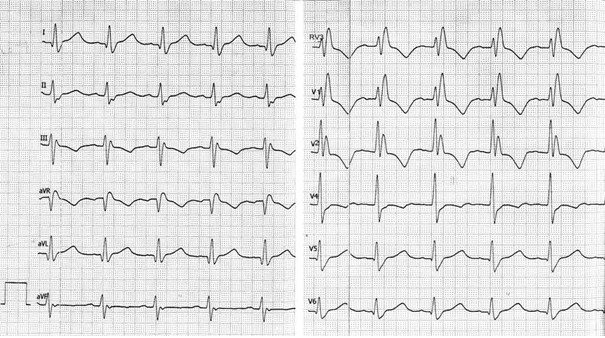
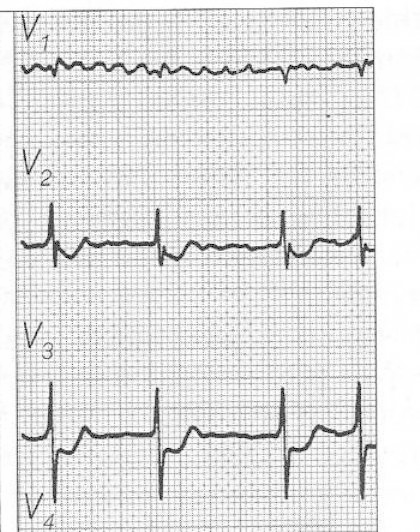
Przedstawiony zapis elektrokardiograficzny może wskazywać na
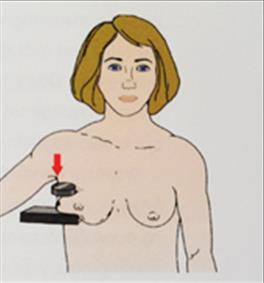
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
Które obszary napromieniowania powinien określić lekarz radioterapeuta u pacjenta z nowotworem stercza po wcześniejszej prostatektomii?
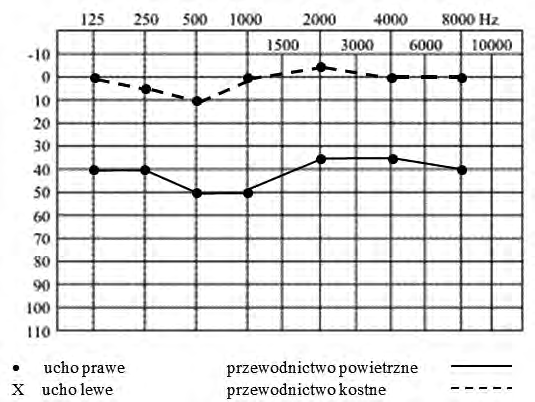
Na podstawie zapisu badania audiometrycznego rozpoznano u pacjenta uszkodzenie słuchu
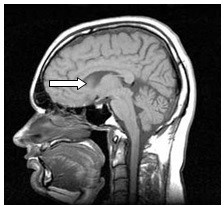
Zaznaczona strzałką struktura anatomiczna na obrazie rezonansu magnetycznego to
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
W ultrasonografii występuje zależność:
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Promieniowanie rentgenowskie jest
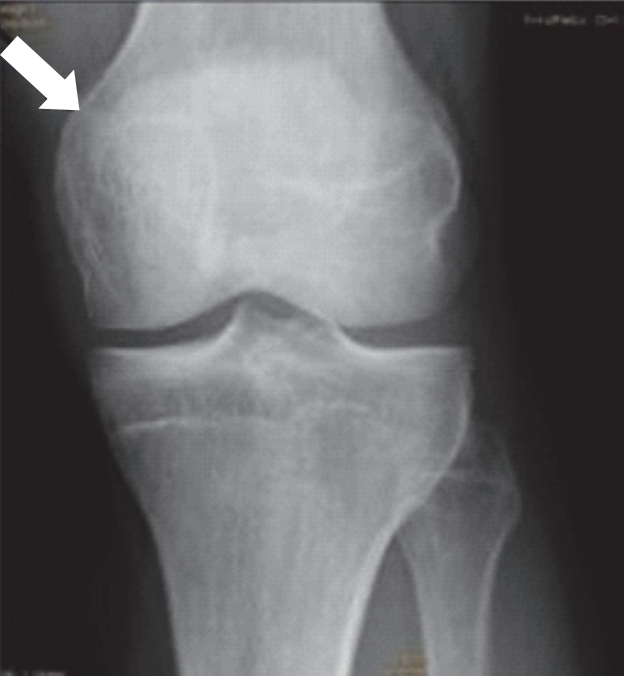
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Co zostało uwidocznione na zamieszczonym radiogramie?
Jaki jest cel stosowania bolusa w radioterapii?
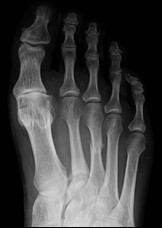
Na radiogramie stopy uwidocznione jest złamanie trzonu
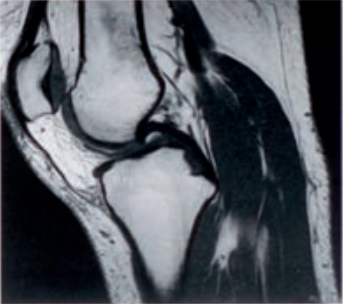
Którą metodę badania zastosowano w obrazowaniu stawu kolanowego?
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
„Ognisko zimne” w obrazie scyntygraficznym oznacza
Zamieszczony elektrokardiogram przedstawia
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Jaki czas należy ustawić do wykonania zdjęcia rentgenowskiego dwójki górnej lewej?
| Tabela ekspozycji | |||
|---|---|---|---|
| wartości | czasu (s) | napięcia (kV) | natężenia (mA) |
| zęby przedtrzonowe i kły | 0,160 | 60 | 8 |
| siekacze | 0,120 | 60 | 8 |
| zęby trzonowe | 0,200 | 60 | 8 |
| ekspozycja zgryzowo-skrzydełkowa | 0,180 | 66 | 6 |