Pytanie 1
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Wynik: 15/40 punktów (37,5%)
Wymagane minimum: 20 punktów (50%)
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Które obszary napromieniowania powinien określić lekarz radioterapeuta u pacjenta z nowotworem stercza po wcześniejszej prostatektomii?
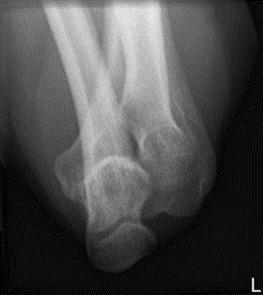
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
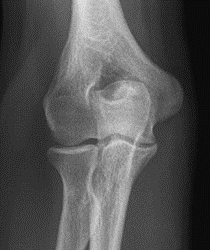
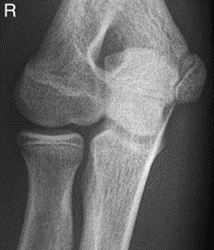
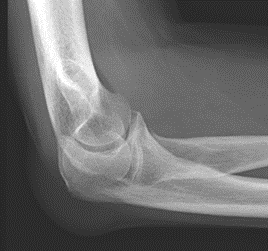
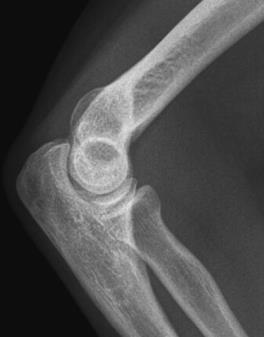
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
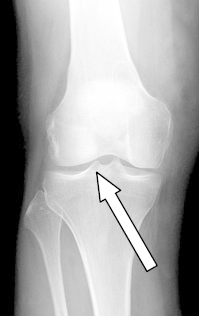
Którą strukturę anatomiczną oznaczono strzałką na radiogramie stawu kolanowego?
Które zdjęcia należy wykonać pacjentom z chorobą reumatoidalną stawów kolanowych?
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Rytm alfa i beta rejestruje się podczas badania
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
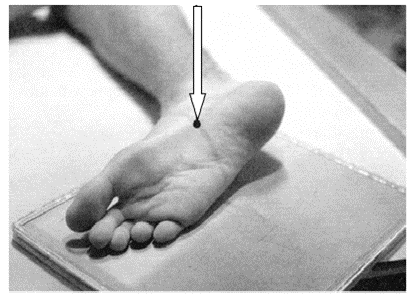
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
Promieniowanie rentgenowskie jest
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
W badaniu PETCT radioizotop ulega
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Którym skrótem w badaniu spirometrycznym oznaczana jest pojemność życiowa płuc?
W badaniu EKG odprowadzenie I rejestruje różnicę potencjałów między
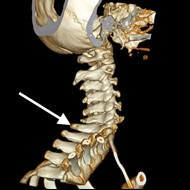
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
Podczas teleradioterapii piersi lewej narządem krytycznym jest
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
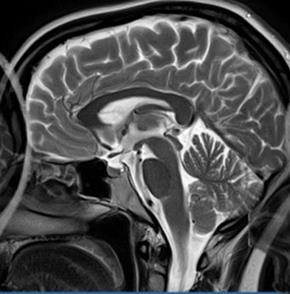
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W medycynie nuklearnej wykorzystuje się:
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada
Parametr SNR w obrazowaniu MR oznacza
Który elektrokardiogram jest poprawny technicznie?
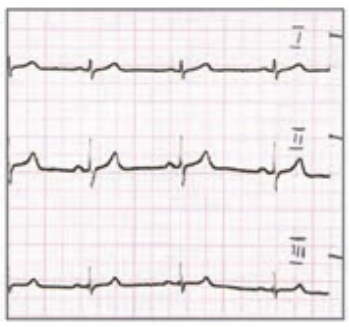
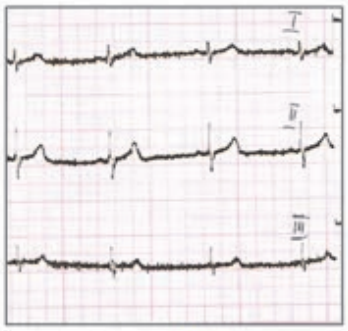
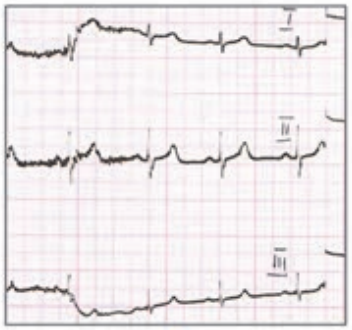
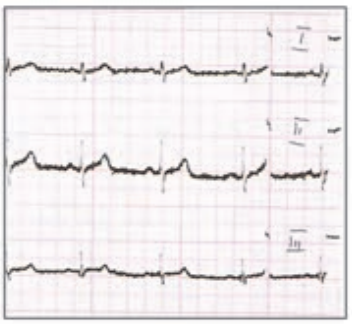
Zamieszczony elektrokardiogram przedstawia
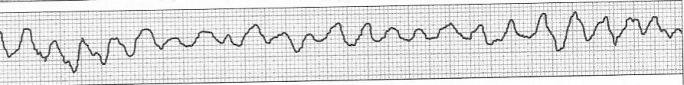
Przedstawiony zapis elektrokardiograficzny może wskazywać na
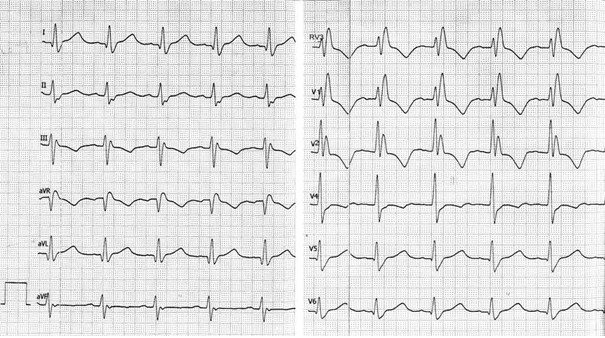
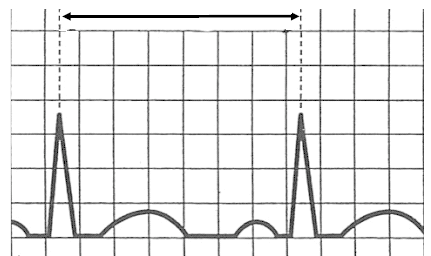
Na schemacie oznaczono
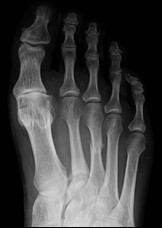
Na radiogramie stopy uwidocznione jest złamanie trzonu
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Podczas wykonywania badania EEG elektrodę P4 umieszcza się w okolicy