Pytanie 1
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Na scyntygramie tarczycy został uwidoczniony guzek
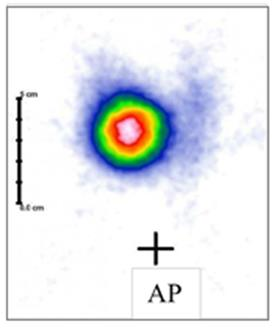
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
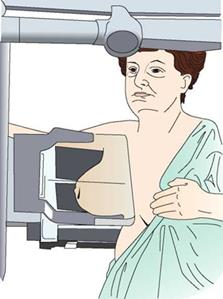
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Jak przebiega promień centralny w projekcji AP czaszki?
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Zwiększenie napięcia na lampie rentgenowskiej powoduje
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
W ultrasonografii występuje zależność:
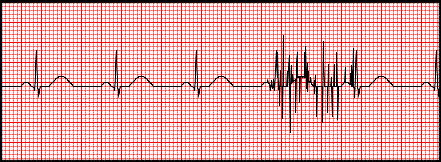
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
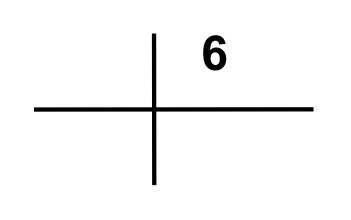
W badaniu EKG elektrodę przedsercową V4 należy umocować
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
Który radioizotop stosuje się do badania scyntygraficznego kości?
W badaniu cystografii wstępującej środek kontrastowy należy podać
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
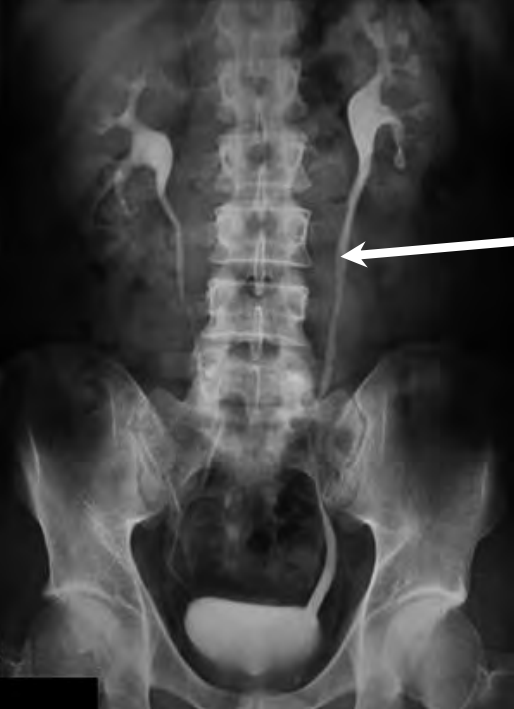
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako