Pytanie 1
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Wynik: 1/40 punktów (2,5%)
Wymagane minimum: 20 punktów (50%)
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Aparat słuchowy wewnątrzuszny kosztuje 2 950 zł. Jaką refundację otrzyma do jednego aparatu słuchowego inwalida wojenny?
Brak odpowiedzi na to pytanie.
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
Brak odpowiedzi na to pytanie.
Czym objawia się neuropatia słuchowa?
Brak odpowiedzi na to pytanie.
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Brak odpowiedzi na to pytanie.
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Brak odpowiedzi na to pytanie.
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Brak odpowiedzi na to pytanie.
Komfort użytkowania wkładki usznej zależy od prawidłowego wykonania odlewu z ucha, dlatego też konieczne jest, aby odlew uwidaczniał
Brak odpowiedzi na to pytanie.
Pacjentowi z jednostronną głuchotą dla zapewnienia słyszenia dźwięków docierających od strony ucha głuchego protetyk słuchu powinien zaproponować zastosowanie systemu
Brak odpowiedzi na to pytanie.
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Brak odpowiedzi na to pytanie.
Która z wymienionych reguł dopasowania aparatu słuchowego oparta jest o wyniki skalowania głośności?
Brak odpowiedzi na to pytanie.
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Brak odpowiedzi na to pytanie.
Który audiogram jest charakterystyczny dla urazu akustycznego?
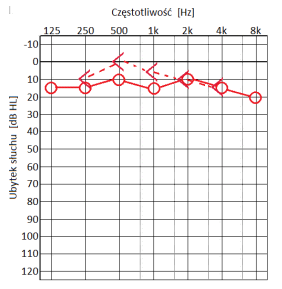
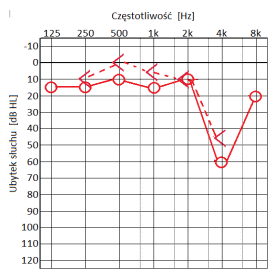
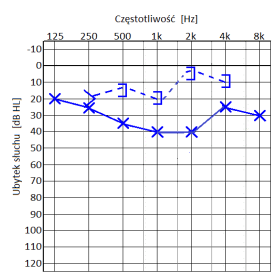
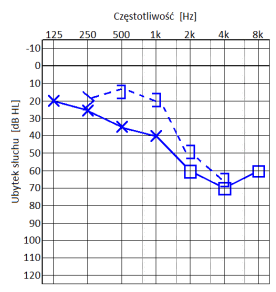
Brak odpowiedzi na to pytanie.
Dobrze wykonany odlew z ucha musi mieć prawidłowo uwidocznione następujące elementy anatomiczne:
Brak odpowiedzi na to pytanie.
Który zapis tympanogramu jest charakterystyczny dla wysiękowego zapalenia ucha środkowego?
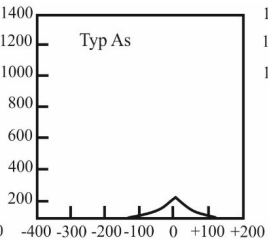
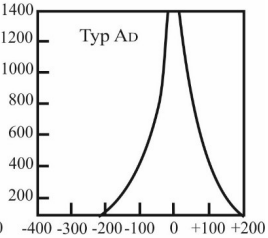
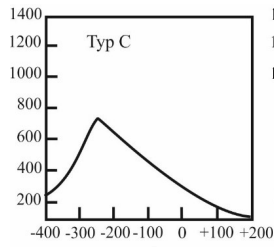
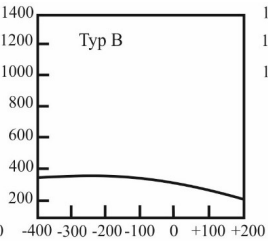
Brak odpowiedzi na to pytanie.
Aparat ITE jest aparatem
Brak odpowiedzi na to pytanie.
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
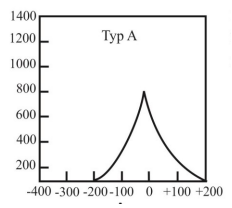
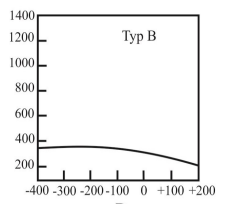
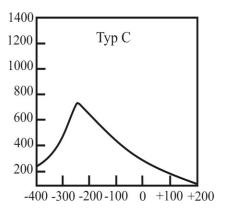
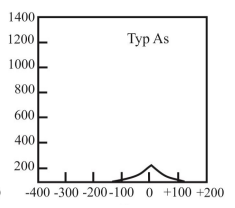
Brak odpowiedzi na to pytanie.
Pobierając odlew w celu wykonania aparatu głęboko wewnątrzkanałowego, protetyk powinien umieścić tampon
Brak odpowiedzi na to pytanie.
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Brak odpowiedzi na to pytanie.
Jedną z obiektywnych i efektywnych metod badania słuchu stosowanych u dzieci jest TEOAE, czyli otoemisja
Brak odpowiedzi na to pytanie.
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
Brak odpowiedzi na to pytanie.
Co powinien robić pacjent używający aparat słuchowy, aby zmniejszyć niebezpieczeństwo wystąpienia zwarcia w układzie elektrycznym aparatu?
Brak odpowiedzi na to pytanie.
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Brak odpowiedzi na to pytanie.
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Brak odpowiedzi na to pytanie.
Który audiogram dotyczy pohałasowego ubytku słuchu?
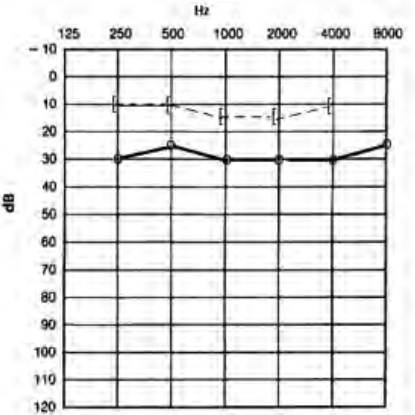
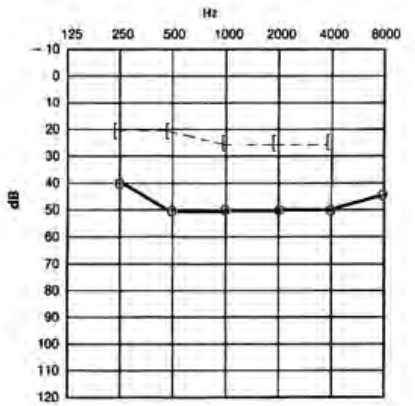
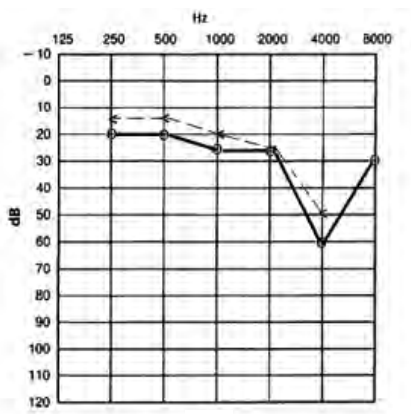
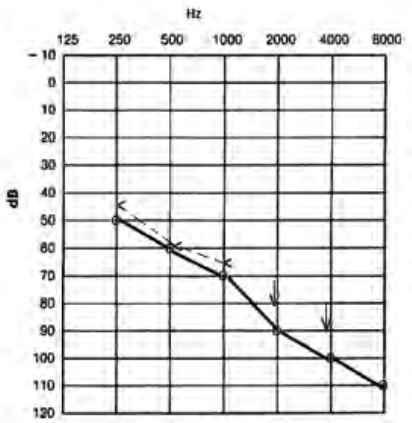
Brak odpowiedzi na to pytanie.
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
Brak odpowiedzi na to pytanie.
Bateria cynkowo-powietrzna „13” pozwala na pracę przez 143 godziny w aparacie słuchowym pobierającym średni prąd wynoszący 1,2 mA. Jak długo (w przybliżeniu) będzie ona pracowała w aparacie słuchowym wymagającym zasilania prądem 2 mA?
Brak odpowiedzi na to pytanie.
Aby wyeliminować efekt okluzji, w konsekwencji którego pojawia się nienaturalne brzmienie własnego głosu, należy
Brak odpowiedzi na to pytanie.
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Brak odpowiedzi na to pytanie.
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Brak odpowiedzi na to pytanie.
Dopasowując aparaty słuchowe pacjentowi z szumami usznymi, należy określić
Brak odpowiedzi na to pytanie.
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Brak odpowiedzi na to pytanie.
Maksymalne dofinansowanie na zakup aparatów słuchowych na przewodnictwo powietrzne udzielane przez Narodowy Fundusz Zdrowia dzieciom i młodzieży uczącej się do 26 roku życia wynosi
Brak odpowiedzi na to pytanie.
Osoby z orzeczonym stopniem niepełnosprawności mogą skorzystać z dofinansowania zakupu aparatów słuchowych przez
Brak odpowiedzi na to pytanie.
Aparaty słuchowe wyposażone w technologię Bluetooth ułatwiają użytkownikom korzystanie bezprzewodowo
Brak odpowiedzi na to pytanie.
Najczęstszymi przyczynami zniekształcenia dźwięku przez aparat słuchowy mogą być:
Brak odpowiedzi na to pytanie.
Co ile lat Narodowy Fundusz Zdrowia refunduje zakup systemów FM?
Brak odpowiedzi na to pytanie.
Które z badań pozwala na ocenę występowania tzw. rezerwy ślimakowej?
Brak odpowiedzi na to pytanie.
Niedosłuch przewodzeniowy występuje w przypadku
Brak odpowiedzi na to pytanie.