Pytanie 1
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
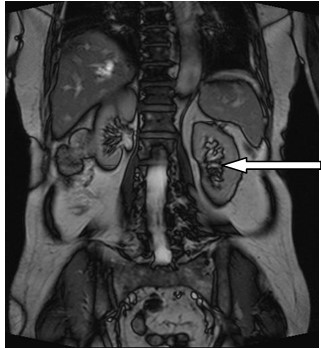
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
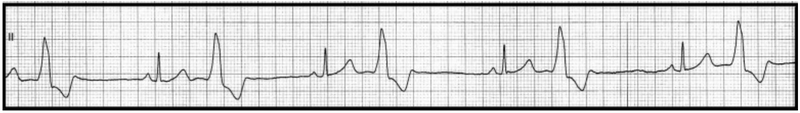
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
Jaki sposób frakcjonowania dawki jest stosowany w radioterapii konwencjonalnej?
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Fala głosowa rozchodzi się
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
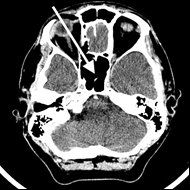
Na radiogramie TK głowy strzałką wskazano
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
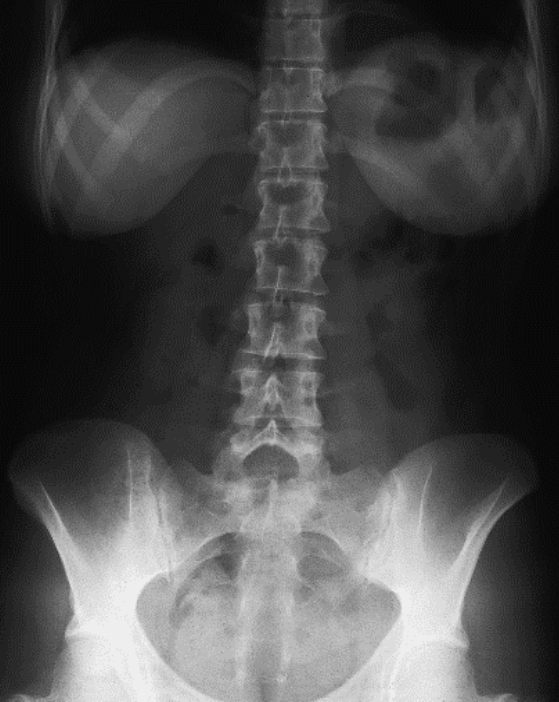
Na którym radiogramie uwidoczniona jest kamica nerkowa?
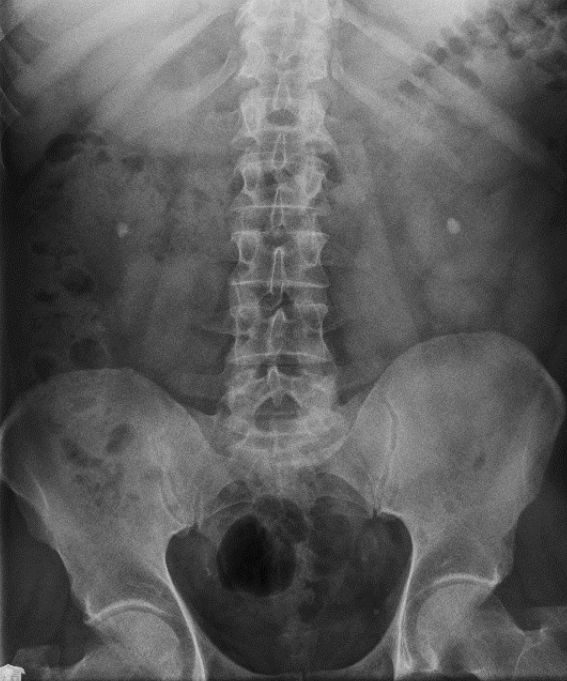
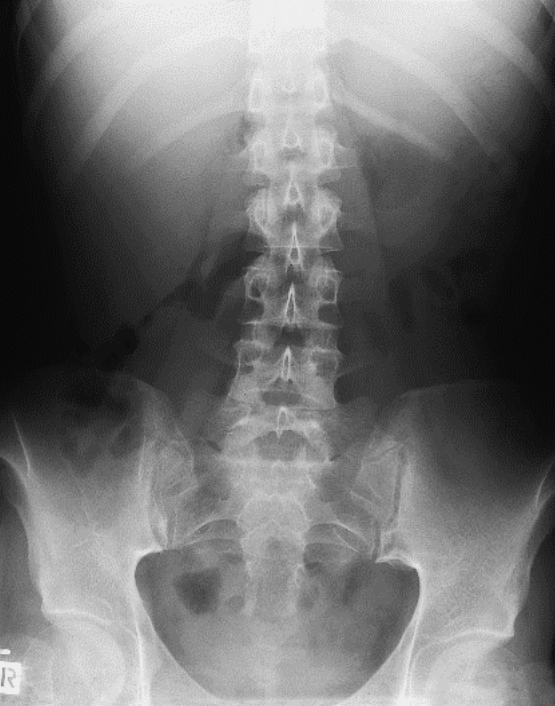
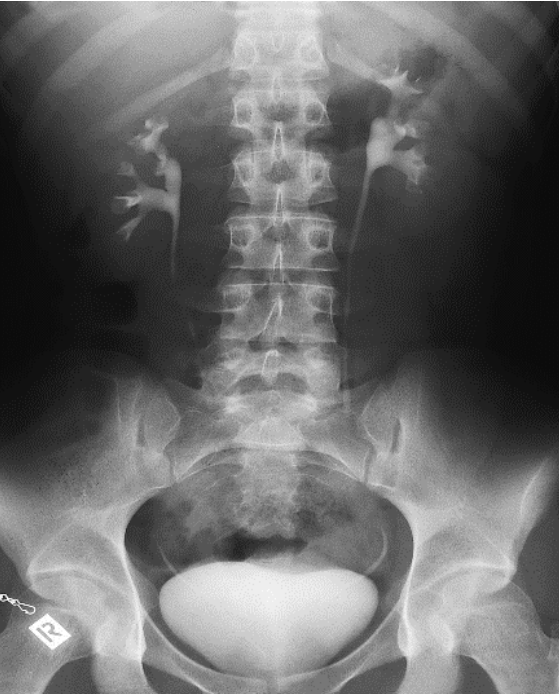
Zdjęcie zatok przynosowych wykonuje się w pozycji
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
W badaniu cystografii wstępującej środek kontrastowy należy podać
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
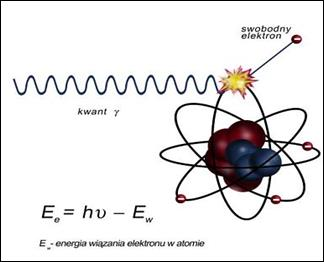
Na ilustracji przedstawiono zjawisko
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
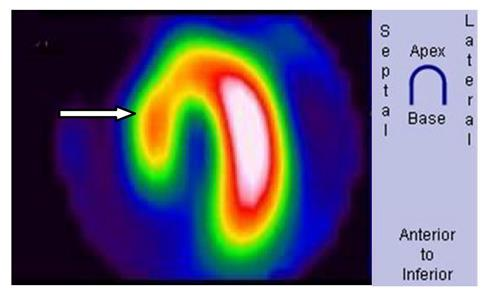
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
Która składowa prawidłowej krzywej EKG odpowiada powolnej repolaryzacji komór mięśnia sercowego?
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
Który z nowotworów jest hormonozależny?
Odprowadzenie II rejestruje różnicę potencjałów między
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Skrótem CTV w radioterapii oznacza się
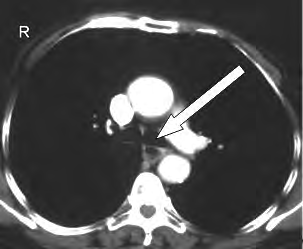
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
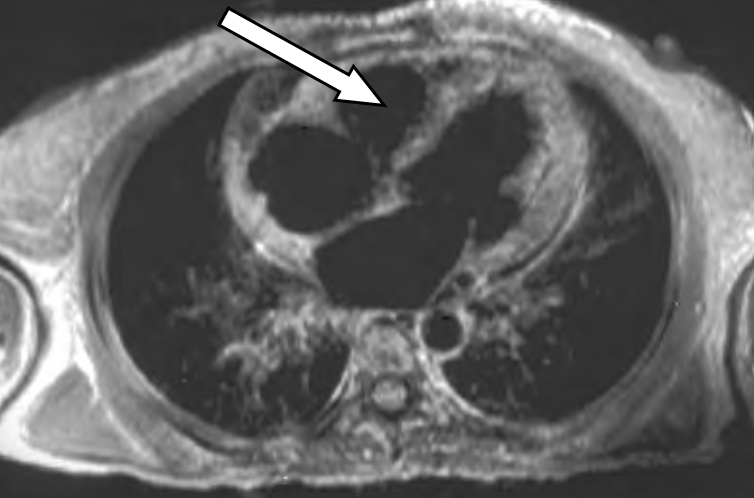
Na skanie rezonansu magnetycznego serca oznaczono
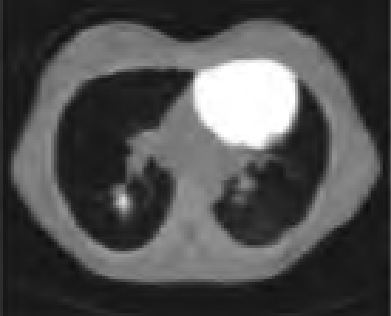
Na którym obrazie zarejestrowano badanie scyntygraficzne?
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?
W której próbie stroikowej przystawia się stroik do czoła (u podstawy nosa) lub na szczycie głowy i porównuje się przewodnictwo kostne ucha prawego i lewego?