Pytanie 1
Narzędzia chirurgiczne z mechanizmem zapadkowym powinny być sterylizowane dla bezpieczeństwa oraz długotrwałego użytkowania
Wynik: 17/40 punktów (42,5%)
Wymagane minimum: 20 punktów (50%)
Narzędzia chirurgiczne z mechanizmem zapadkowym powinny być sterylizowane dla bezpieczeństwa oraz długotrwałego użytkowania
Testy identyfikujące pozostałości białek na sprzęcie medycznym dostarczają informacji na temat jakości etapu
Biomateriały (materiały biomedyczne) to materiały stosowane do wytwarzania
Jakie opakowanie sterylizacyjne jest odpowiednie do pakowania wyrobów medycznych przeznaczonych do sterylizacji nadtlenkiem wodoru?
Ile mililitrów preparatu czyszczącego należy użyć do sporządzenia 3 litrów 0,5% roztworu?
Jaką minimalną odległość należy zachować pomiędzy składowanymi materiałami sterylnymi a miejscem higieny rąk oraz innymi obszarami, które mogą być narażone na zachlapanie wodą, środkami dezynfekcyjnymi i lekami?
Narzędzia chirurgiczne, materiały i produkty gumowe wymagają procesu sterylizacji
Osoba pracująca w sterylizatorni wykorzystuje test Bowie & Dicka do nadzorowania działania
Do narzędzi tnących o dwóch ostrzach zalicza się
Aby otrzymać 5 litrów 13% roztworu preparatu dezynfekcyjnego, ile składników należy zastosować?
Po połączeniu 225 ml koncentratu z wodą otrzymano 9 litrów roztworu roboczego o stężeniu
Aby uzyskać 1 litr roztworu o stężeniu 3%, ile należy odmierzyć
Jaką wartość A0, definiującą śmiertelność mikroorganizmów według normy EN-PN ISO 15883-1, należy osiągnąć w trakcie dezynfekcji termicznej dla wyrobów medycznych o krytycznym znaczeniu?
W jakim procesie sterylizacji materiał, po etapie ekspozycji, jest płukany parą wodną oraz powietrzem?
W procesie uzyskuje się wartość A0 równą 60
Jakie narzędzia powinny być zdemontowane przed procesem dezynfekcji?
Sposobem, który nie nadaje się do sterylizacji materiałów opatrunkowych, jest sterylizacja
Po zidentyfikowaniu korozji naprężeniowej, narzędzia chirurgiczne do wielokrotnego użycia powinny zostać poddane
W fazie końcowego płukania, które łączy się z dezynfekcją termiczną, zaleca się używanie wody
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Przed nałożeniem gazu w komorze sterylizatora na tlenek etylenu, wsad musi być
Jakie jest narzędzie służące do oceny efektywności mycia w technologii mechanicznej?
Prewencja zakażeń krwiopochodnych bazuje na zasadzie,
Ciężkie i duże zestawy narzędziowe umieszczone w kontenerach powinny być ustawiane w sterylizatorze parowym
Ile razy można wykorzystać włókninę sterylizacyjną w roli materiału opakowaniowego?
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Ile arkuszy krepowanego papieru w kolorze białym i zielonym jest potrzebnych do zapakowania 15 zestawów narzędziowych?
Akceptowalny Poziom gwarancji sterylności (SAL) wynosi
Narzędzia z blokadą przed procesem sterylizacji powinny być zapięte na zapadkę?
Substancje rozpuszczone w wodzie, które wywołują korozję wżerową na narzędziach chirurgicznych wykonanych ze stali nierdzewnej, to
W etylenowym tlenku nie jest możliwe przeprowadzanie sterylizacji
Gdy zauważysz korozję wżerową na narzędziu, powinieneś je
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Jakim testem potwierdza się zdolność sterylizatora parowego do pracy?
Jakie składniki znajduje się w preparacie do dezynfekcji rąk?
Wartość A0=60 jest uznawana za wartość minimalną w procesie dezynfekcji
Wskaźniki, które pokazują, czy urządzenie było wystawione na działanie temperatury 93°C przez 10 minut, są wykorzystywane w procesie
Nadzór nad ramionami spryskującymi oraz kontrola stanu filtra na dnie komory odnoszą się do
W trakcie etapu dezynfekcji termiczno-chemicznej wykorzystywanych jest 8 litrów wody oraz 60 ml środka dezynfekcyjnego na każdy litr wody. Koszt litra koncentratu środka dezynfekcyjnego wynosi 60 zł. Jaki będzie całkowity koszt środka dezynfekcyjnego potrzebnego do realizacji 20 cykli dezynfekcji?
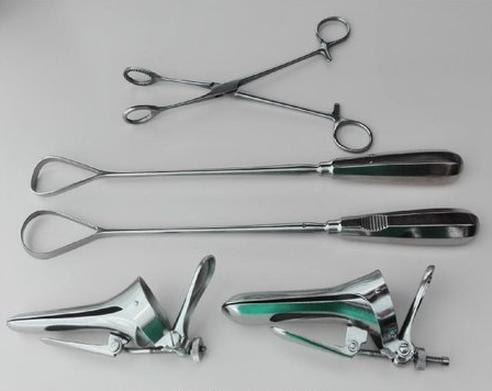
Porównaj spis zestawu narzędzi ginekologicznych, w którego skład wchodzą po dwie sztuki: kulociągów, klemów okienkowych, łyżeczek skrobaczek, wzierników Cusco z zamieszczoną ilustracją zestawu.
W zestawie na ilustracji brakuje