Pytanie 1
Jednym z parametrów charakteryzujących głośnik jest pasmo przenoszenia, czyli zakres
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Jednym z parametrów charakteryzujących głośnik jest pasmo przenoszenia, czyli zakres
Z czym łączy się trąbka słuchowa?
Pacjentowi z jednostronną głuchotą dla zapewnienia słyszenia dźwięków docierających od strony ucha głuchego protetyk słuchu powinien zaproponować zastosowanie systemu
Aparaty słuchowe na przewodnictwo powietrzne należą do grupy aparatów stosowanych u pacjentów, u których zdiagnozowano
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Ostatnim etapem produkcji wkładki metodą SLA jest
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Jaki rodzaj indywidualnej wkładki usznej należy zastosować u osób niedosłyszących z progiem słyszenia niskich tonów, mniejszym niż 40 dB dla zapewnienia komfortu słyszenia?
Najczęściej stosowaną słuchawką w aparatach słuchowych jest słuchawka
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Który audiogram dotyczy pohałasowego ubytku słuchu?
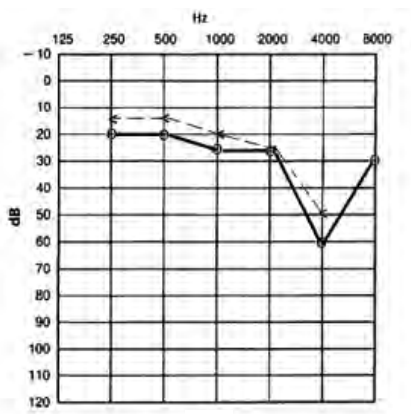
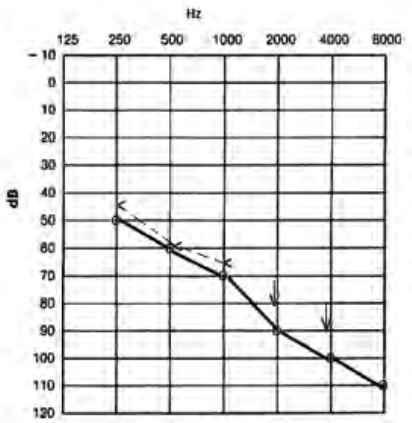
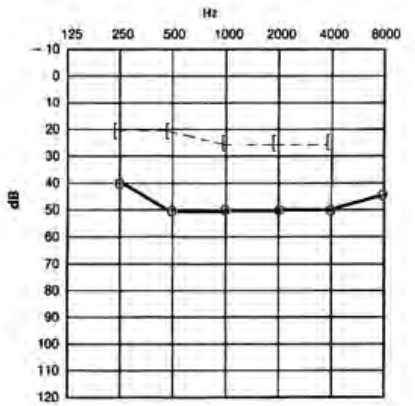
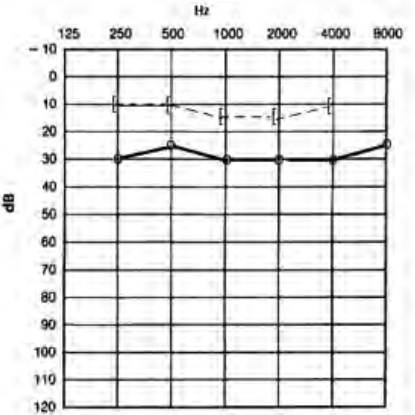
Podczas badań audiometrycznych w polu swobodnym są stosowane
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Aby wyeliminować nienaturalne brzmienie własnego głosu tzw. efekt okluzji w aparacie słuchowym, należy
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
Instytucjami dofinansowującymi zakup aparatów słuchowych są:
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Jaki rodzaj aparatu słuchowego należy zastosować u dzieci w wieku od 1 do 4 roku życia?
Dla ubytków wysokoczęstotliwościowych należy stosować aparaty słuchowe
Objawami charakterystycznymi dla niedosłuchu odbiorczego są:
Układ przewodzeniowy narządu słuchu tworzą
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Protetyk słuchu w czasie kolejnej korekty dopasowania aparatu słuchowego wykorzystuje funkcję
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Jakie informacje uzyskane od pacjenta nie są istotne dla protetyka słuchu podczas przeprowadzania wywiadu?
Cyfrowym układem zapobiegania sprzężeniom jest układ
Refleks świetlny widoczny na błonie bębenkowej znajduje się w kwadrancie
Błona bębenkowa o prawidłowym stanie charakteryzuje się
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
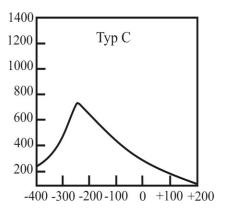
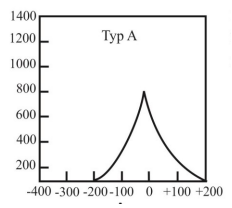
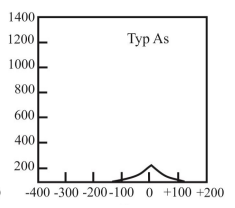
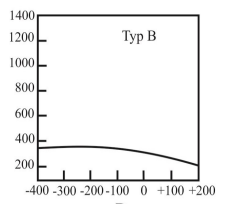
Co należy zrobić, aby zlikwidować echo (pogłos) własnego głosu pacjenta w aparacie słuchowym?
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest