Pytanie 1
Warstwa półchłonna (WP) służy do obliczania
Wynik: 2/40 punktów (5,0%)
Wymagane minimum: 20 punktów (50%)
Warstwa półchłonna (WP) służy do obliczania
Jaki jest cel stosowania bolusa w radioterapii?
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
Brak odpowiedzi na to pytanie.
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Brak odpowiedzi na to pytanie.
W technice napromieniania SSD mierzona jest odległość źródła promieniowania
Brak odpowiedzi na to pytanie.
Do wczesnych odczynów popromiennych po radioterapii zalicza się
Brak odpowiedzi na to pytanie.
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
Brak odpowiedzi na to pytanie.
Obszary napromieniania w technice IMRT w trakcie wykonywania zabiegu radioterapeutycznego wyznacza
Brak odpowiedzi na to pytanie.
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Brak odpowiedzi na to pytanie.
Czym charakteryzuje się późny odczyn popromienny?
Brak odpowiedzi na to pytanie.
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Brak odpowiedzi na to pytanie.
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
Brak odpowiedzi na to pytanie.
Jaka jest odległość pomiędzy źródłem promieniowania a powierzchnią ciała pacjenta w technice izocentrycznej radioterapii?
Brak odpowiedzi na to pytanie.
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
Brak odpowiedzi na to pytanie.
Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
Brak odpowiedzi na to pytanie.
W brachyterapii MDR stosowane są dawki promieniowania
Brak odpowiedzi na to pytanie.
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
Brak odpowiedzi na to pytanie.
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Brak odpowiedzi na to pytanie.
W której technice brachyterapii stosuje się źródła promieniowania o mocy dawki 2-12 Gy/h?
Brak odpowiedzi na to pytanie.
Który obszar napromieniania wskazano na ilustracji strzałką?
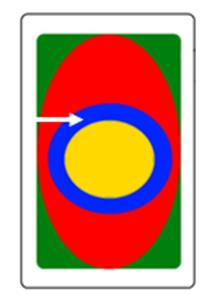
Brak odpowiedzi na to pytanie.
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Brak odpowiedzi na to pytanie.
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Brak odpowiedzi na to pytanie.
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Brak odpowiedzi na to pytanie.
Jakie wymagania techniczne muszą spełniać aparaty terapeutyczne stosowane w zakładach brachyterapii, służące bezpośrednio do napromieniania pacjenta metodą zdalnego wprowadzania źródeł promieniotwórczych?
Brak odpowiedzi na to pytanie.
Podczas teleradioterapii piersi lewej narządem krytycznym jest
Brak odpowiedzi na to pytanie.
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
Brak odpowiedzi na to pytanie.
Co określa M₀ w systemie klasyfikacji nowotworów TNM?
Brak odpowiedzi na to pytanie.
Skrótem CTV w radioterapii oznacza się
Brak odpowiedzi na to pytanie.
Celem radioterapii paliatywnej nie jest
Brak odpowiedzi na to pytanie.
Promieniowanie jonizujące pośrednio to
Brak odpowiedzi na to pytanie.
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
Brak odpowiedzi na to pytanie.
Wiązka elektronów najczęściej stosowana jest do leczenia zmian nowotworowych w obrębie
Brak odpowiedzi na to pytanie.
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Brak odpowiedzi na to pytanie.
Teleterapia polega na napromienowaniu
Brak odpowiedzi na to pytanie.
Objawem późnego odczynu popromiennego po teleradioterapii jest
Brak odpowiedzi na to pytanie.
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Brak odpowiedzi na to pytanie.
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
Brak odpowiedzi na to pytanie.
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
Brak odpowiedzi na to pytanie.
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Brak odpowiedzi na to pytanie.
Planowany obszar napromieniania PTV obejmuje
Brak odpowiedzi na to pytanie.