Pytanie 1
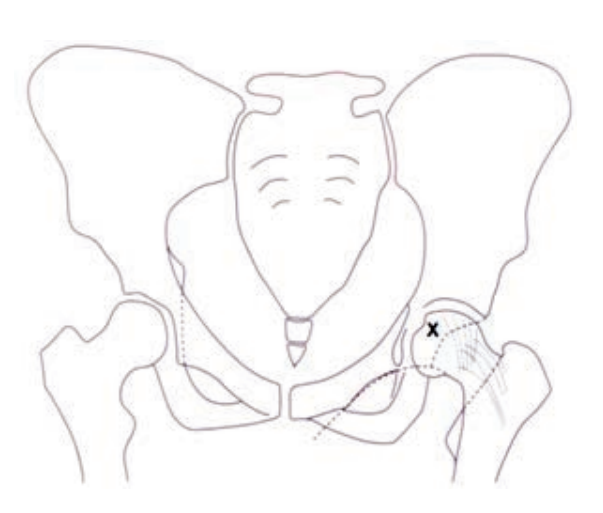
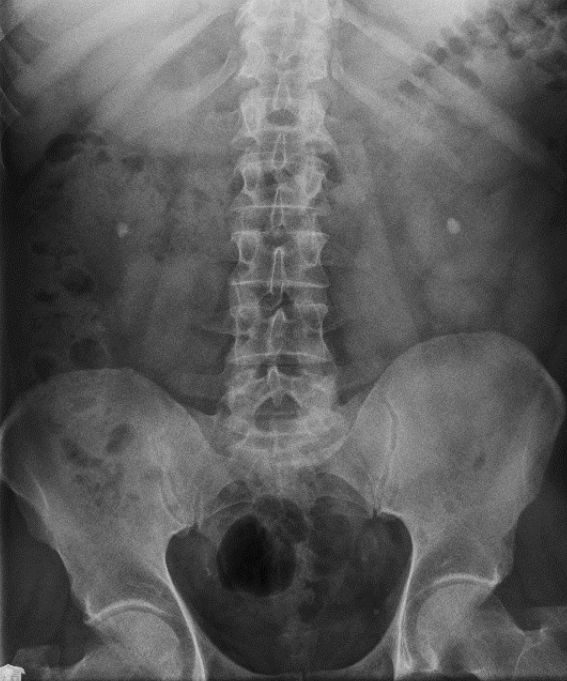
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Wynik: 23/40 punktów (57,5%)
Wymagane minimum: 20 punktów (50%)
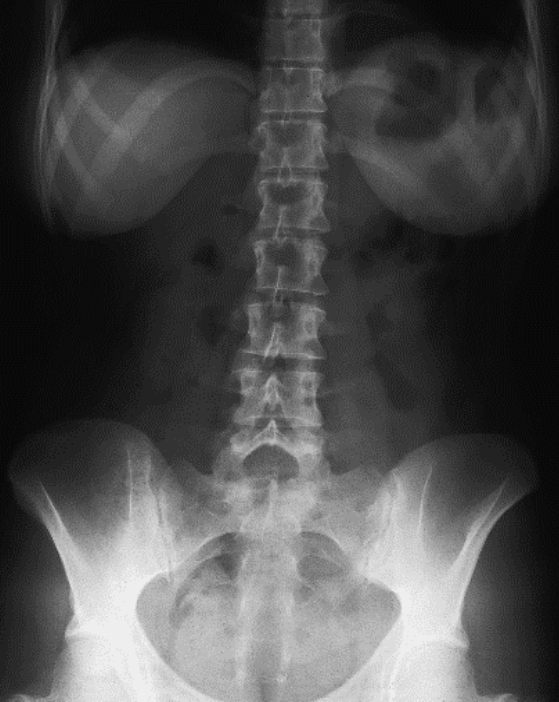
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono

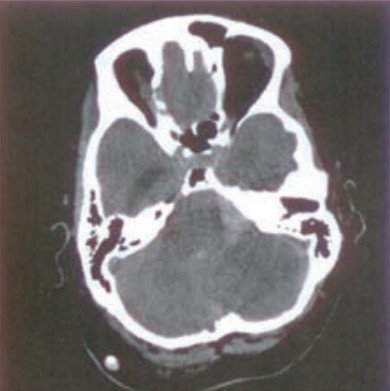
Zamieszczony obraz został wykonany metodą
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Technika stereotaktyczna polega na napromienianiu nowotworu
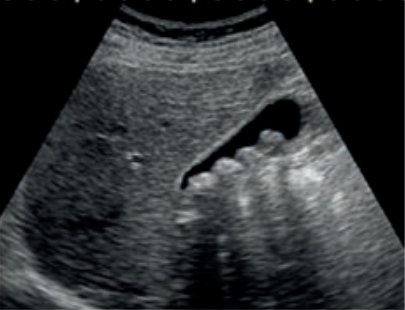
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
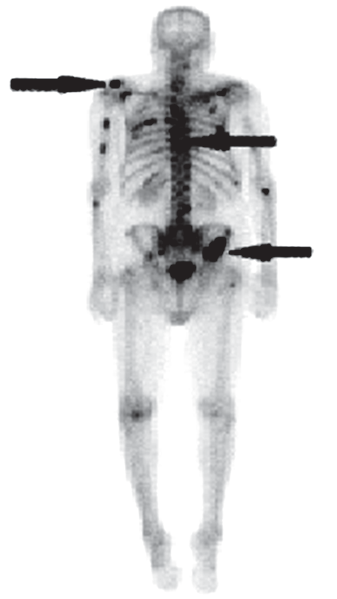
Na scyntygramie kości strzałkami oznaczono ogniska
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
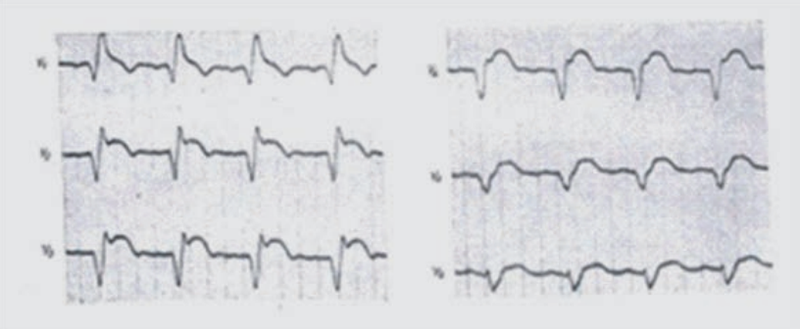
Na elektrokardiogramie zarejestrowano
Fala głosowa rozchodzi się
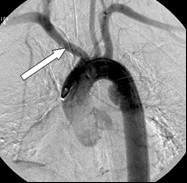
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
Do wykonania stomatologicznego zdjęcia rentgenowskiego techniką kąta prostego promień centralny należy ustawić prostopadle do
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
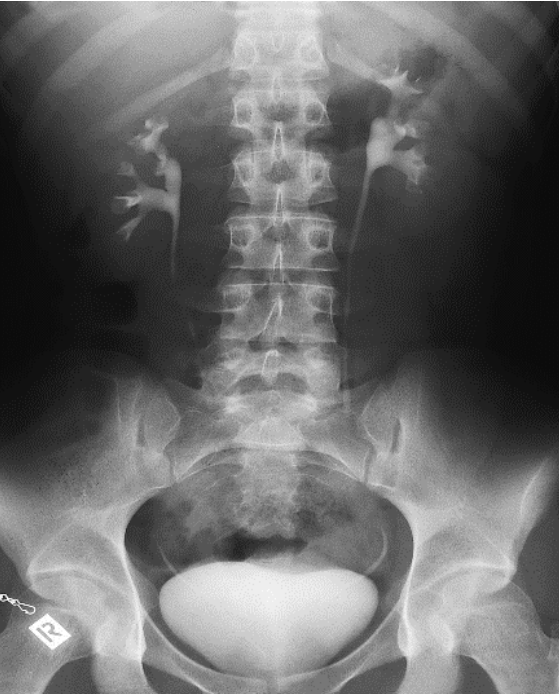
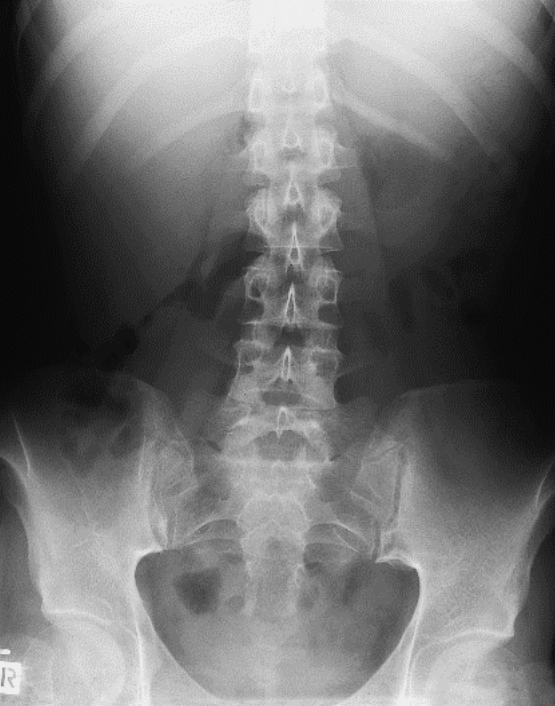
Na którym radiogramie uwidoczniona jest kamica nerkowa?
Cholangiografia to badanie radiologiczne
DSA to cyfrowa
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm x 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
Która sekwencja w obrazowaniu MR jest stosowana do uwidocznienia naczyń krwionośnych?
W technice napromieniania SSD mierzona jest odległość źródła promieniowania
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
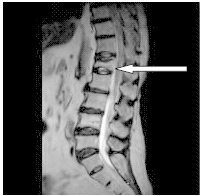
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
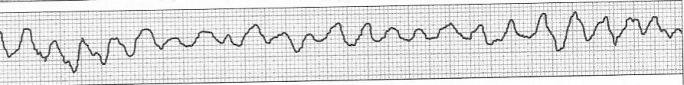
Zamieszczony elektrokardiogram przedstawia
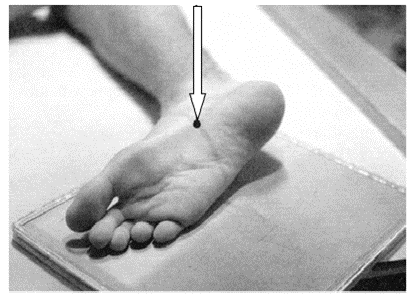
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
Chorobą układu oddechowego typu obturacyjnego jest
Wyniosłość międzykłykciowa znajduje się na nasadzie