Pytanie 1
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
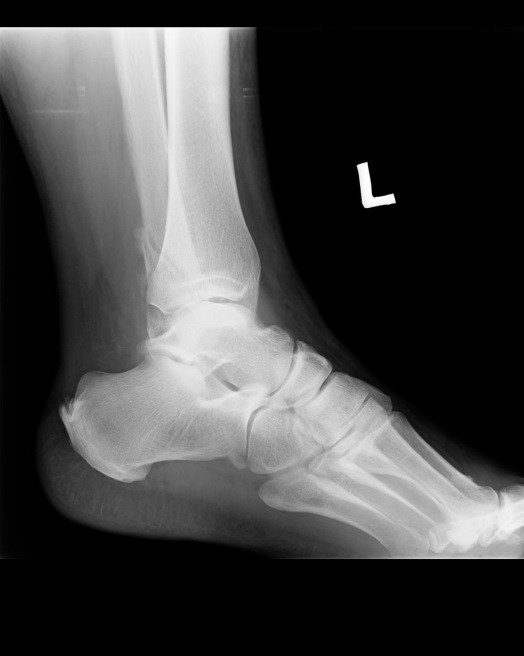
Na obrazie radiologicznym uwidoczniono złamanie kości
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
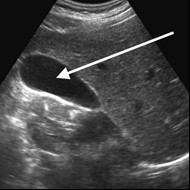
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
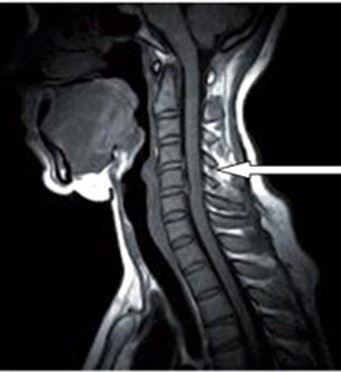
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Fala głosowa rozchodzi się
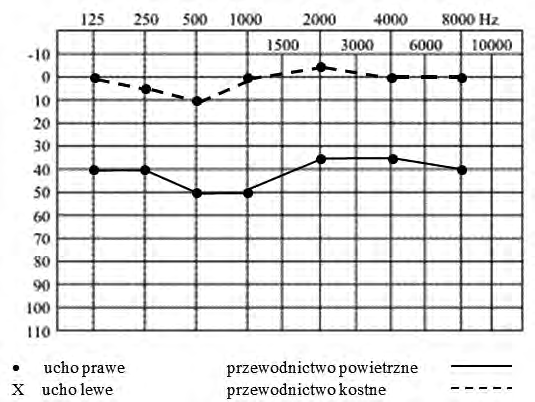
Na podstawie zapisu badania audiometrycznego rozpoznano u pacjenta uszkodzenie słuchu
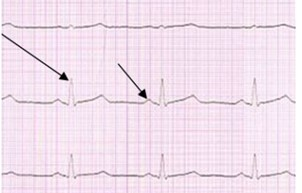
Na elektrokardiogramie strzałki wskazują załamki
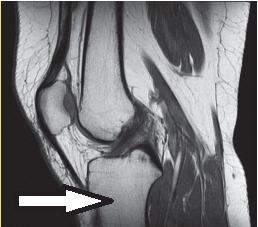
Którą kość oznaczono na obrazie rezonansu magnetycznego?
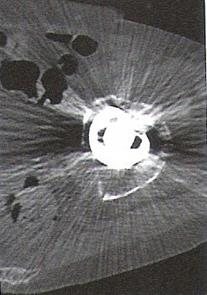
Zarejestrowany na obrazie TK artefakt jest spowodowany
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Ile razy i jak zmieni się wartość natężenia promieniowania X przy zwiększeniu odległości OF ze 100 cm do 200 cm?
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
W systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej oznacza się symbolem
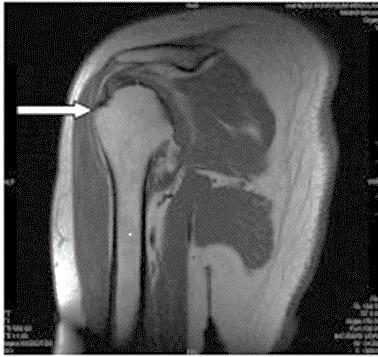
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
Centratory laserowe zamontowane w kabinie aparatu terapeutycznego służą do
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm × 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
Wiązka elektronów najczęściej stosowana jest do leczenia zmian nowotworowych w obrębie
W badaniu mammograficznym jedną z podstawowych projekcji jest projekcja
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
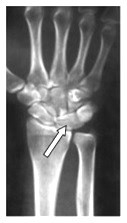
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość
Czym charakteryzuje się późny odczyn popromienny?
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Który radioizotop jest emiterem promieniowania alfa?
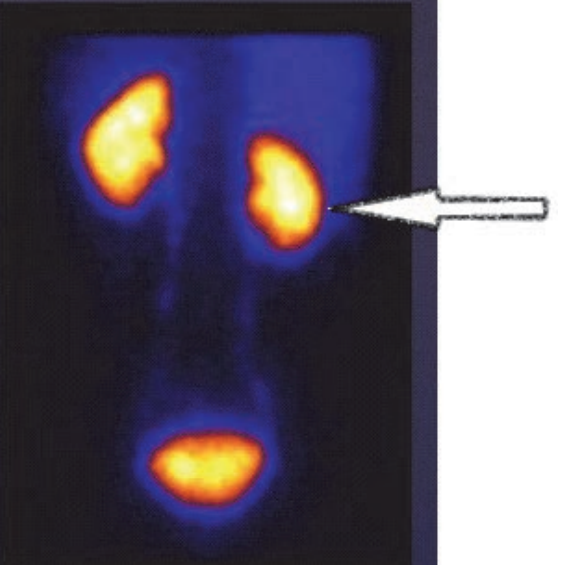
Na scyntygramie strzałką oznaczono
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
Jaka jest standardowa odległość OF do wykonania rentgenowskich zdjęć kości i stawów kończyny górnej?
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi