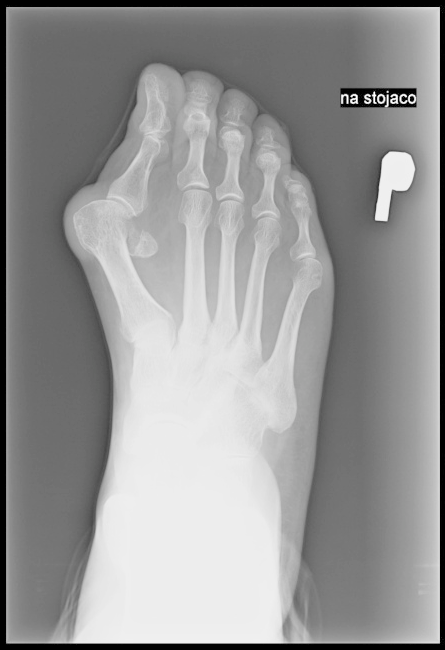
Pytanie 1
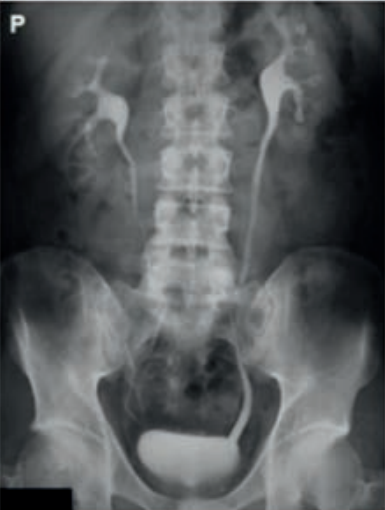
Przedstawiony obraz został zarejestrowany podczas wykonania
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Przedstawiony obraz został zarejestrowany podczas wykonania

Urografia polega na
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
W badaniu PETCT radioizotop ulega
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Wyniosłość międzykłykciowa znajduje się na nasadzie
Zamieszczone obrazy związane są z badaniem
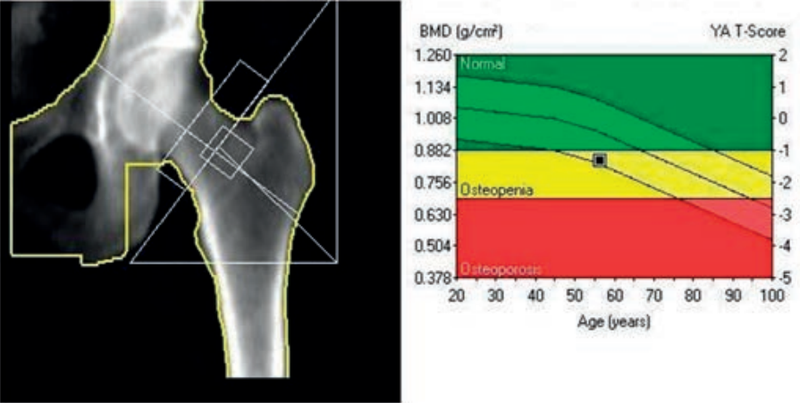
Podczas teleradioterapii piersi lewej narządem krytycznym jest
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Jaki jest cel stosowania bolusa w radioterapii?
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
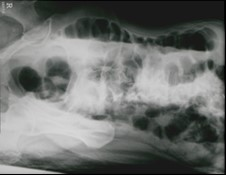
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
W badaniu cystografii wstępującej środek kontrastowy należy podać
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
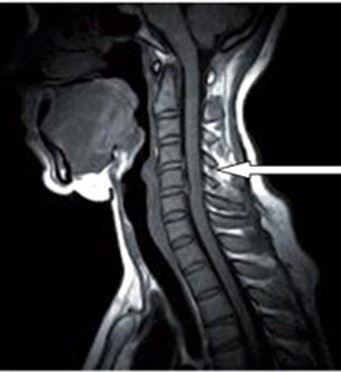
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
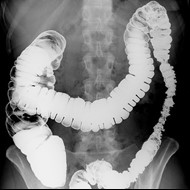
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Odprowadzenie II rejestruje różnicę potencjałów między
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
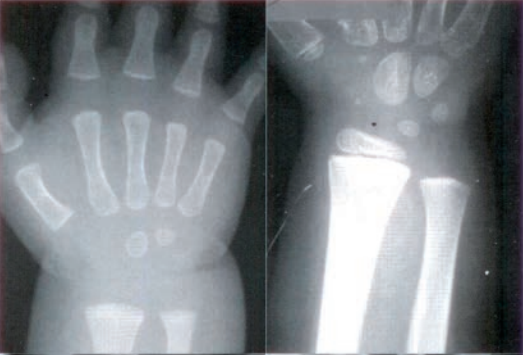
Zestaw rentgenogramów przedstawia
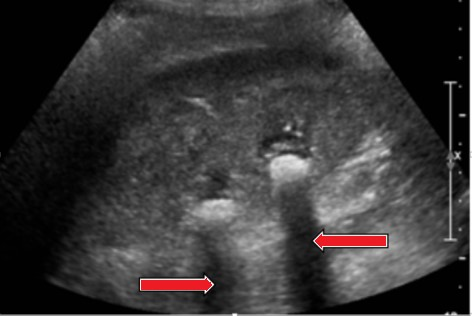
Który artefakt wskazano strzałkami na obrazie USG nerki?
W celu wykonania badania scyntygraficznego układu kostnego radiofarmaceutyk należy podać pacjentowi
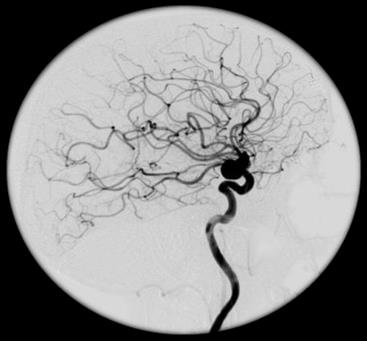
W przedstawionym na ilustracji obrazie badania angiograficznego uwidoczniono
W leczeniu izotopowym tarczycy należy podać
W audiometrii badanie polegające na maskowaniu (zagłuszaniu) tonów szumem białym to próba
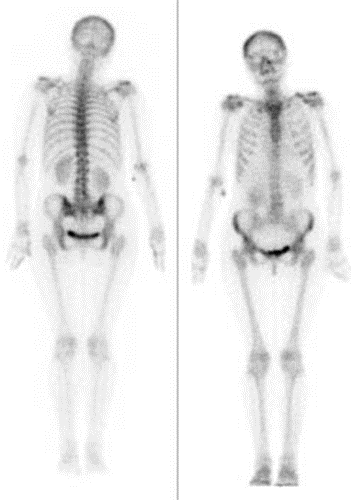
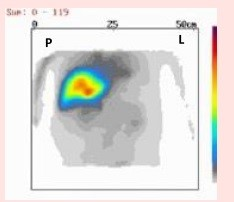
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
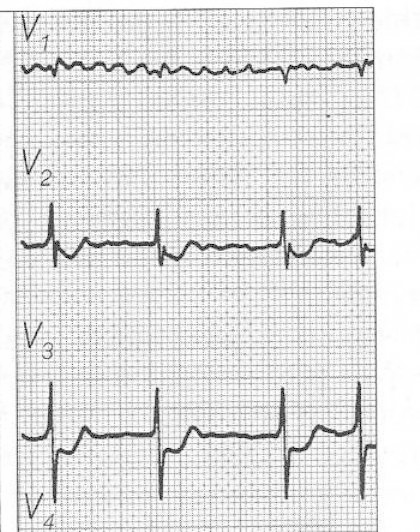
Zamieszczony elektrokardiogram przedstawia
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
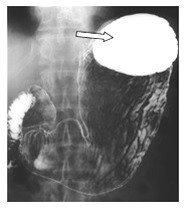
Na rentgenogramie uwidoczniono badanie
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Jak zgodnie ze standardem należy ustawić pacjenta do badania rentgenowskiego w skosie tylnym prawym?
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Ligand stosuje się
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
Podczas wykonywania badania EEG elektrodę P4 umieszcza się w okolicy
Który wynik badania tympanometrycznego potwierdza, że słuch badanego pacjenta jest w granicach normy?
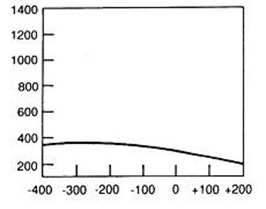
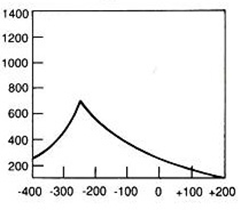
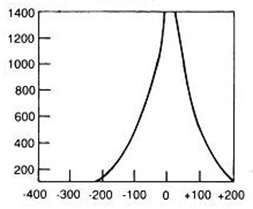
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Na radiogramie uwidoczniono