Pytanie 1
W metodzie doboru aparatu słuchowego NAL-NL1 wykorzystuje się
Wynik: 15/40 punktów (37,5%)
Wymagane minimum: 20 punktów (50%)
W metodzie doboru aparatu słuchowego NAL-NL1 wykorzystuje się
W celu prawidłowego umieszczenia tamponu w kanale usznym pacjenta, protetyk słuchu posługuje się
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
Aby uzyskać łagodniejszy odbiór głośnych dźwięków w aparacie słuchowym, należy
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Metody doboru aparatów słuchowych opierające się na przebiegu progu słyszalności to
Protetyk słuchu wykorzystuje test liczbowy
Osoby z upośledzeniem słuchu
Metoda wstępująca i zstępująca jest wykorzystywana między innymi do
Urządzeniem wspomagającym słyszenie stosowanym najczęściej w szkole, w której uczą się uczniowie z wadami słuchu, jest
Do skutków wrodzonego niedosłuchu jednostronnego zalicza się
Klient skarży się, że używając aparatu słuchowego w domu, za głośno słyszy stuk naczyń, a po wyjściu z domu odczuwa dyskomfort, gdyż zbyt głośno odbiera hałas uliczny. Jakie działania należy podjąć, aby poprawić komfort słyszenia klienta?
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
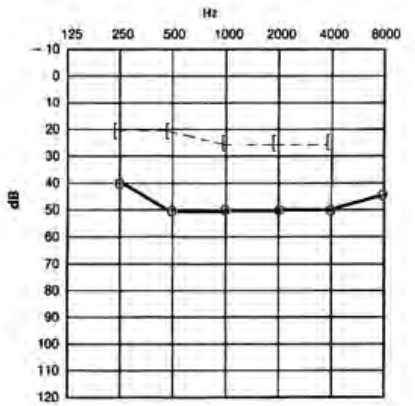
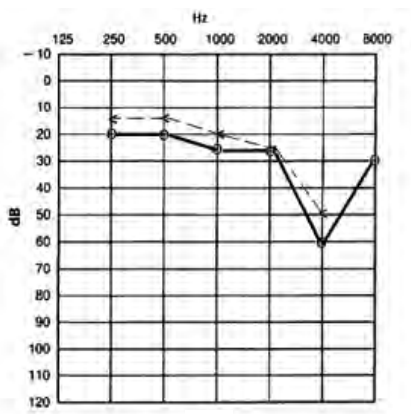
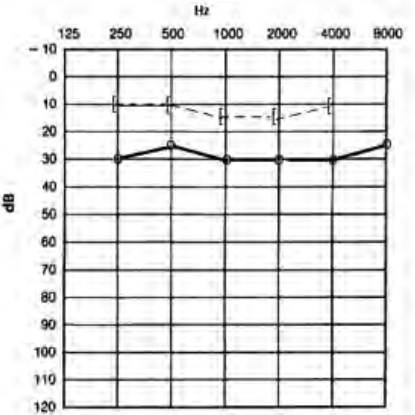
Który audiogram dotyczy pohałasowego ubytku słuchu?
Typowym bodźcem stosowanym dla TEOAE jest
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Przed przystąpieniem do pobierania odlewu z ucha protetyk powinien przygotować zestaw do pobierania odlewu, który składa się z otoskopu, strzykawki wyciskowej oraz
Przeciwwskazaniem do zastosowania aparatu słuchowego typu BAHA jest
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
Metoda doboru aparatu słuchowego WHS bazuje na
Brak odpowiedzi na to pytanie.
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
Brak odpowiedzi na to pytanie.
Wskazaniem do natychmiastowej wymiany baterii w aparacie słuchowym przez pacjenta jest stwierdzenie
Brak odpowiedzi na to pytanie.
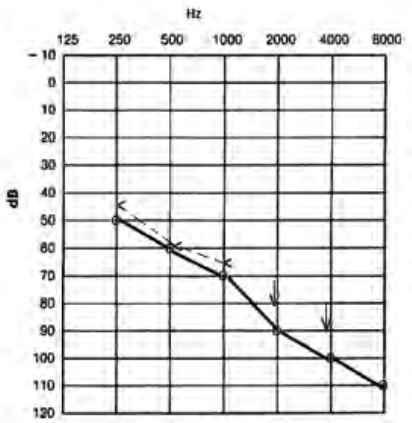
Który audiogram jest charakterystyczny dla urazu akustycznego?
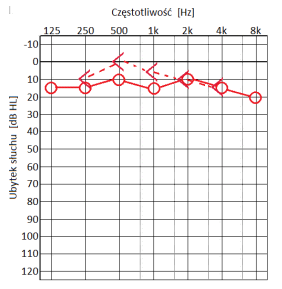
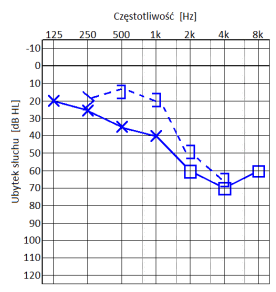
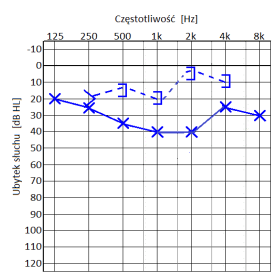
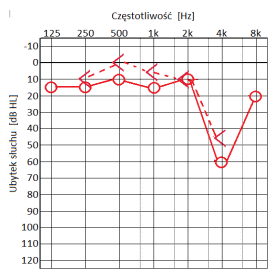
Brak odpowiedzi na to pytanie.
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Brak odpowiedzi na to pytanie.
Zalecany tryb pracy aparatu słuchowego, z którego korzysta 3-letnie dziecko, to tryb
Brak odpowiedzi na to pytanie.
Fala dźwiękowa w powietrzu jest zawsze falą
Brak odpowiedzi na to pytanie.
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Brak odpowiedzi na to pytanie.
Z jakich elementów składa się system pętli induktofonicznej?
Brak odpowiedzi na to pytanie.
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
Brak odpowiedzi na to pytanie.
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
Brak odpowiedzi na to pytanie.
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Brak odpowiedzi na to pytanie.
Która z wymienionych reguł dopasowania aparatu słuchowego oparta jest o wyniki skalowania głośności?
Brak odpowiedzi na to pytanie.
Do przygotowania negatywu odlewu z ucha należy wykorzystać
Brak odpowiedzi na to pytanie.
Ocena skuteczności i efektywności dopasowania aparatu słuchowego powinna uwzględniać
Brak odpowiedzi na to pytanie.
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Brak odpowiedzi na to pytanie.