Pytanie 1
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Protezy słuchu na pewno nie pobierze odlewu z ucha u pacjenta, u którego stwierdzi
Charakterystyka częstotliwościowa słuchawki aparatu słuchowego w całym paśmie przenoszenia ma kształt
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem zausznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Układ przewodzeniowy narządu słuchu tworzą
Jaki wpływ na percepcję pacjenta i wynik badania słuchu audiometrią tonalną mają maskery wąskopasmowe prezentowane ipsilateralnie w stosunku do sygnału tonalnego generowanego przez audiometr?
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
Która instytucja może dofinansować zakup aparatu słuchowego ze środków PFRON osobie posiadającej orzeczenie o niepełnosprawności?
Próg przewodnictwa kostnego określa stan
Implant kostny BAHA zaleca się pacjentom
Czym objawia się neuropatia słuchowa?
Program Noah służy do
Który rodzaj ubytku słuchu nie wymaga zastosowania aparatu wielokanałowego?
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
W celu wyeliminowania prawdopodobieństwa powstawania sprzężenia zwrotnego w aparacie słuchowym należy zastosować wkładkę
Protetyk słuchu wykorzystuje test liczbowy
Jaki rodzaj aparatu słuchowego należy zastosować u dzieci w wieku od 1 do 4 roku życia?
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
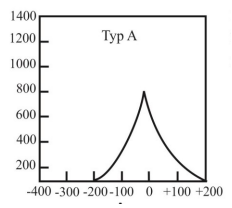
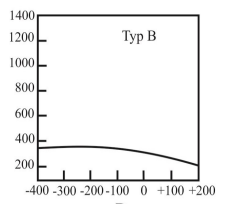
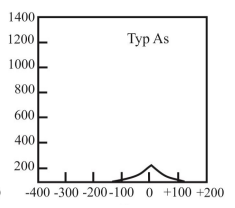
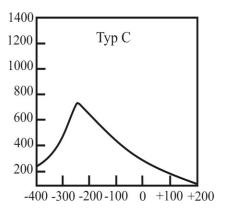
Co jest główną przyczyną powstania urazu akustycznego narządu słuchu?
Podczas prezentacji dźwięku przez słuchawki lub aparat słuchowy obraz dźwiękowy może pojawiać się wewnątrz głowy słuchacza. Zjawisko takie nazywa się
Aby uzyskać poprawę jakości słyszenia przez telefon komórkowy osobie wyposażonej w aparat słuchowy, należy
Który układ obróbki dźwięku, stosowany w cyfrowych aparatach słuchowych, realizuje funkcję kompresji w szerokim zakresie dynamiki?
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Dopasowanie otwarte aparatu słuchowego należy zastosować u pacjentów z ubytkiem słuchu w zakresie częstotliwości
Przyczyną głębokiego obustronnego niedosłuchu odbiorczego może być
Do punktu doboru aparatów słuchowych zgłosiło się niedosłyszące małżeństwo. Ze względu na duży niedosłuch nie słyszą w nocy płaczu dziecka. Protezyk słuchu powinien im zalecić zastosowanie
Głównym zadaniem przedwzmacniacza mikrofonu jest
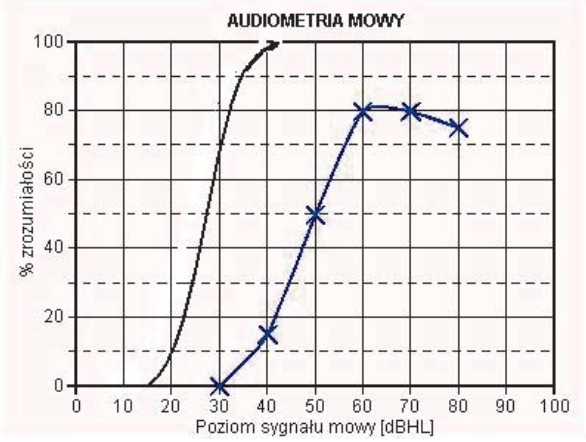
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
Brak korzyści ze stosowania aparatów słuchowych jest wskazaniem do wszczepienia implantu w zdiagnozowanym
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Jakie parametry wkładki usznej mają znaczący wpływ na zmianę charakterystyki przenoszenia dla częstotliwości powyżej 3 000 Hz?
Mostek impedancyjny może być wykorzystywany w celu
Pobierając odlew w celu wykonania aparatu głęboko wewnątrzkanałowego, protetyk powinien umieścić tampon
Mięsień strzemiączkowy jest przyczepiony do
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Który program komputerowy umożliwia instalację aplikacji producentów aparatów słuchowych oraz przechowywanie danych diagnostycznych pacjentów?