Pytanie 1
W pomieszczeniu, w którym obsługiwane są sterylizatory na tlenek etylenu, czujniki gazu powinny być umieszczone w pobliżu
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
W pomieszczeniu, w którym obsługiwane są sterylizatory na tlenek etylenu, czujniki gazu powinny być umieszczone w pobliżu
Do urządzeń z napędem odpowiednia jest metoda dezynfekcji, jaką stanowi dezynfekcja
Jaką minimalną odległość należy zachować pomiędzy składowanymi materiałami sterylnymi a miejscem higieny rąk oraz innymi obszarami, które mogą być narażone na zachlapanie wodą, środkami dezynfekcyjnymi i lekami?
Ile pakietów testowych Bowie-Dick zostanie wykorzystanych w trzech działających sterylizatorach w ciągu 365 dni?
Wskaźnik biologiczny używany do kontroli procesu sterylizacji zawiera substancje umieszczone na nośniku
Przy obliczaniu wydatków na dekontaminację uwzględnia się materiały eksploatacyjne, którymi są
W myjniach dezynfektorach spełniających normę PN EN ISO 15883-2, które służą do dezynfekcji termicznej narzędzi chirurgicznych, nie jest możliwe dezynfekowanie
Metodą oznaczania narzędzi nie jest
Narzędzia z blokadą przed procesem sterylizacji powinny być zapięte na zapadkę?
Zintegrowane wskaźniki chemiczne
Prewencja zakażeń krwiopochodnych bazuje na zasadzie,
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
Wymiary jednostki wsadu to prostopadłościan o rozmiarach
Maski oddechowe z wolnymi przestrzeniami powinny
Jakie substancje końcowe powstają w wyniku procesu sterylizacji plazmowej?
Na rękawie papierowo-foliowym przeznaczonym do sterylizacji parą wodną?
Jaką ilość mililitrów środka czyszczącego zużywa się w ciągu miesiąca, jeśli na jeden cykl mycia myjnia-dezynfektor potrzebuje 30 mililitrów tego preparatu, a w trakcie miesiąca realizowane są 150 procesy?
Jakie narzędzia powinny być zdemontowane przed procesem dezynfekcji?
Jakie opakowanie sterylizacyjne nie zawiera celulozy?
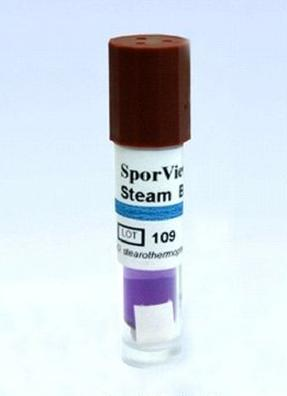
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Błędny rezultat automatycznego testu szczelności parowego sterylizatora może sugerować
Wzierniki nosowe są stosowane w procedurach
Jaki czynnik może ograniczać wnikanie pary do testowego pakietu Bowie&Dick’a?
Jakie spektrum działania biobójczego charakteryzuje środki dezynfekcyjne oparte na alkoholu?
Do konserwacji olejem parafinowym są potrzebne
Ile razy można wykonać sterylizację masek krtaniowych oznaczonych kółkiem z przekreśloną cyfrą 45?
Zapis zawarty w instrukcji obsługi wyrobu medycznego od producenta odnosi się do
Gwinty oraz przeguby instrumentu powinny być nasmarowane olejem.
Ile razy można wykorzystać włókninę sterylizacyjną w roli materiału opakowaniowego?
Testy zanieczyszczenia mają na celu ocenę efektywności procesu
Nadzór nad ramionami spryskującymi oraz kontrola stanu filtra na dnie komory odnoszą się do
Ostrza do skalpela chirurgicznego, oznaczone przekreśloną dwójką w kółku, mogą być używane
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
Jaka jest podstawowa metoda fizyczna stosowana do sterylizacji sprzętu medycznego?
Do spakowania jednej pary nożyczek chirurgicznych potrzeba 20 cm rękawa papierowo-foliowego.
Koszt jednego metra bieżącego tego rękawa wynosi 0,4 zł.
Jaką kwotę trzeba przeznaczyć na zapakowanie jednej pary nożyczek chirurgicznych?
Do dezynfekcji urządzeń medycznych wykonanych z gumy lub materiałów syntetycznych, mających bezpośredni kontakt z tkankami (np. fiberoskopy), nie dopuszcza się używania preparatów zawierających
W zestawie ze sprzętem medycznym sterylizowanym ETO powinien być zawarty test klasy
Narzędzia chirurgiczne, które są termowrażliwe i zapakowane, muszą być poddane procesowi sterylizacji w ciągu czterech godzin od momentu przyjęcia do obróbki przed przeprowadzeniem operacji.
Chemiczne wskaźniki procesu typu 1 są w stanie zmieniać kolor po ekspozycji
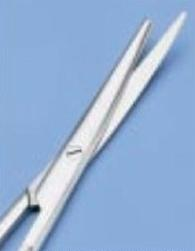
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
Podczas załadunku komory sterylizatora parowego należy przestrzegać maksymalnych wartości wsadu określonych przez