Pytanie 1
Obszary napromieniania w technice IMRT w trakcie wykonywania zabiegu radioterapeutycznego wyznacza
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
Obszary napromieniania w technice IMRT w trakcie wykonywania zabiegu radioterapeutycznego wyznacza
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
W radiografii mianem SID określa się
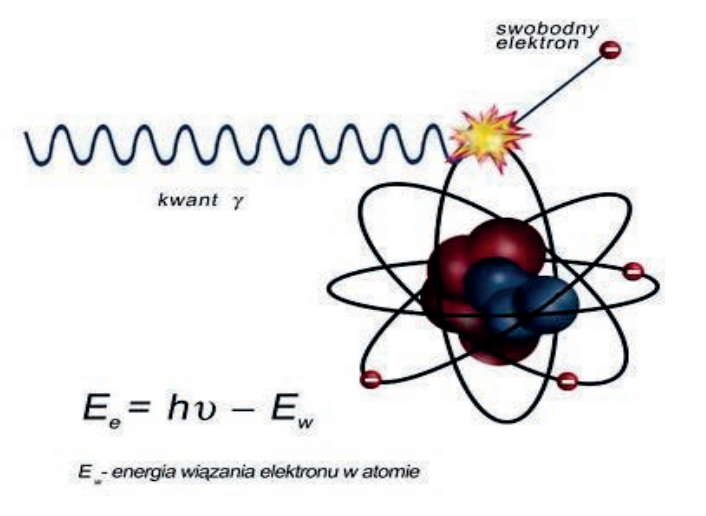
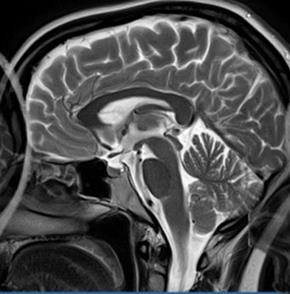
Na zamieszczonej rycinie przedstawiono
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Na którym obrazie MR jest widoczne pasmo saturacji?
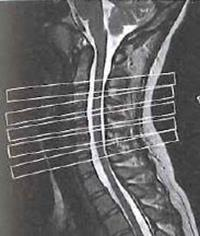

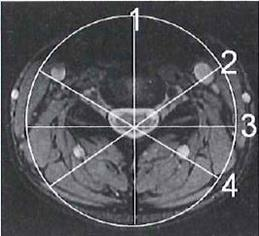
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Więzka promieniowania X to
W badaniu PET stosuje się tylko radioizotopy emitujące
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
W radiografii mianem SID określa się
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
SPECT to
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
Ile razy i jak zmieni się wartość natężenia promieniowania X przy zwiększeniu odległości OF ze 100 cm do 200 cm?
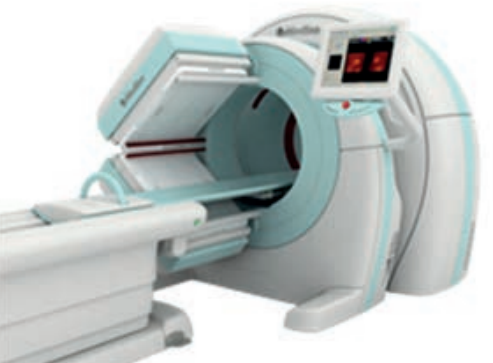
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
Parametr SNR w obrazowaniu MR oznacza
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
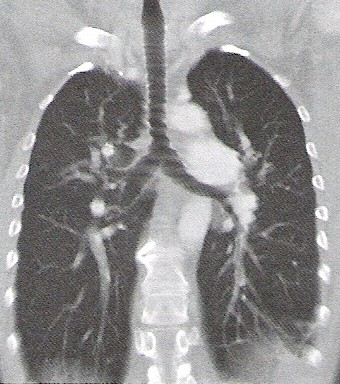
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?
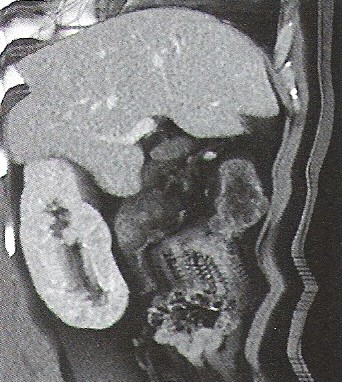

Wiązka elektronów najczęściej stosowana jest do leczenia zmian nowotworowych w obrębie
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Podczas badania gammakamerą źródłem promieniowania jest
Fala głosowa rozchodzi się
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
Źródłem promieniowania protonowego stosowanego w radioterapii jest
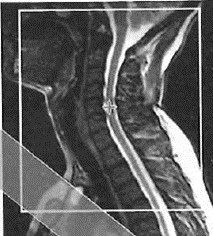
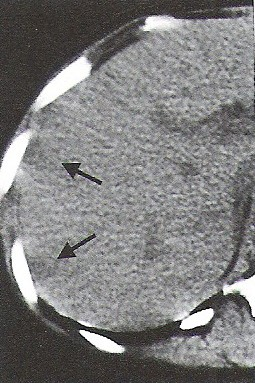
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Czas połowicznego zaniku jest wykorzystywany
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego