Pytanie 1
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
Wynik: 9/40 punktów (22,5%)
Wymagane minimum: 20 punktów (50%)
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
W procesie produkcji wkładek metodą p-n-p protetyk słuchu najpierw przygotowuje odlew z ucha, a następnie aby przygotować negatyw tego odlewu, musi go
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Pierwszym elementem treningu słuchowego jest
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
Podczas badań audiometrycznych w polu swobodnym są stosowane
Do określenia związanych ze słyszeniem potrzeb dorosłego pacjenta można wykorzystać kwestionariusze
Aby uzyskać większe wzmocnienie w zakresie wysokich częstotliwości, przy braku możliwości dalszej regulacji aparatu słuchowego, należy zastosować wkładkę
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Jaki rodzaj wycisku (odlewu) ucha należy pobrać pacjentowi, aby wykonać dla niego obudowę do aparatu słuchowego wewnątrzusznego CIC?
Protetyk słuchu wykorzystuje test liczbowy
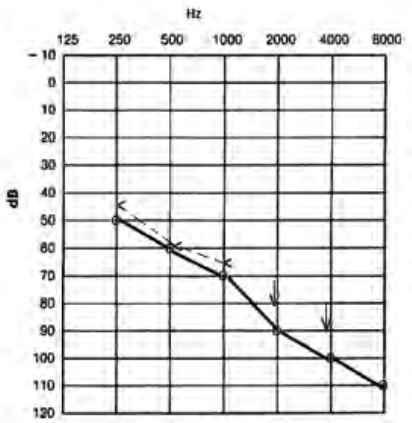
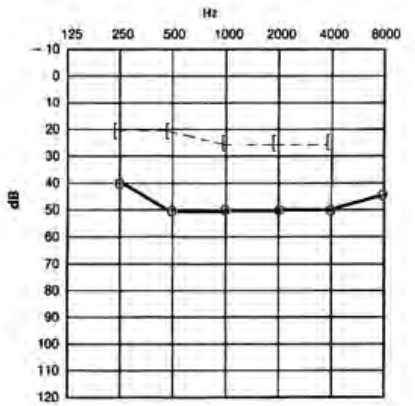
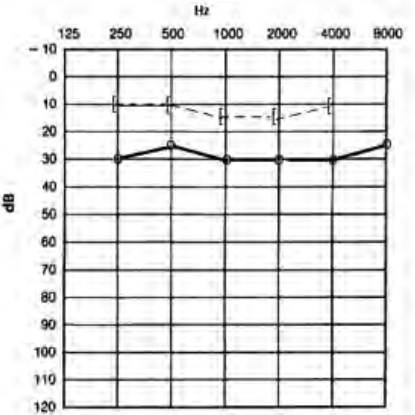
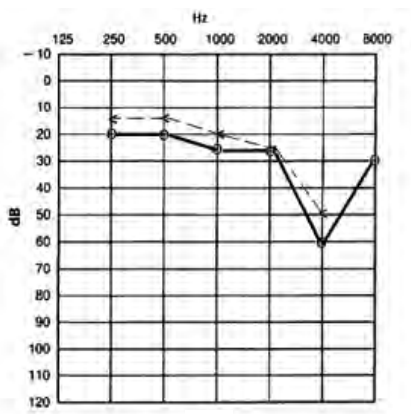
Który audiogram dotyczy pohałasowego ubytku słuchu?
Rolę receptora słuchu pełni w uchu ludzkim
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
W ilu etapach przebiega proces wykonywania wkładki usznej tzw. metodą PNP?
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
Jak inaczej można nazwać krzywe izofoniczne?
Badanie otoemisji akustycznych służy do oceny
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Długotrwała ekspozycja na hałas powoduje
Jak zmniejszyć zjawisko okluzji?
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
Do punktu doboru aparatów słuchowych zgłosiło się niedosłyszące małżeństwo. Ze względu na duży niedosłuch nie słyszą w nocy płaczu dziecka. Protezyk słuchu powinien im zalecić zastosowanie
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Charakterystyka częstotliwościowa słuchawki aparatu słuchowego w całym paśmie przenoszenia ma kształt
Podczas prezentacji dźwięku przez słuchawki lub aparat słuchowy obraz dźwiękowy może pojawiać się wewnątrz głowy słuchacza. Zjawisko takie nazywa się
Podczas pobierania wycisku z ucha otoskopowanie wykonuje się
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Jakie skutki może powodować guz kąta mostowo-móżdżkowego (nerwiak nerwu VIII)?
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Które rozwiązanie techniczne jest wykorzystywane przez protetyków słuchu do precyzyjnego dopasowania aparatów słuchowych?
Badaniem słuchu pomocnym w wykryciu głuchoty czynnościowej jest
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
Rolą układu przewodzącego ucha jest
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
W którym aparacie pacjent ma możliwość wyboru przynajmniej dwóch różnych zestawów ustawień aparatu dostosowanych do różnych warunków akustycznych?