Pytanie 1
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
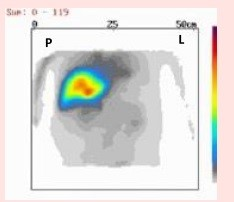
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
W badaniu PETCT radioizotop ulega
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
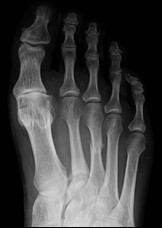
Na radiogramie stopy uwidocznione jest złamanie trzonu
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
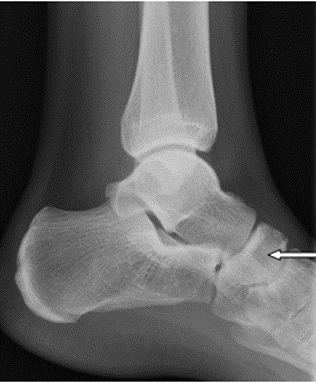
Na zamieszczonym radiogramie strzałką oznaczono kość
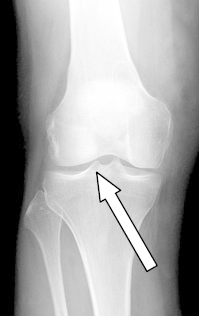
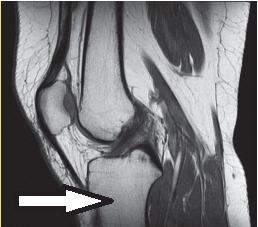
Którą strukturę anatomiczną oznaczono strzałką na radiogramie stawu kolanowego?
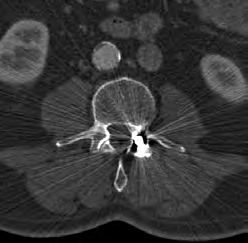
Który artefakt jest widoczny na skanie tomografii komputerowej?
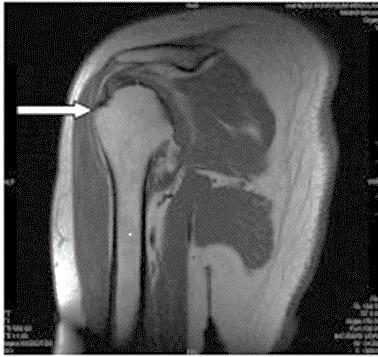
Którą kość oznaczono na obrazie rezonansu magnetycznego?
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Czym charakteryzuje się późny odczyn popromienny?
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
Która właściwość promieniowania X pozwala na skierowanie promienia centralnego na wybrany punkt topograficzny podczas wykonywania badania radiologicznego?
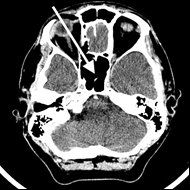
Na radiogramie TK głowy strzałką wskazano
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem jest
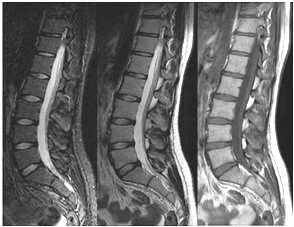
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?
Badanie metodą Dopplera umożliwia
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Podczas badania EEG otwarcie oczu powoduje
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
W radiografii mianem SID określa się
Technik elektroadiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
W których projekcjach wykonuje się standardowe badanie mammograficzne?
Podczas badania gammakamerą źródłem promieniowania jest
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Źródłem promieniowania protonowego stosowanego w radioterapii jest
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?