Pytanie 1
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Przy podejrzeniu ciała obcego w oczodole należy wykonać
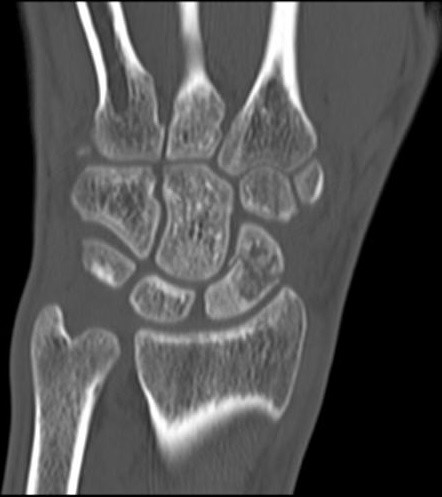
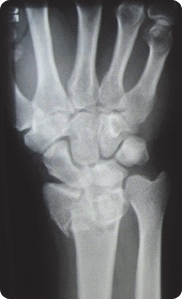
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Promieniowanie rentgenowskie jest
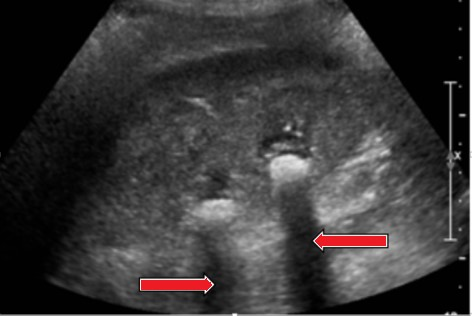
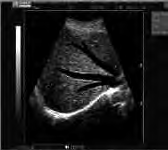
Który artefakt wskazano strzałkami na obrazie USG nerki?
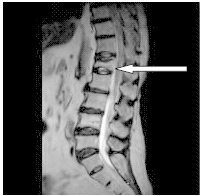
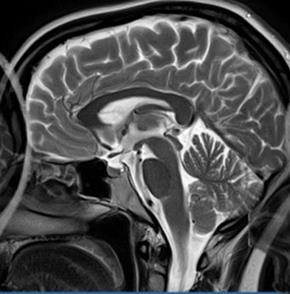
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
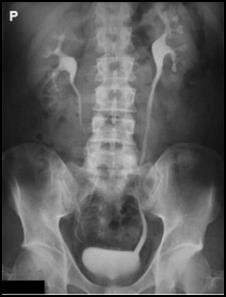
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
Na radiogramie uwidoczniono złamanie nasady
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Do środków kontrastujących negatywnych należą
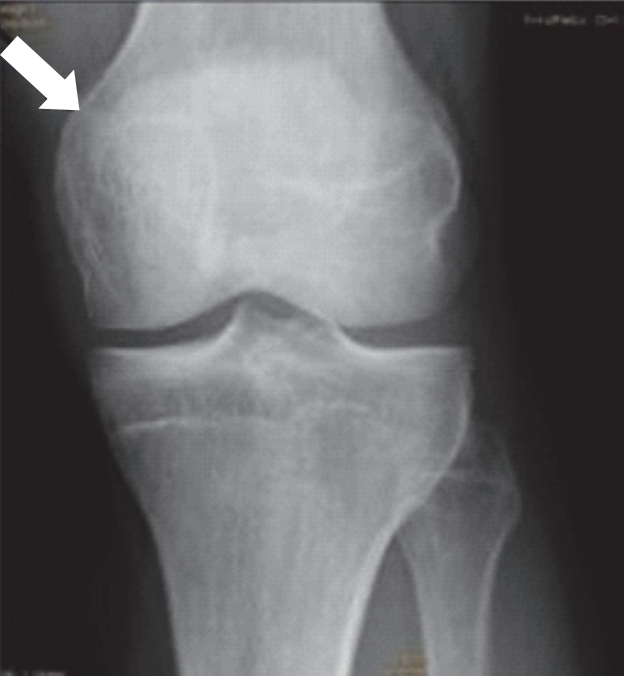
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
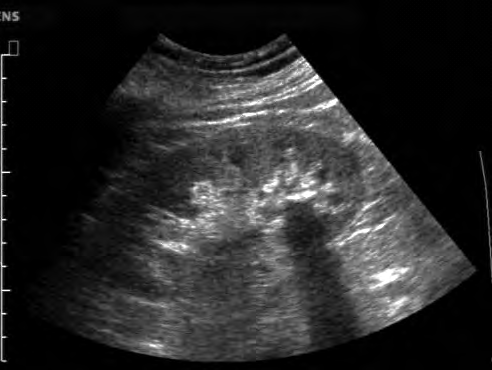
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
W ultrasonografii występuje zależność:
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
Badanie polegające na wprowadzeniu cewnika przez pęcherz moczowy do moczowodu i miedniczki nerkowej i podaniu środka kontrastującego to
W których projekcjach wykonuje się standardowe badanie mammograficzne?
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Badanie metodą Dopplera umożliwia
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
Celiakografia jest badaniem kontrastowym
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
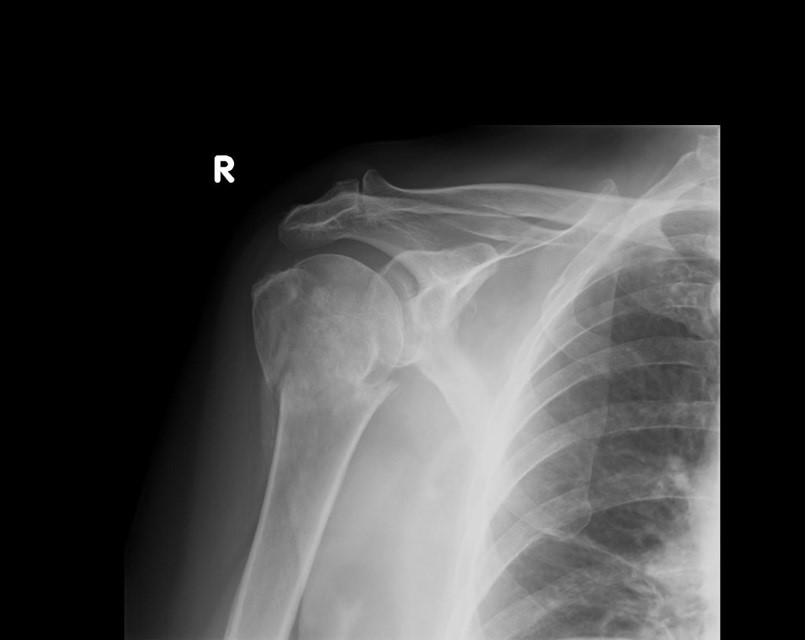
Na radiogramie uwidoczniono złamanie
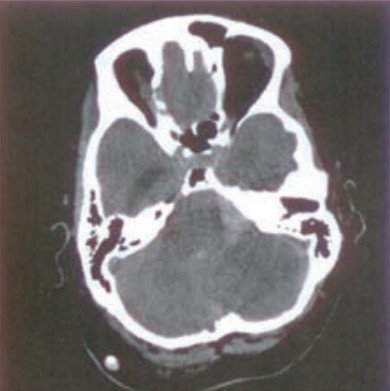
Zamieszczony obraz został wykonany metodą
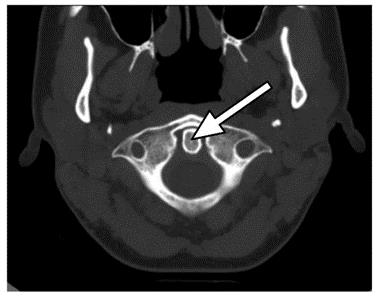
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
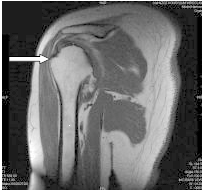
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
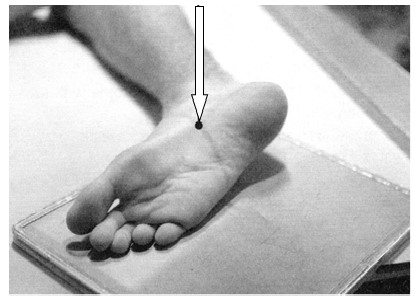
Radiogram przedstawia
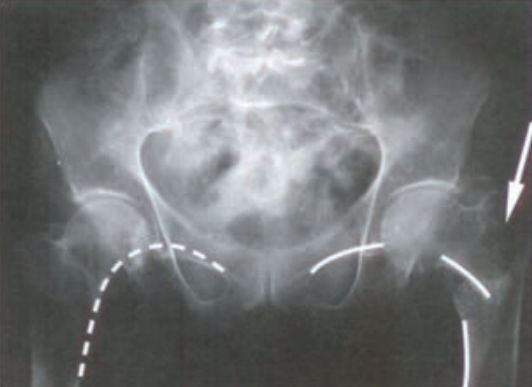
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
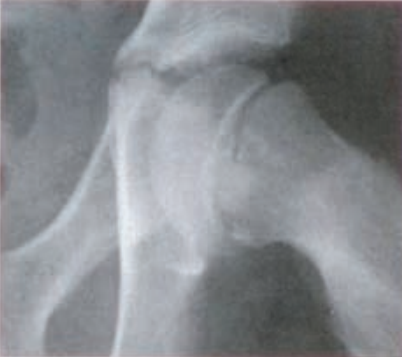
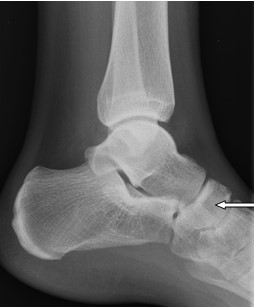
Na radiogramie strzałką oznaczono
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
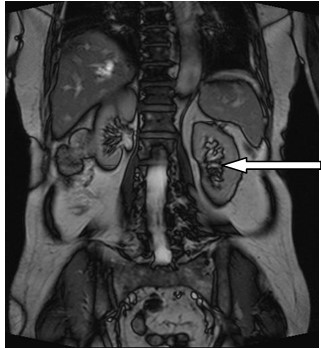
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Pielografia to badanie układu