Pytanie 1
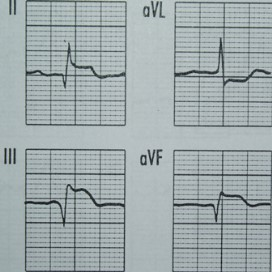
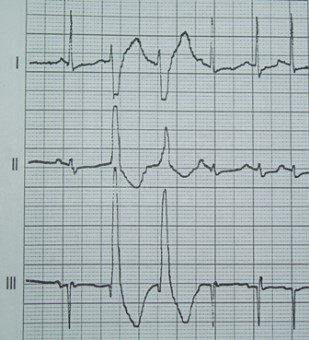
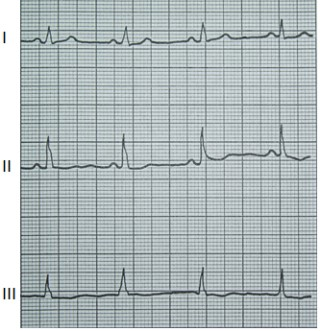
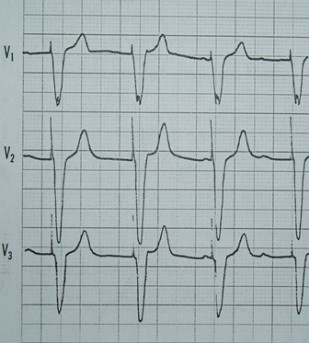
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?




Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Czym charakteryzuje się późny odczyn popromienny?
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
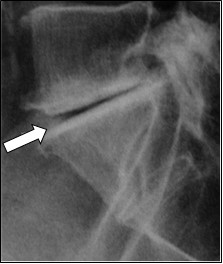
Na rentgenogramie strzałką zaznaczono
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
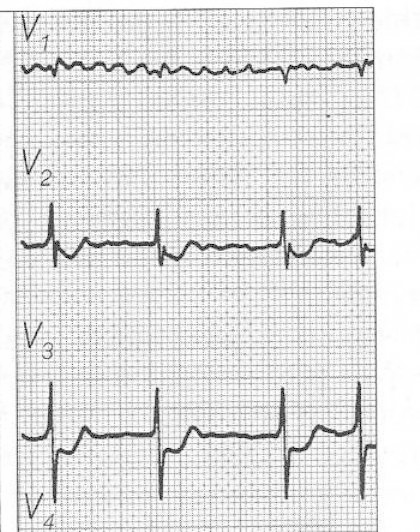
Zamieszczony elektrokardiogram przedstawia
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Proces chemicznego wywoływania radiogramów polega na
W badaniu cystografii wstępującej środek kontrastowy należy podać
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
W badaniu cystografii wstępującej środek kontrastowy należy podać
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
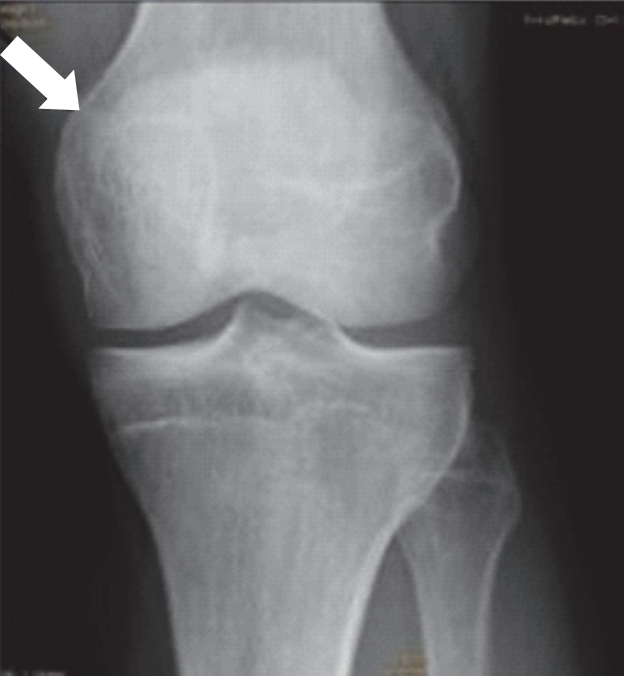
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
Technika stereotaktyczna polega na napromienianiu nowotworu
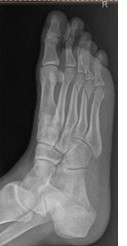
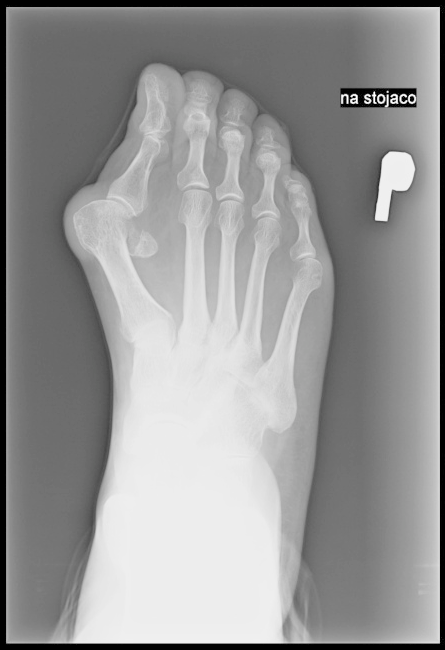
Na rentgenogramie stopy uwidocznione jest złamanie
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
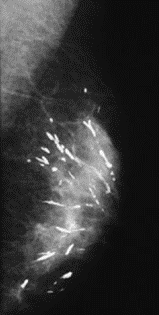
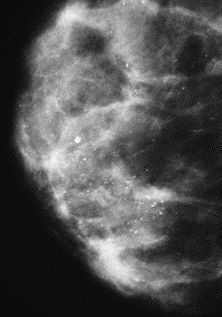
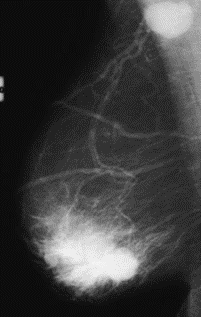
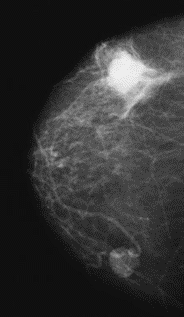
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
Więzka promieniowania X to
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
W obrazowaniu MR wykorzystuje się moment magnetyczny
Który obszar napromieniania wskazano na ilustracji strzałką?
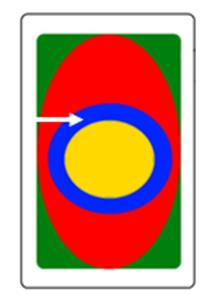
W ultrasonografii występuje zależność:
Na radiogramie uwidoczniono
Brachyterapia wewnątrzprzewodowa jest stosowana w leczeniu
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
Podczas badania EEG otwarcie oczu powoduje
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
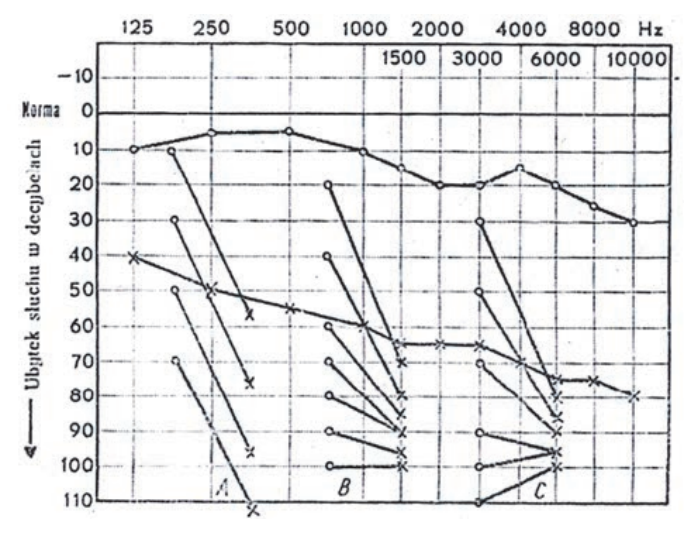
Obiektywną metodą badania słuchu jest audiometria
W zapisie EKG załamek U występuje bezpośrednio po załamku
Audiogram przedstawia próbę