Pytanie 1
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
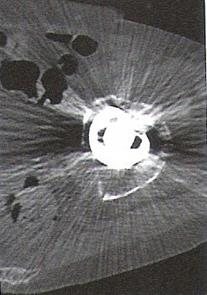
Zarejestrowany na obrazie TK artefakt jest spowodowany
Diagnozowanie metodą PET oparte jest na zjawisku
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
Jakie wymagania techniczne muszą spełniać aparaty terapeutyczne stosowane w zakładach brachyterapii, służące bezpośrednio do napromieniania pacjenta metodą zdalnego wprowadzania źródeł promieniotwórczych?
W obrazowaniu MR wykorzystuje się moment magnetyczny
W badaniu PET stosuje się tylko radioizotopy emitujące
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
Technika stereotaktyczna polega na napromienianiu nowotworu
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Który radioizotop jest emiterem promieniowania alfa?
Ligand stosuje się
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
Promieniowanie rentgenowskie jest
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Zwiększenie napięcia na lampie rentgenowskiej powoduje
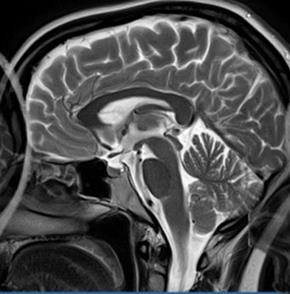
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
Obrazy DDR są tworzone w trakcie
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
W radiografii mianem SID określa się
Zastosowana w badaniu radiologicznym kratka przeciwrozproszeniowa powoduje
Promieniowanie jonizujące pośrednio to
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Skrótem CTV w radioterapii oznacza się
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
Ligand stosuje się