Pytanie 1
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Brak korzyści ze stosowania aparatów słuchowych jest wskazaniem do wszczepienia implantu w zdiagnozowanym
Właściwy rodzaj aparatu słuchowego zalecanego dla dzieci do 4 roku życia to aparat typu
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Audiometr w punkcie protezycznym powinien pozwalać na wykonanie u pacjenta audiometrii tonalnej z maskowaniem oraz
Pacjent z obustronnym niedosłuchem odbiorczym oczekuje po założeniu aparatów słuchowych poprawy rozumienia mowy w hałasie i na ulicy. Pacjentowi należy zaproponować aparat wyposażony w
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do
Do punktu protetycznego zgłosił się myśliwy, który chciałby chronić swój słuch w trakcie polowań. Najlepszym rozwiązaniem w tej sytuacji będzie zaproponowanie mu
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Dla narządu słuchu szczególnie szkodliwy jest hałas
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Jaki rodzaj aparatu słuchowego należy zastosować u dzieci w wieku od 1 do 4 roku życia?
Które rozwiązanie techniczne jest wykorzystywane przez protetyków słuchu do precyzyjnego dopasowania aparatów słuchowych?
Do najczęstszych negatywnych następstw niedosłuchu u osób bez wsparcia protetycznego zalicza się
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
W procesie dopasowania aparatów słuchowych u dziecka w wieku 0÷4 lat niezbędna jest współpraca protetyka z zespołem lekarzy. W skład tego zespołu wchodzi audiolog oraz
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
Wizyta kontrolna pacjenta z aparatem słuchowym w punkcie protetycznym powinna obejmować
Istniejące testy słowne stosowane u dzieci wykorzystywane są obecnie jedynie w celu
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Zalecany tryb pracy aparatu słuchowego, z którego korzysta 3-letnie dziecko, to tryb
Które metody wykorzystuje się w rehabilitacji słuchowej dzieci z lekkim ubytkiem słuchu?
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Na etapie dopasowania aparatów słuchowych protetyk słuchu powinien współpracować z lekarzem w zakresie
Który audiogram jest charakterystyczny dla urazu akustycznego?
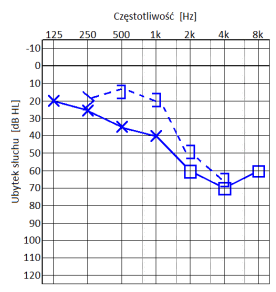
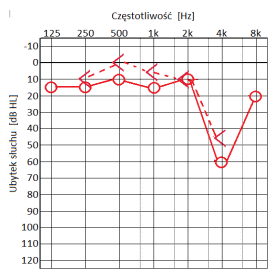
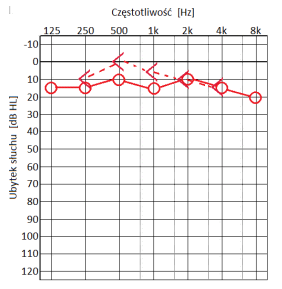
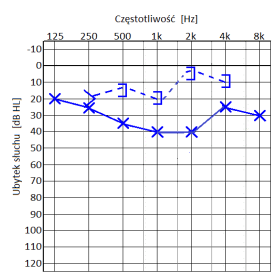
U dzieci uczących się w szkole podstawowej zaleca się stosować aparaty słuchowe
Długotrwała ekspozycja na hałas powoduje
Pierwszym elementem treningu słuchowego jest
APHAB jest procedurą badającą
Które rozwiązanie techniczne powinien zaproponować protetyk rodzicom z głębokim niedosłuchem, którym urodziło się dziecko, aby poprawić bezpieczeństwo w nocy i komfort życia rodziny?
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
Uszkodzenie układu słuchowego może wystąpić w każdym okresie życia dziecka. Niedosłuch perilingwalny powstaje w okresie
Do skutków wrodzonego niedosłuchu jednostronnego zalicza się
Do określenia związanych ze słyszeniem potrzeb dorosłego pacjenta można wykorzystać kwestionariusze
Która z odpowiedzi najpełniej określa cel anamnezy z pacjentem niedosłyszącym?
COSI jest procedurą opierającą się na