Pytanie 1
Ciężkie i duże zestawy narzędziowe umieszczone w kontenerach powinny być ustawiane w sterylizatorze parowym
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Ciężkie i duże zestawy narzędziowe umieszczone w kontenerach powinny być ustawiane w sterylizatorze parowym
Jeden z symboli przedstawionych na ilustracji informuje, że wyrób można przechowywać w pomieszczeniu
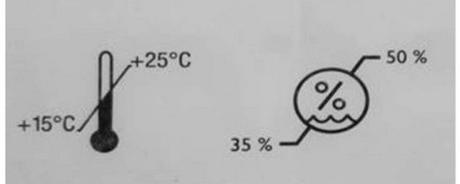
Woda, która zawiera znaczące ilości jonów wapnia oraz magnezu, nazywana jest
Który z czynników sterylizujących jest w stanie przedostać się do narzędzi niezależnie od ich rozmiaru, formy i materiału, z którego są zrobione?
Wskaźnik chemiczny, który reaguje po spełnieniu wszystkich istotnych parametrów krytycznych dla danych cykli sterylizacji, zalicza się do rodzaju
Widoczne na powierzchni narzędzi osady o brązowo-czerwonym zabarwieniu są skutkiem obecności w wodzie
Pęseta atraumatyczna jest wykorzystywana do chwytania
Podczas załadunku komory sterylizatora parowego należy przestrzegać maksymalnych wartości wsadu określonych przez
W pomieszczeniu, w którym obsługiwane są sterylizatory na tlenek etylenu, czujniki gazu powinny być umieszczone w pobliżu
W trakcie dezynfekcji chemiczno-termicznej w myjni-dezynfektorze wykorzystuje się 20 ml środka dezynfekcyjnego na 1 litr wody. W fazie dezynfekcji używane jest 6 litrów wody. Ile środka dezynfekcyjnego jest potrzebne w trakcie 50 cykli?
W jakim procesie sterylizacji materiał, po etapie ekspozycji, jest płukany parą wodną oraz powietrzem?
Test z zastosowaną substancją wskaźnikową imitującą zanieczyszczenia organiczne jest wykorzystywany do kontrolowania
Narzędzie szczękowe, które służy do chwytania tkanki i ma ząbki na końcówce roboczej, to
Ilustracja przedstawia

Przedstawione na ilustracji instrumentarium należy przygotować do maszynowego mycia i dezynfekcji na wózku wsadowym

Jakie są różnice pomiędzy papierem krepowanym a włókniną sterylizacyjną?
Dezynfekcja termiczna narzędzi będzie miała miejsce zgodnie z normą, jeśli myjnia dezynfektor utrzyma temperaturę przez 5 minut na poziomie
W zestawach narzędzi wykonanych ze stali nierdzewnej znajdują się wskaźniki chemiczne rodzaju
Ręce zanieczyszczone krwią powinny być zdezynfekowane
Dokumentacja dotycząca procesów dekontaminacji powinna być prawidłowo prowadzona i musi zawierać:
Po zerwaniu zewnętrznej warstwy papieru sterylizacyjnego w obrębie strefy sterylnej pakiet powinien zostać
Jakie narzędzie pozwala na delikatne i bezpieczne chwycenie naczyń?
Aby zapewnić prawidłowe funkcjonowanie zgrzewarek do pakowania w papier i folię, wskazane jest przeprowadzenie testu szczelności zgrzewu
Dlaczego ważne jest dokładne suszenie narzędzi po procesie mycia?
Jakie substancje czynne są wykorzystywane do dezynfekcji na wysokim poziomie?
Po upadku pakietu sterylnego na podłogę oraz jego uszkodzeniu, co należy zrobić?
Czy śmierć przez sterylizację tlenkiem etylenu oraz formaldehydem jest wynikiem?
Do narzędzi tnących o dwóch ostrzach zalicza się
Według klasyfikacji Spauldinga, wyroby zaliczane do wysokiego ryzyka powinny być poddane
Jaki preparat jest stosowany do eliminacji osadów z pęset do koagulacji?
Aby stworzyć nieprzepuszczalny system bariery sterylnej z materiału Tyvek-folia, konieczne jest
W ciągu miesiąca do nadzorowania procesów sterylizacji wykorzystuje się 100 wskaźników zintegrowanych, 10 000 wskaźników emulacyjnych oraz 1000 wskaźników wieloparametrowych. Ile sztuk wskaźników kategorii IV, V oraz VI powinno zostać zakupionych do nadzorowania procesów sterylizacji w ciągu kwartału?
Aby przygotować 10 litrów 5% roztworu roboczego środka dezynfekcyjnego, ile należy użyć?
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Zagrożenie korozją wżerową zwiększa się wraz z
Właściwym testem do kontroli sterylizacji plazmowej w niskiej temperaturze jest test biologiczny oraz test chemiczny klasy
Podczas przygotowywania narzędzi laparoskopowych do sterylizacji, należy je złożyć zgodnie
W trakcie dezynfekcji termicznej narzędzi o krytycznym znaczeniu minimalna wartość A0 powinna wynosić
Metoda używania preparatów alkoholowych w formie spryskiwania stosowana jest do dezynfekcji powierzchni.
Aby przygotować 8 litrów roztworu roboczego o stężeniu 2,5%, konieczne jest użycie