Pytanie 1
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Brachyterapia wewnątrzprzewodowa jest stosowana w leczeniu
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
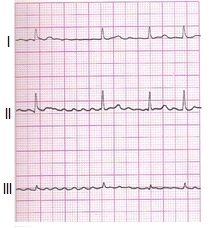
Odprowadzenie II rejestruje różnicę potencjałów między
W badaniu cystografii wstępującej środek kontrastowy należy podać
Skrótem CTV w radioterapii oznacza się
W technice napromieniania SSD mierzona jest odległość źródła promieniowania od
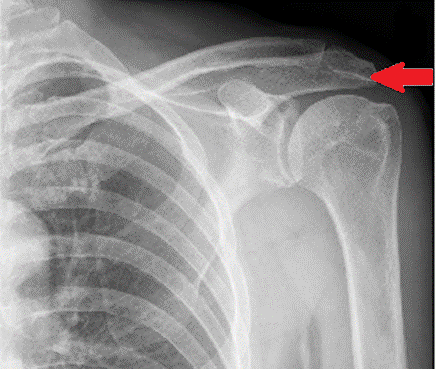
Na radiogramie stawu barkowego strzałką wskazano
W zapisie EKG załamek U występuje bezpośrednio po załamku
Standardowe badanie urografii polega na podaniu pacjentowi środka kontrastującego
Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




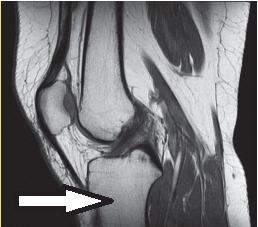
Którą kość oznaczono na obrazie rezonansu magnetycznego?
W radioterapii hadronowej leczenie odbywa się przy użyciu
Ligand stosuje się
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
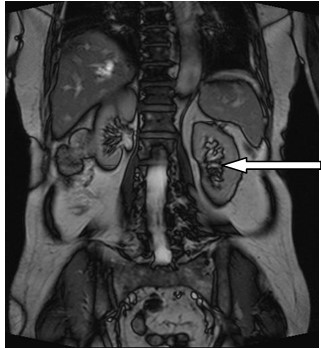
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
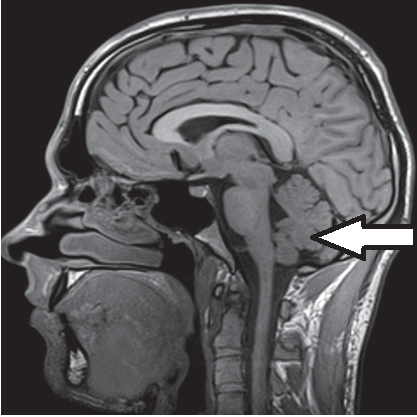
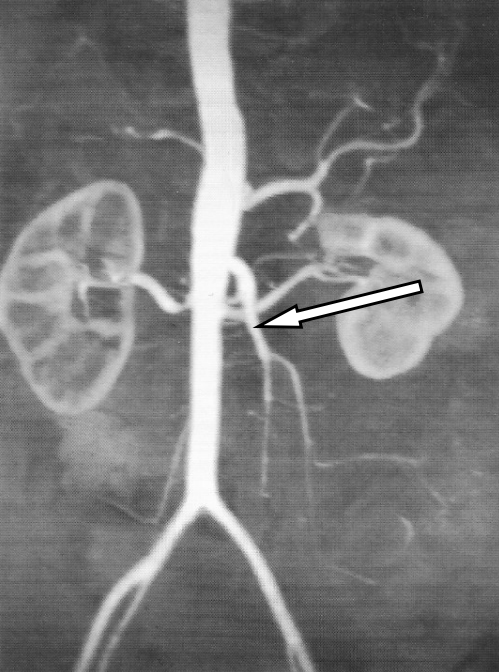
Którą tętnicę zaznaczono strzałką na obrazie MR?
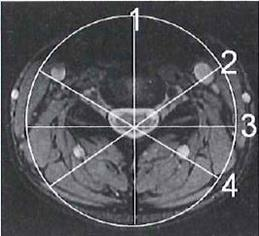
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

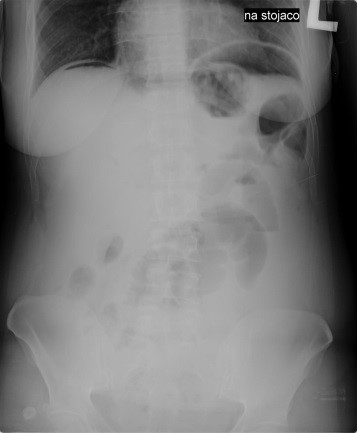
Radiogram jamy brzusznej uwidacznia
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
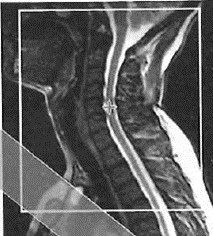
Na którym obrazie MR jest widoczne pasmo saturacji?

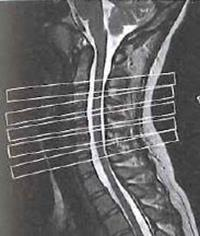
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
Fotostymulacja wykonywana jest podczas badania
Promieniowanie rentgenowskie jest
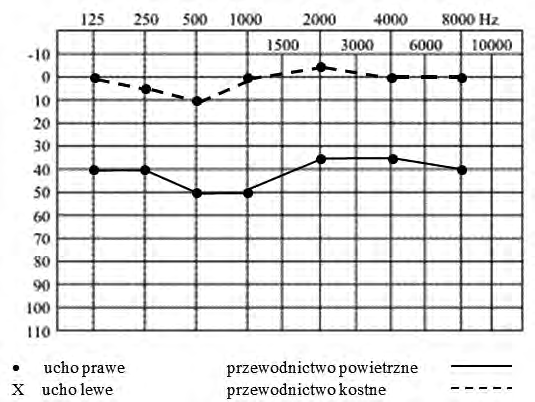
Na podstawie zapisu badania audiometrycznego rozpoznano u pacjenta uszkodzenie słuchu
W badaniu PET stosuje się tylko radioizotopy emitujące
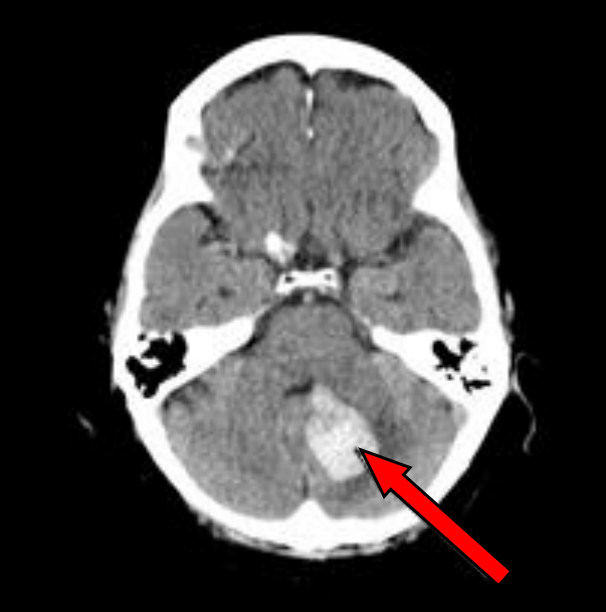
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
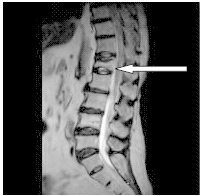
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
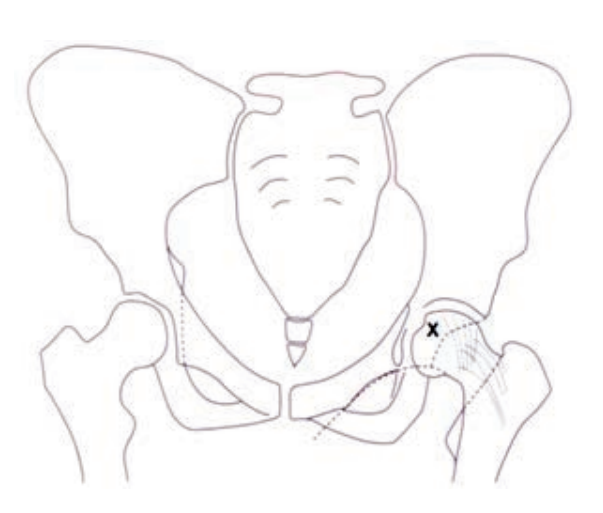
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Do środków kontrastujących negatywnych należą
Diagnozowanie metodą PET oparte jest na zjawisku
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą