Pytanie 1
W diagnostyce zeza skośnego do różnicowania niedowładu mięśnia skośnego górnego jednego oka z niedowładem mięśnia prostego górnego drugiego oka należy wykorzystać test
Wynik: 4/40 punktów (10,0%)
Wymagane minimum: 20 punktów (50%)
W diagnostyce zeza skośnego do różnicowania niedowładu mięśnia skośnego górnego jednego oka z niedowładem mięśnia prostego górnego drugiego oka należy wykorzystać test
Warunkiem do zastosowania metody subiektywnej podczas pomiaru punktu bliskiego konwergencji jest
Przed przystąpieniem do badania forii poziomej oka prawego na krzyżu Maddoxa należy pacjentowi ustawić pałeczkę Maddoxa
W których soczewkach stosuje się specjalne zmniejszenie centralnej grubości soczewki dodatniej i obwodowej soczewki ujemnej?
Wergencyjne ruchy fuzjyjne należy zbadać przy użyciu
Jedną z funkcji ciała szklistego jest
Brak odpowiedzi na to pytanie.
Wadą rozwojową powstałą na skutek niecałkowitego zamknięcia się pęcherzyka ocznego jest
Brak odpowiedzi na to pytanie.
W której metodzie leczenia niedowidzenia z fiksacją ekscentryczną uzyskuje się stopniową zmianę lokalizacji wzrokowej z ekscentrycznej na centralną?
Brak odpowiedzi na to pytanie.
Badanie obuocznego widzenia z użyciem synoptoforu wykazało u 7-letniego pacjenta „krzyżowanie” obrazów. Dla tego dziecka wskazane jest ćwiczenie
Brak odpowiedzi na to pytanie.
Który wynik ilościowego badania ruchów oka lewego wskazuje na nadczynność mięśnia prostego bocznego?
Brak odpowiedzi na to pytanie.
U 4-letniego pacjenta podczas wizyty okulistycznej przed badaniem wady refrakcji po cykloplegii należy wykonać badanie
Brak odpowiedzi na to pytanie.
Zastosowanie krzyża Maddoxa, pryzmatu o mocy 10 Dpryzm i czerwonego filtra pozwala określić
Brak odpowiedzi na to pytanie.
W porażeniu nerwu IV występuje upośledzony ruch oka
Brak odpowiedzi na to pytanie.
W odcinku śródczaszkowym nerwy wzrokowe łączą się na wysokości
Brak odpowiedzi na to pytanie.
Fizjologiczna nierówność źrenic wynosi nie więcej niż
Brak odpowiedzi na to pytanie.
W celu odwrócenia powidoku pozytywnego w negatywny i utrzymaniu go przez dłuższy czas należy zastosować
Brak odpowiedzi na to pytanie.
Badanie heteroforii do dali na krzyżu Maddoxa należy wykonać z odległości
Brak odpowiedzi na to pytanie.
Wyrostki rzęskowe nie biorą udziału
Brak odpowiedzi na to pytanie.
Ćwiczeniem nakierowanym na rozdzielenie akomodacji od konwergencji jest ćwiczenie z użyciem
Brak odpowiedzi na to pytanie.
Jeżeli u pacjenta w jednym oku występuje nadwzroczność a w drugim krótkowzroczność, to należy stwierdzić
Brak odpowiedzi na to pytanie.
Kontrolowanie ustawienia oczu u pacjenta z okresowym ekcesem dywergencji można uzyskać, stosując ćwiczenia
Brak odpowiedzi na to pytanie.
W teście Wortha do dali pacjent podaje, że widzi obraz pięciu figur: trzy zielone po lewej i dwie czerwone po prawej stronie. Wynik ten wskazuje na występowanie zeza
Brak odpowiedzi na to pytanie.
Do sensorycznych przyczyn powstawania choroby zezowej według Wortha-Chavassé’a zalicza się
Brak odpowiedzi na to pytanie.
Wynik badania smugą przedstawiony na rysunku świadczy o porażeniu mięśnia prostego

Brak odpowiedzi na to pytanie.
Który wynik badania fiksacji świadczy o występowaniu u pacjenta fiksacji paramakularnej oka lewego?
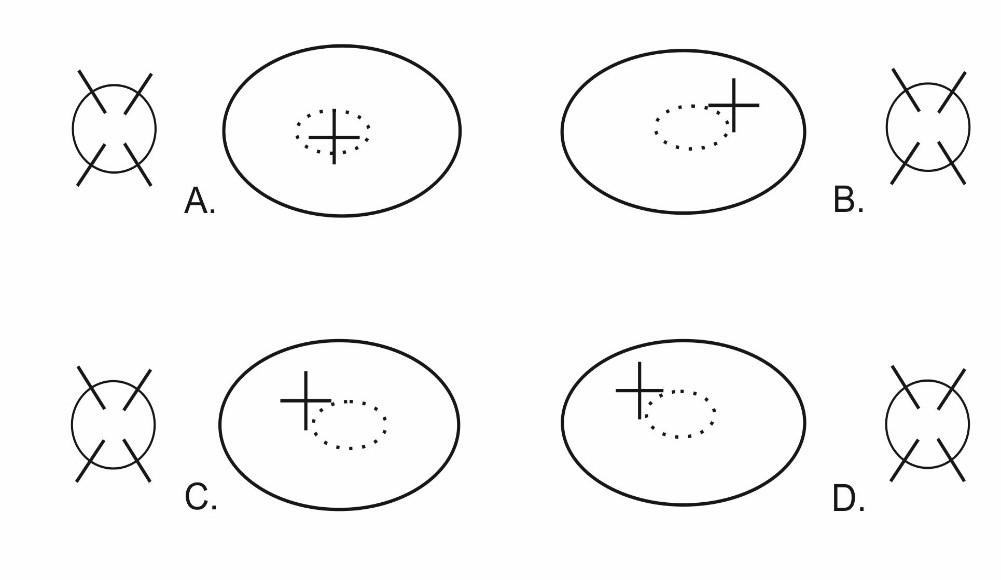
Brak odpowiedzi na to pytanie.
U 6-letniej pacjentki badanie konwergencji przed ćwiczeniami wykazało brak konwergencji. Który zapis badania świadczy o poprawie konwergencji na „dobrą”?
Brak odpowiedzi na to pytanie.
Które soczewki kontaktowe mają średnicę o około 1,5 mm mniejszą od widocznej, poziomej tęczówki?
Brak odpowiedzi na to pytanie.
Który wynik badania widzenia przestrzennego testem TNO świadczy o poprawie, jeśli przed przystąpieniem do ćwiczeń pacjent prawidłowo określił położenie wszystkich figur na V tablicy?
Brak odpowiedzi na to pytanie.
W ćwiczeniach zakresu fuzji w kierunku dywergencji na synoptoforze zaleconych 8-letniemu dziecku z rozpoznaną exophorią należy zastosować soczewki
Brak odpowiedzi na to pytanie.
Badanie refrakcji metodą skiaskopii statycznej u 5-letniego dziecka musi być poprzedzone zastosowaniem
Brak odpowiedzi na to pytanie.
Ćwiczenia z zastosowaniem kart stereogramowych mają na celu
Brak odpowiedzi na to pytanie.
Trudności w nauce czytania i pisania wynikające z zaburzeń widzenia obuocznego oraz nieprawidłowej akomodacji i konwergencji są charakterystyczne dla
Brak odpowiedzi na to pytanie.
Ćwiczenia z zastosowaniem przegrody wskazane są u pacjentów z zezem
Brak odpowiedzi na to pytanie.
Który wynik badania przy użyciu krzyża Maddoxa i pałeczki Maddoxa przed okiem prawym świadczy o występowaniu u pacjenta esoforii OP?




Brak odpowiedzi na to pytanie.
Której metody leczenia nie należy stosować w I typie zeza akomodacyjnego?
Brak odpowiedzi na to pytanie.
W których soczewkach stosuje się specjalne zmniejszenie centralnej grubości soczewki dodatniej i obwodowej soczewki ujemnej?
Brak odpowiedzi na to pytanie.
Który wynik badania konwergencji u 8-letniego pacjenta po ćwiczeniach wskazuje na poprawę, jeśli przed ćwiczeniami konwergencja była dobra?
Brak odpowiedzi na to pytanie.
Przy nadmiernej konwergencji a prawidłowej akomodacji pacjent na diploskopie widzi litery
Brak odpowiedzi na to pytanie.
Guz przysadki mózgowej może spowodować
Brak odpowiedzi na to pytanie.
Który wynik uzyskany w badaniu ostrości wzroku metodą oczopląsu optokinetycznego należy uznać za najbliższy normy u 2-letniego dziecka?
Brak odpowiedzi na to pytanie.