Pytanie 1
Jakim sposobem należy układać słoiki, miski oraz butelki w komorze sterylizatora parowego?
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Jakim sposobem należy układać słoiki, miski oraz butelki w komorze sterylizatora parowego?
Na wózku do mycia i dezynfekcji sprzętu anestezjologicznego powinno się umieścić
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
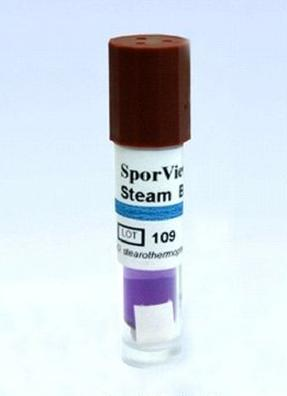
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Po połączeniu 225 ml koncentratu z wodą otrzymano 9 litrów roztworu roboczego o stężeniu
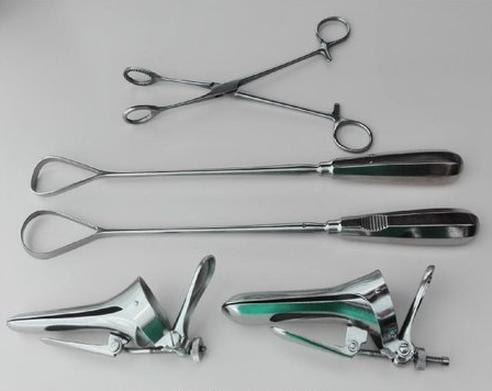
Porównaj spis zestawu narzędzi ginekologicznych, w którego skład wchodzą po dwie sztuki: kulociągów, klemów okienkowych, łyżeczek skrobaczek, wzierników Cusco z zamieszczoną ilustracją zestawu.
W zestawie na ilustracji brakuje
Preparat dezynfekujący, który neutralizuje Candida albicans, powinien działać na
Przedstawiony na ilustracji wskaźnik chemiczny umieszczany jest w pakietach

Na proces ręcznej dezynfekcji wpływają
Jakie produkty tworzą barierę dla mikroorganizmów podczas wyjmowania pojemnika ze sterylizatora, transportu oraz przechowywania?
Jaką metodę należy zastosować do sterylizacji materiałów opatrunkowych?
Który element resuscytatora powinien być poddany wyłącznie sterylizacji w niskiej temperaturze?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Biomateriały (materiały biomedyczne) to materiały stosowane do wytwarzania
Medyczny produkt stworzony z biomateriałów i wprowadzany do wnętrza ciała, to
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Gdy ciśnienie w komorze sterylizatora nagle wzrasta, zawór bezpieczeństwa natychmiast się otwiera, uwalniając do atmosfery nadmiar
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Jaki znak jest umieszczany na wskaźnikach do monitorowania procesu sterylizacji radiacyjnej?
Po połączeniu 10 ml środka dezynfekującego z 990 ml wody uzyska się roztwór o stężeniu
Instrumenty dokonane w ciekłym kwasie nadoctowym powinny być użyte
Odzież bawełniana ulegnie zniszczeniu pod wpływem procesu sterylizacji?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Specjalne wcięcia na powierzchni narzędzi atraumatycznych
Po zakończeniu maszyny do mycia i dezynfekcji narzędzi chirurgicznych w fazie dezynfekcji, po 3 minutach utrzymywania temperatury 90°C, cały wsad należy
Osoba chroniąca się za pomocą następujących środków ochrony indywidualnej: czepek, maseczka, gogle, fartuch foliowy, rękawiczki nitrylowe, jest gotowa do
Rękawy zrobione z folii poliamidowej są wykorzystywane do przeprowadzania sterylizacji?
Według Normy PN EN ISO 15883 dotyczącej myjni dezynfektorów, zaleca się stosowanie procesu dezynfekcji, gdy tylko jest to możliwe
Fiberoskop, po wykryciu nieszczelności, zanim skontaktujesz się z serwisem, powinien
Wskaźnik chemiczny znajdujący się na opakowaniu papierowo-foliowym, po przeprowadzeniu procesu sterylizacji, potwierdza, że
Wskaźniki biologiczne z Geobacillus stearothermophilus są wykorzystywane do monitorowania procesu sterylizacji?
W trakcie mycia w myjni dezynfektor wykorzystuje 5 ml środka czyszczącego na 1 litr wody. Myjnia zużywa 30 litrów wody na jeden cykl mycia. Oblicz, ile środka czyszczącego jest konieczne do przeprowadzenia 2 cykli mycia?
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Alkohol jest wykorzystywany do eliminacji z narzędzi, urządzeń i powierzchni pozostałości
Określ stopień ryzyka zakażenia w przypadku używania narzędzi mających kontakt z uszkodzoną tkanką.
Bronchofiberoskop to urządzenie endoskopowe
Kiedy następuje nagły wzrost ciśnienia pary w komorze sterylizatora, co się dzieje z zaworem bezpieczeństwa?
Kto sprawuje nadzór wewnętrzny nad procedurami dekontaminacji narzędzi?