Pytanie 1
W okresie pełnego uzębienia mlecznego łuk górny posiada kształt
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
W okresie pełnego uzębienia mlecznego łuk górny posiada kształt
Materiałem podstawowym stosowanym do wykonania protezy całkowitej metodą polimeryzacji termicznej długoczasowej jest
Które zdanie opisuje proces polerowania elektrolitycznego?
W biofunkcjonalnej metodzie odbudowy bezzębia modele robocze należy zamontować w artykulatorze
Koronę protetyczną stosuje się w przypadku braków jakościowych w obrębie jednego zęba lub grupy zębów przy pełnym łuku zębowym. Według klasyfikacji Galasińskiej-Landsbergerowej jest to klasa
Uszczelnienie brzeżne w modelowanych podbudowach uzupełnień stałych wykonuje się z wosku
Prawidłowo wykonane obrzeże dolnej łyżki indywidualnej przedstawia schemat
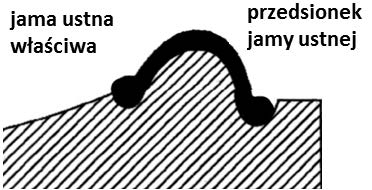
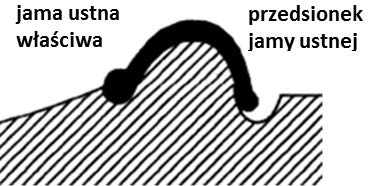
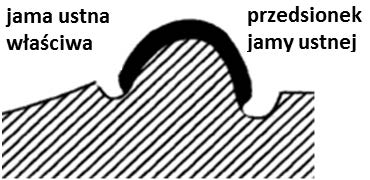
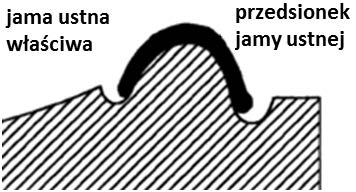
Stan artykulacyjny, w którym jest zachowany wielopunktowy kontakt zwarciowy pomiędzy zębami przeciwstawnymi w każdym możliwym położeniu żuchwy, jest nazywany
Która kość czaszki jest ruchoma?
Podczas wykonywania protezy całkowitej metodą wlewową, akryl należy wlać do
Przyczyną powstania diastemy prawdziwej jest
Szyna Michigan jest przeznaczona do
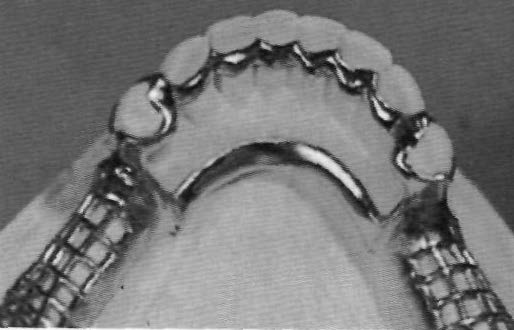
Wskazanym strzałką elementem protezy szkieletowej jest
Cecha kąta według Mühlreitera dotyczy
Śruba teleskopowa służy do
Które tworzywo sztuczne, stosowane do wykonywania epitez twarzy, najlepiej imituje strukturę powłok skórnych, jest trwale i biokompatybilne?
W procesie przygotowania do odlewnictwa, wymodelowaną z wosku protezę szkieletową należy umieścić w pierścieniu odlewniczym i zalać
Pelota montowana w aparatach ortodontycznych służy do
Materiałem, z którego wykonuje się płytę w aparacie retencyjnym Hawleya jest
Protezę z obturatorem u osób dorosłych stosuje się najczęściej
Ząb oznaczony jako 64 w systemie Viohla to
Materiałem wyciskowym hydrokoloidalnym nieodwracalnym jest masa
Mesiodens jest zębem
Którą klamrę należy zastosować na ząb trzeci górny, zakładając, że ma być mało widoczna?
Ile wynosi maksymalna grubość pojedynczej warstwy zębiny, poddanej polimeryzacji w procedurze licowania kompozytem?
Prawidłowo wykonane ramię retencyjne klamry jest
Krzywa kompensacyjna, biegnąca w płaszczyźnie strzałkowej i łącząca wierzchołki guzków policzkowych zębów dolnych, od pierwszego przedtrzonowca do trzeciego trzonowca i dalej przez ramię żuchwy i oś stawu skroniowo-żuchwowego, określana jest jako
Przyczyną odprysku ceramiki powstałego w moście licowanym podczas jego użytkowania jest
Najkorzystniejszy stosunek wysokości części korzeniowej i koronowej, we wkładzie koronowo - korzeniowym wynosi
Które ze stwierdzeń prawidłowo opisuje położenie linii Pounda?
Podczas modelowania protezy szkieletowej siatkę woskową przykleja się na
Czynnościowy aparat do leczenia doprzednich wad zgryzu to
Zębami, które w okluzji prawidłowej nie tworzą triad, są
Obcinanie, według szkoły amerykańskiej, oznacza formowanie podstawy modelu szczęki w kształcie
Do likwidacji diastemy stosuje się sprężynę
Guzek Carabellego występuje na koronie zęba
Klamry grotowe dogina się z drutu o średnicy
Modelowanie protezy szkieletowej z wosku odlewowegowykonuje się na modelu
Kolejnym etapem klinicznym, po wykonaniu łyżek indywidualnych do protez całkowitych, jest
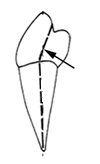
Na rysunku przedstawiono pierwszy przedtrzonowiec dolny. Strzałką zaznaczono