Pytanie 1
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
Planowany obszar napromieniania PTV obejmuje
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
W badaniu PETCT radioizotop ulega
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
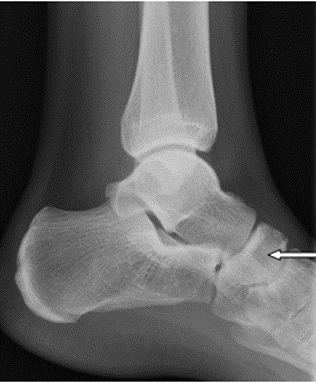
Na radiogramie strzałką oznaczono
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
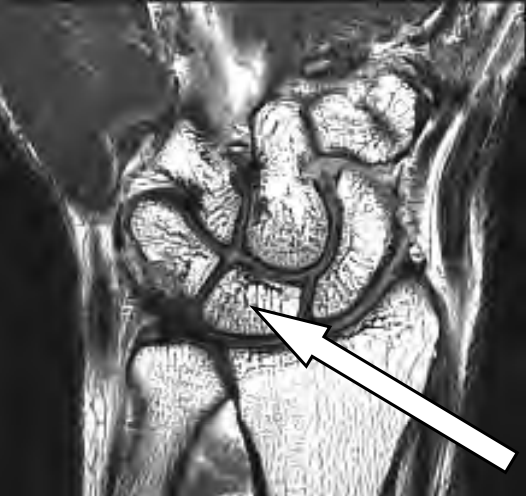
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
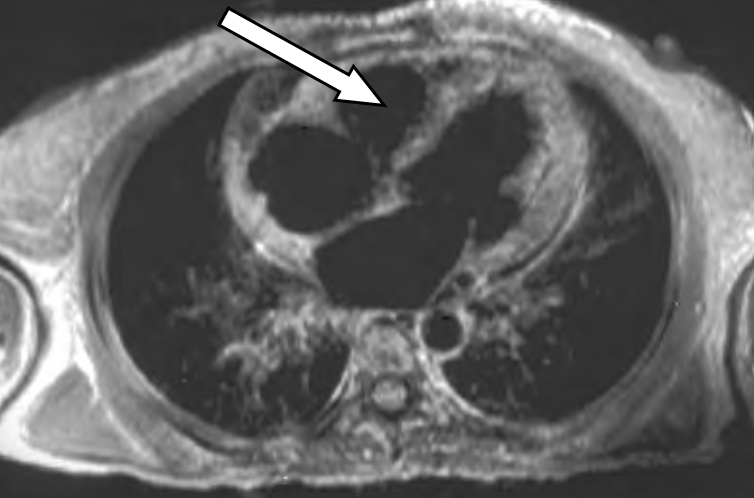
Na skanie rezonansu magnetycznego serca oznaczono
Obiektywną metodą badania słuchu jest audiometria
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
Do wykonania stomatologicznego zdjęcia rentgenowskiego techniką kąta prostego promień centralny należy ustawić prostopadle do
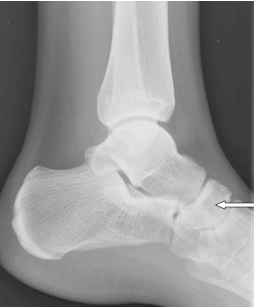
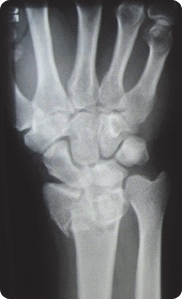
Na zamieszczonym radiogramie strzałką oznaczono kość
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
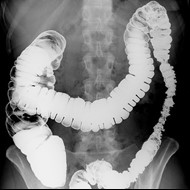
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Na radiogramie uwidoczniono złamanie nasady
Obrazy DDR są tworzone w trakcie
Diagnozowanie metodą PET oparte jest na zjawisku
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
Która właściwość promieniowania X pozwala na skierowanie promienia centralnego na wybrany punkt topograficzny podczas wykonywania badania radiologicznego?
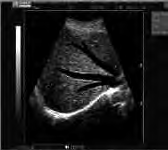
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
W medycynie nuklearnej wykorzystuje się:
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
Szczytowy przepływ wydechowy zarejestrowany w trakcie badania maksymalnie natężonego wydechu jest oznaczany skrótem
Jakie źródła promieniowania stosowane są w brachyterapii?
W radiografii mianem SID określa się
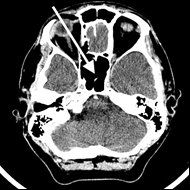
Na radiogramie TK głowy strzałką wskazano
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
Standardowe badanie urografii polega na podaniu pacjentowi środka kontrastującego
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
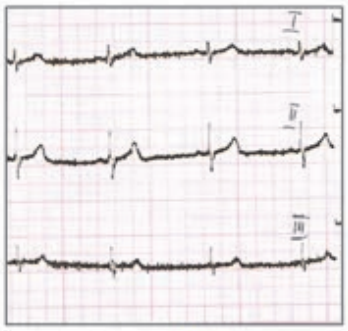
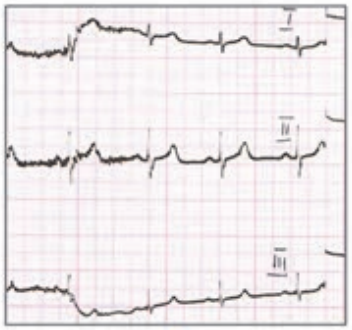
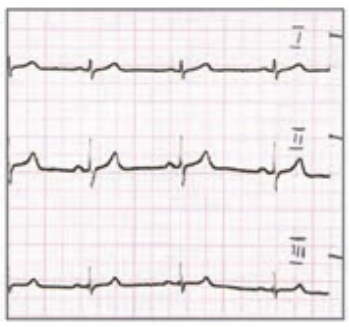
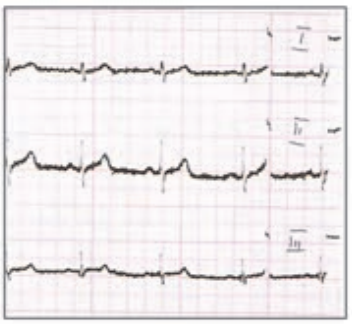
Który elektrokardiogram jest poprawny technicznie?