Pytanie 1
Na radiogramie uwidoczniono
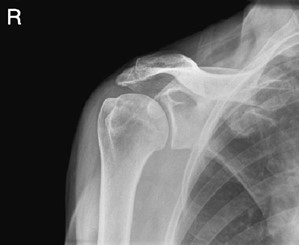
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Na radiogramie uwidoczniono

Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
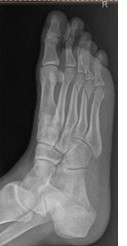
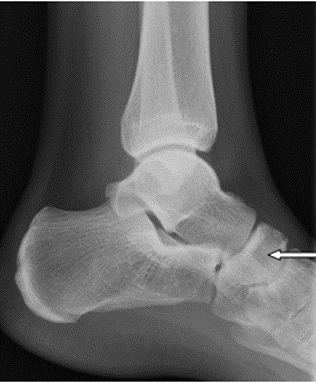
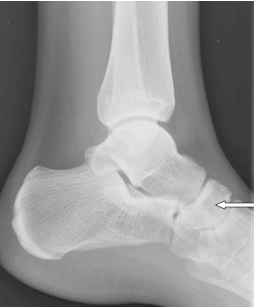
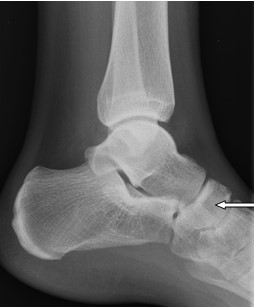
Na rentgenogramie stopy uwidocznione jest złamanie
Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
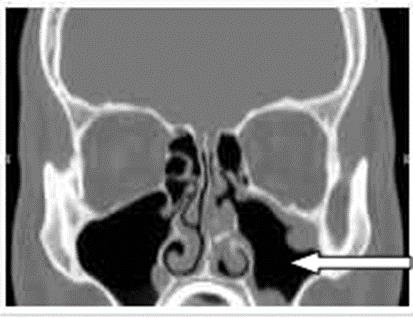
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
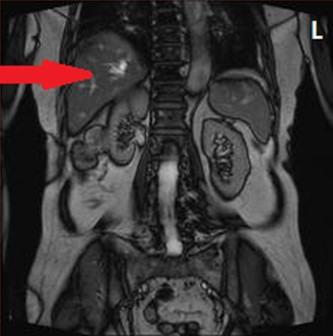
Na obrazie MR jamy brzusznej strzałką wskazano
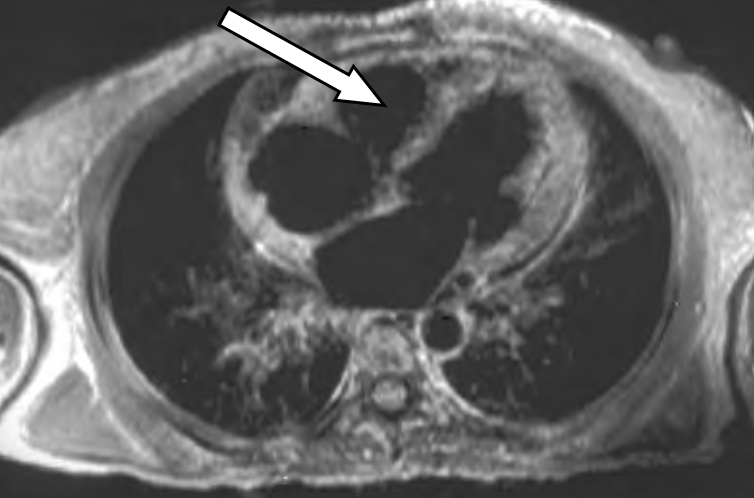
Na skanie rezonansu magnetycznego serca oznaczono
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Do środków kontrastujących negatywnych należą
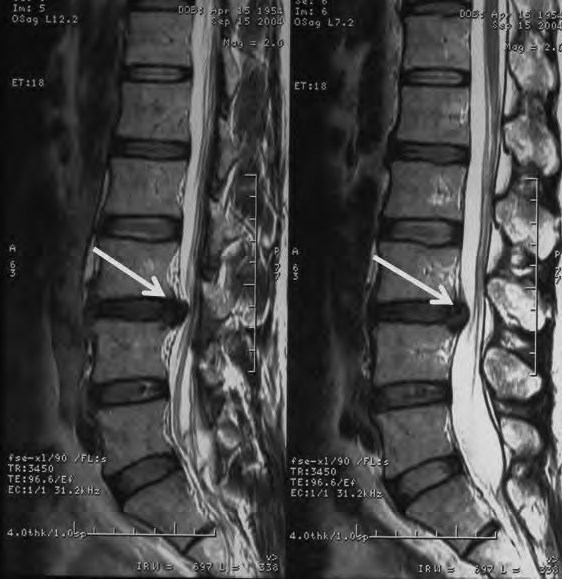
Na obrazie RM uwidoczniono odcinek kręgosłupa
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Na zamieszczonym radiogramie strzałką oznaczono kość
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
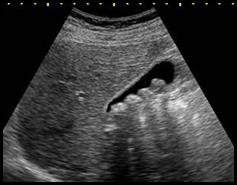
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
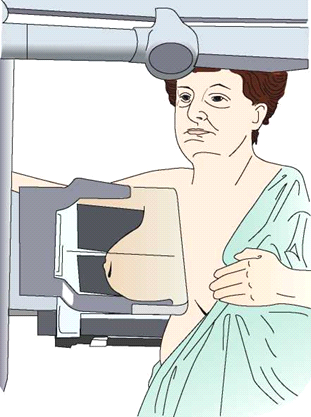
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Obrazy DDR są tworzone w trakcie
Na radiogramie strzałką oznaczono
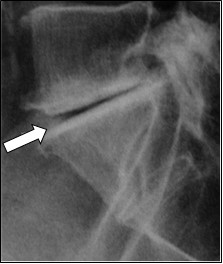
Na rentgenogramie strzałką zaznaczono
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
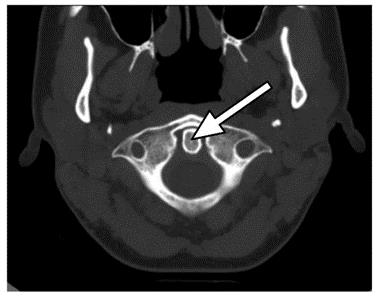
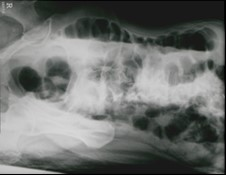
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
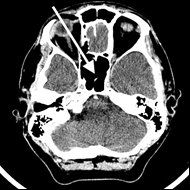
Na radiogramie TK głowy strzałką wskazano
Który środek ochrony radiologicznej należy zastosować podczas badania czaszki 53-letniego pacjenta za pomocą tomografii komputerowej?
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Na radiogramie strzałką oznaczono
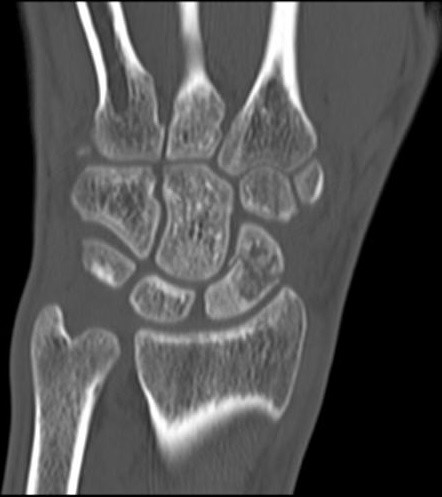
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
Zamieszczone obrazy związane są z badaniem
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?

W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
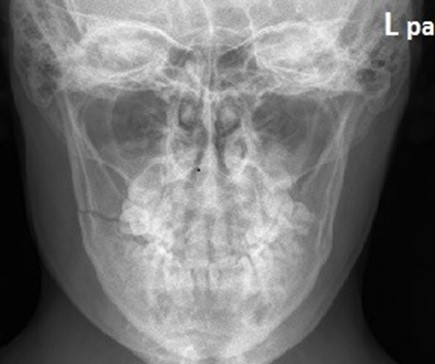
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Zamieszczony obraz został wykonany metodą
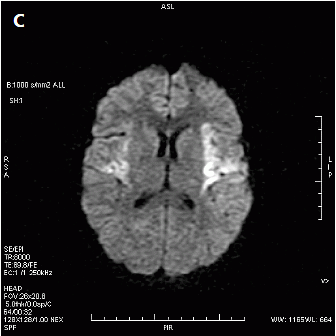
Który obraz MR mózgu został wykonany w sekwencji DWI?
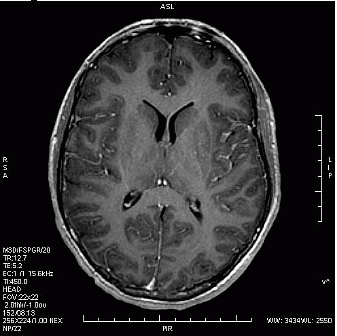
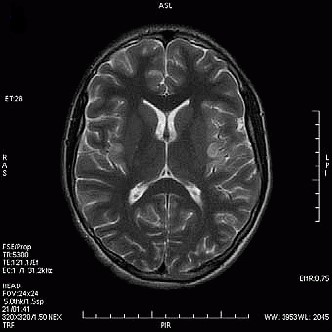
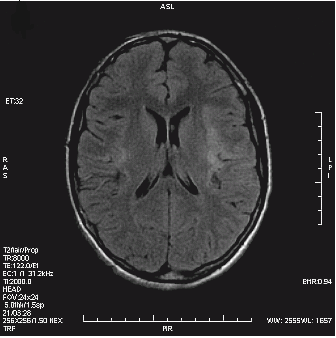
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Badanie gęstości mineralnej kości metodą DXA należy wykonać
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość
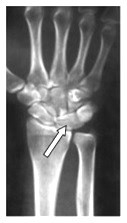
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
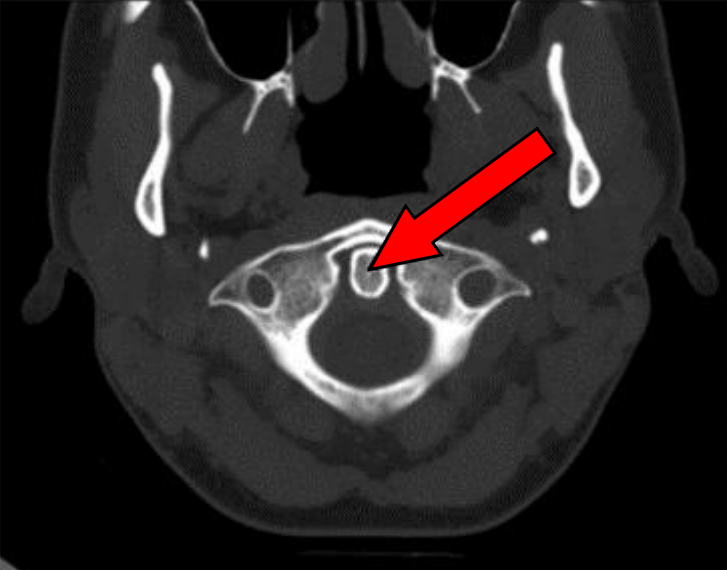
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?