Pytanie 1
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Który rodzaj ubytku słuchu nie wymaga zastosowania aparatu wielokanałowego?
Czym różni się aparat ITE od ITC?
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Protezowanie słuchu typu otwartego u osób dorosłych pozwala na
Które z wymienionych narzędzi nie jest stosowane w ocenie efektywności dopasowania aparatów słuchowych?
W jakich jednostkach miary wyraża się poziom głośności?
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Dopasowując aparaty słuchowe pacjentowi z szumami usznymi, należy określić
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
W przypadku dzieci do 4 roku życia, należy zastosować wkładki uszne
Na podstawie wyniku tympanometrii można stwierdzić
Aby uzyskać większe wzmocnienie w zakresie wysokich częstotliwości, przy braku możliwości dalszej regulacji aparatu słuchowego, należy zastosować wkładkę
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Długotrwała ekspozycja na hałas powoduje
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
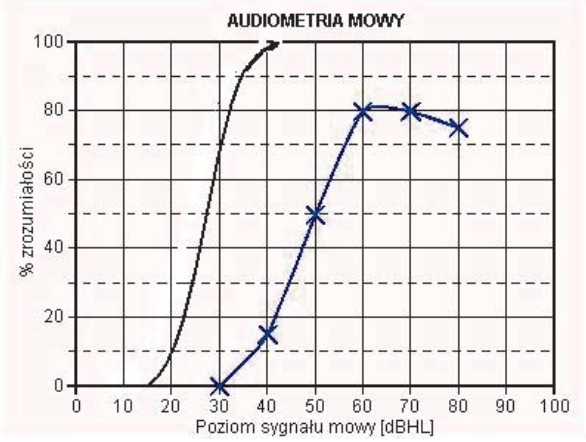
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Który lekarz wystawia wniosek na wykonanie aparatu słuchowego i następnie współpracuje z protetykiem słuchu podczas dobierania aparatów słuchowych?
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Aby aparaty słuchowe wewnątrzuszne funkcjonowały prawidłowo, pacjent powinien
Aparaty słuchowe na przewodnictwo powietrzne należą do grupy aparatów stosowanych u pacjentów, u których zdiagnozowano
Aparaty słuchowe wyposażone w technologię Bluetooth ułatwiają użytkownikom korzystanie bezprzewodowo
W ilu etapach przebiega proces wykonywania wkładki usznej tzw. metodą PNP?
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym (35÷45) dB SPL w zakresie częstotliwości (0,3÷4) kHz, mające długość
Wykonując próbę SISI, prosi się pacjenta, aby sygnalizował
Każda instrukcja obsługi aparatu słuchowego powinna zawierać informacje, które umożliwią osobie niedosłyszącej samodzielne wykonanie
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
U dzieci uczących się w szkole podstawowej zaleca się stosować aparaty słuchowe
Pobierając odlew w celu wykonania aparatu głęboko wewnątrzkanałowego, protetyk powinien umieścić tampon
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
Jakie skutki może powodować guz kąta mostowo-móżdżkowego (nerwiak nerwu VIII)?
Do punktu protetycznego zgłosił się myśliwy, który chciałby chronić swój słuch w trakcie polowań. Najlepszym rozwiązaniem w tej sytuacji będzie zaproponowanie mu
Charakterystyka OSPL90 przedstawia
Przy użyciu otoskopu protetyk słuchu może stwierdzić
APHAB jest procedurą badającą
Osoby z upośledzeniem słuchu
Gdy do punktu protetycznego zgłosi się pacjent narzekający na nieprzyjemne piszczenie w zausznym aparacie słuchowym, którego używa, protetyk słuchu powinien
Który układ obróbki dźwięku, stosowany w cyfrowych aparatach słuchowych, realizuje funkcję kompresji w szerokim zakresie dynamiki?