Pytanie 1
Długotrwała ekspozycja na hałas powoduje
Wynik: 6/40 punktów (15,0%)
Wymagane minimum: 20 punktów (50%)
Długotrwała ekspozycja na hałas powoduje
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Na podstawie wyniku tympanometrii można stwierdzić
W ilu etapach przebiega proces wykonywania wkładki usznej tzw. metodą PNP?
Objawami charakterystycznymi dla niedosłuchu odbiorczego są:
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem wewnątrzusznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Stosowany w akustyce szum różowy charakteryzuje się widmem, w którym amplituda składowych częstotliwościowych
Brak odpowiedzi na to pytanie.
Co ile lat Narodowy Fundusz Zdrowia refunduje zakup systemów FM?
Brak odpowiedzi na to pytanie.
Zalecany tryb pracy aparatu słuchowego, z którego korzysta 3-letnie dziecko, to tryb
Brak odpowiedzi na to pytanie.
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Brak odpowiedzi na to pytanie.
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
Brak odpowiedzi na to pytanie.
Aby wyeliminować nienaturalne brzmienie własnego głosu tzw. efekt okluzji w aparacie słuchowym, należy
Brak odpowiedzi na to pytanie.
Program Noah służy do
Brak odpowiedzi na to pytanie.
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Brak odpowiedzi na to pytanie.
Różnica pomiędzy progiem odruchu strzemiączkowego w audiometrii impedancyjnej a progiem słyszenia w audiometrii tonalnej dla tonów niskich i średnich, mniejsza od 60 dB, może świadczyć o wystąpieniu
Brak odpowiedzi na to pytanie.
Która z odpowiedzi najpełniej określa cel anamnezy z pacjentem niedosłyszącym?
Brak odpowiedzi na to pytanie.
Protezowanie słuchu typu otwartego u osób dorosłych pozwala na
Brak odpowiedzi na to pytanie.
Jak wygląda krzywa artykulacyjna w niedosłuchu przewodzeniowym?
Brak odpowiedzi na to pytanie.
Wrzecionko wchodzi w skład
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Brak odpowiedzi na to pytanie.
Ostatnim etapem produkcji wkładki metodą SLA jest
Brak odpowiedzi na to pytanie.
Schorzenie zwane „uchem pływaka” dotyczy
Brak odpowiedzi na to pytanie.
Audiometr w punkcie protezycznym powinien pozwalać na wykonanie u pacjenta audiometrii tonalnej z maskowaniem oraz
Brak odpowiedzi na to pytanie.
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
Brak odpowiedzi na to pytanie.
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym (35÷45) dB SPL w zakresie częstotliwości (0,3÷4) kHz, mające długość
Brak odpowiedzi na to pytanie.
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Brak odpowiedzi na to pytanie.
Zgodnie z rozporządzeniem Ministra Pracy i Polityki Socjalnej, pracodawca ma obowiązek zapewnić pracownikom indywidualną ochronę słuchu przy przekroczeniu dopuszczalnej wartości hałasu
Brak odpowiedzi na to pytanie.
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Brak odpowiedzi na to pytanie.
W trakcie wyznaczania progu przewodnictwa kostnego wzglęnego z maskowaniem protetyk powinien
Brak odpowiedzi na to pytanie.
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Brak odpowiedzi na to pytanie.
W celu uzyskania prawidłowego odlewu z ucha należy zwrócić uwagę, aby masa otoplastyczna wypełniała
Brak odpowiedzi na to pytanie.
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Brak odpowiedzi na to pytanie.
Który audiogram jest charakterystyczny dla urazu akustycznego?
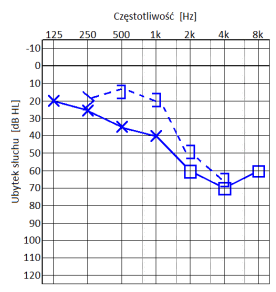
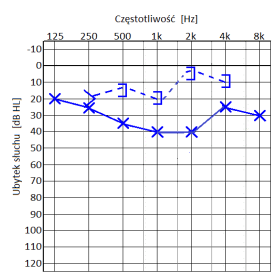
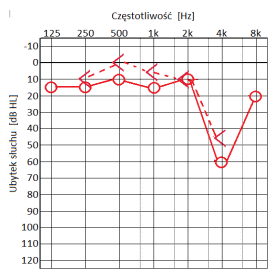
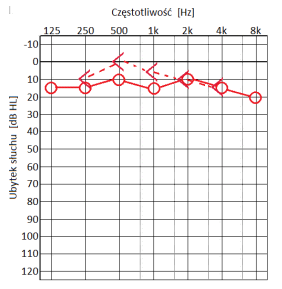
Brak odpowiedzi na to pytanie.
Jeżeli osłuchiwany aparat słuchowy sprawia wrażenie sprawnego pomimo uwag pacjenta o słabym wzmocnieniu dźwięków, należy
Brak odpowiedzi na to pytanie.
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Brak odpowiedzi na to pytanie.
W celu wyeliminowania efektu okluzji w zausznym aparacie słuchowym należy
Brak odpowiedzi na to pytanie.
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Brak odpowiedzi na to pytanie.