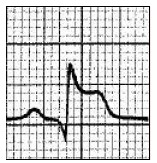
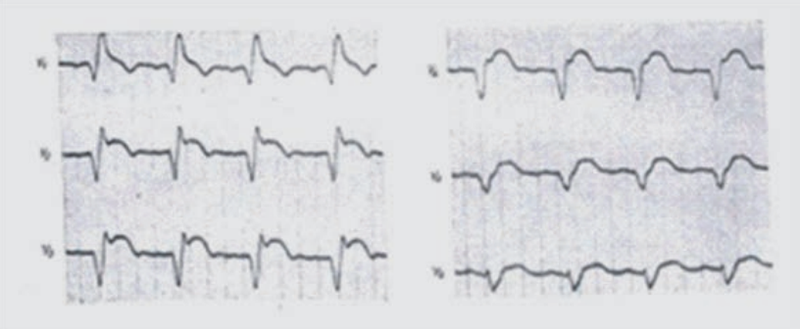
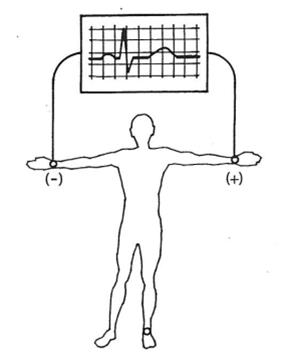
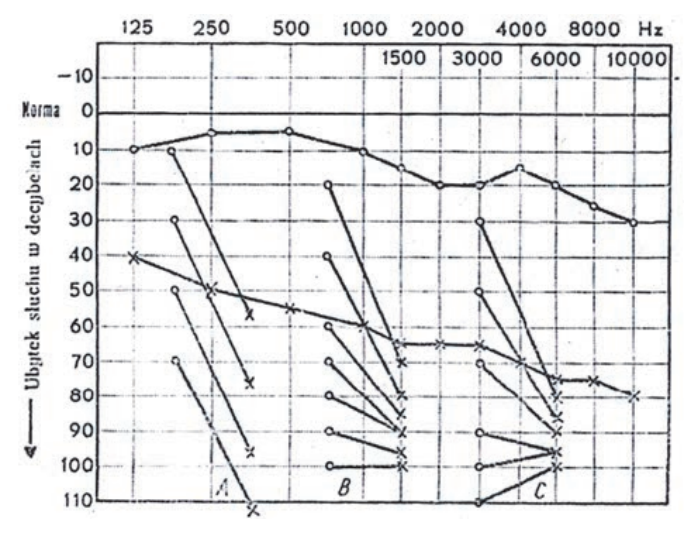
Pytanie 1
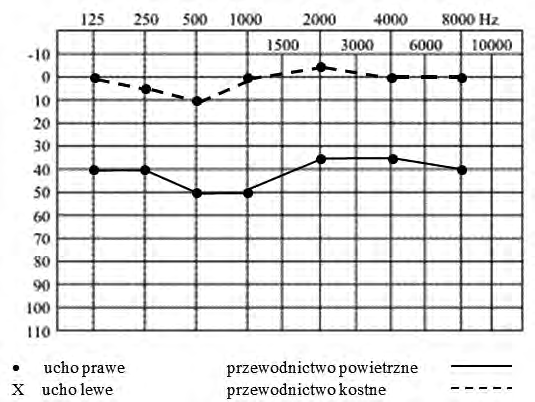
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Brak odpowiedzi na to pytanie.
Prawidłowo wskazana droga przewodnictwa powietrznego obejmuje ucho zewnętrzne, ucho środkowe i ucho wewnętrzne. Tak właśnie fizjologicznie przebiega fala akustyczna, kiedy mówimy o tzw. przewodnictwie powietrznym, które bada się m.in. w klasycznej audiometrii tonalnej. Dźwięk najpierw wchodzi przez małżowinę uszną i przewód słuchowy zewnętrzny, gdzie jest kierowany w stronę błony bębenkowej. To jest rola ucha zewnętrznego – zbieranie i ukierunkowanie fali akustycznej. Następnie drgania przenoszone są na układ kosteczek słuchowych w uchu środkowym (młoteczek, kowadełko, strzemiączko). Ten układ działa jak swoista dźwignia i transformator impedancji – wzmacnia i dopasowuje drgania z powietrza do środowiska płynowego w uchu wewnętrznym. To dopasowanie jest kluczowe, bo bez sprawnego ucha środkowego większość energii dźwięku odbijałaby się na granicy powietrze–płyn. Ostatecznie fala mechaniczna dociera do ślimaka w uchu wewnętrznym, gdzie następuje przetworzenie drgań mechanicznych na impulsy nerwowe w narządzie Cortiego. Z punktu widzenia praktyki medycznej, zwłaszcza w diagnostyce elektromedycznej, rozróżnienie przewodnictwa powietrznego od kostnego jest podstawą interpretacji audiogramu i prób stroikowych (Rinne, Weber). Jeżeli przewodnictwo powietrzne jest gorsze od kostnego, sugeruje to uszkodzenie na poziomie ucha zewnętrznego lub środkowego (tzw. niedosłuch przewodzeniowy). Natomiast gdy upośledzone jest zarówno przewodnictwo powietrzne, jak i kostne, myślimy o uszkodzeniu ucha wewnętrznego lub dalszych odcinków drogi słuchowej (niedosłuch odbiorczy). Moim zdaniem warto kojarzyć to pytanie właśnie z praktyką badania audiometrii: słuchawki na uszach badają przewodnictwo powietrzne, a wibrator kostny za małżowiną – przewodnictwo kostne, które omija ucho zewnętrzne i środkowe.