Pytanie 1
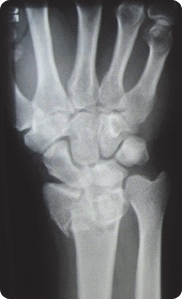
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
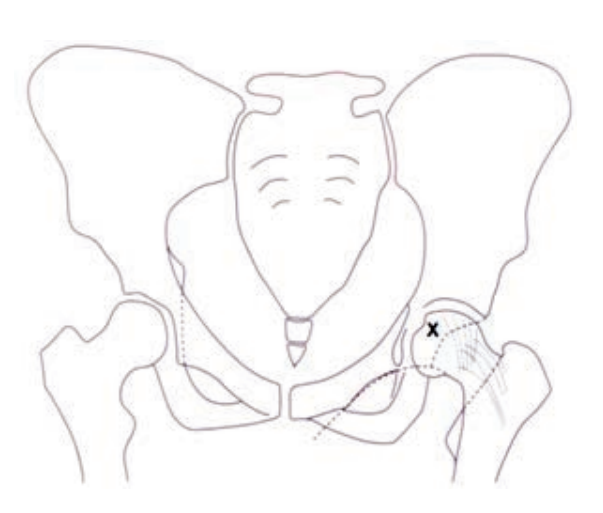
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
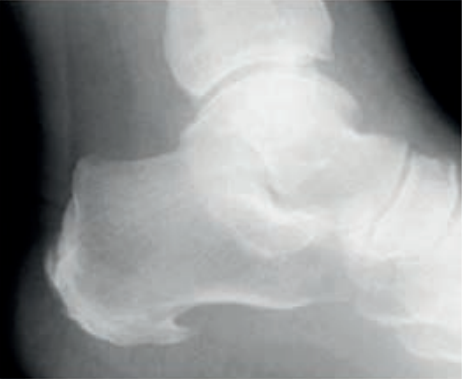
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono

Co zostało uwidocznione na zamieszczonym radiogramie?
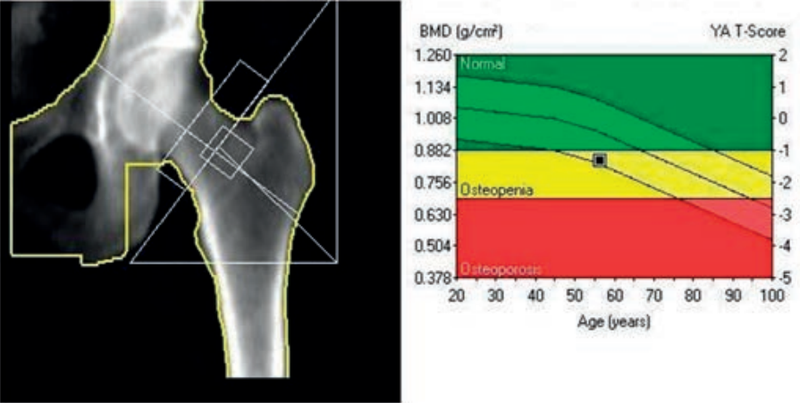
SPECT to
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Zamieszczone obrazy związane są z badaniem
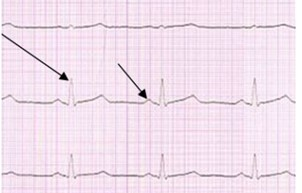
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Na elektrokardiogramie strzałki wskazują załamki
Na radiogramie uwidoczniono złamanie nasady
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
W radiografii mianem SID określa się
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
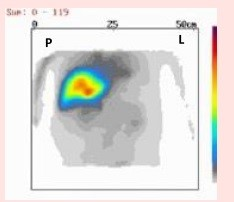
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Podczas badania gammakamerą źródłem promieniowania jest
W celu wykonania badania scyntygraficznego układu kostnego radiofarmaceutyk należy podać pacjentowi
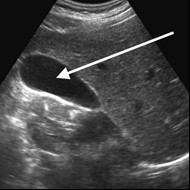
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
Objawem późnego odczynu popromiennego po teleradioterapii jest
W zapisie EKG zespół QRS odzwierciedla
Zwiększenie napięcia na lampie rentgenowskiej powoduje
DSA to cyfrowa
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
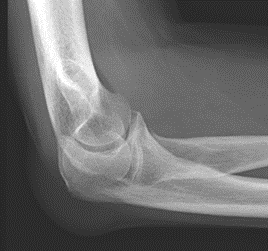
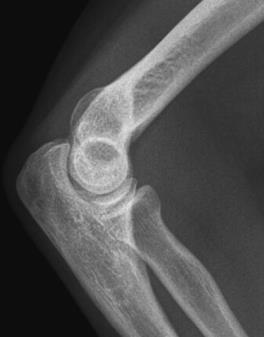
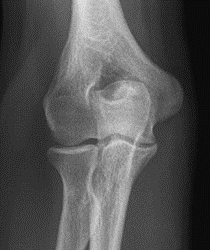
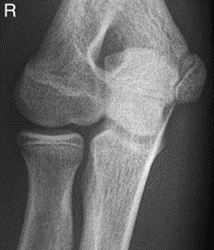
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
W technice napromieniania SSD mierzona jest odległość źródła promieniowania od
W badaniu EKG elektrodę przedsercową V4 należy umocować
W systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej oznacza się symbolem
Brachyterapia wewnątrzprzewodowa jest stosowana w leczeniu
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
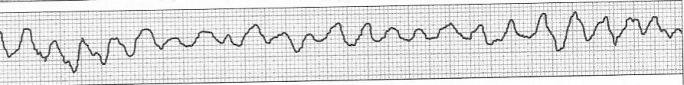
Zamieszczony elektrokardiogram przedstawia
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Chorobą układu oddechowego typu obturacyjnego jest
Audiometria impedancyjna polega na pomiarze
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
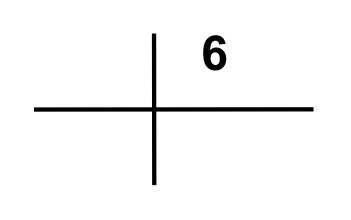
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się