Pytanie 1
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Na wszystkich pakietach przeznaczonych do procesu sterylizacji powinien być zamocowany lub nadrukowany wskaźnik chemiczny typu
Gastroskop jest poddawany procesowi czyszczenia oraz dezynfekcji
Narzędzie chirurgiczne do wielokrotnego użytku z korozją naprężeniową powinno
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
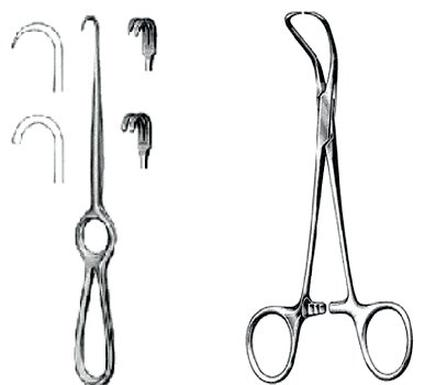
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
W teście cięcia narzędzi tnących, próbka musi być przecięta przez
Klasyfikacja Spauldinga zalicza do kategorii wysokiego ryzyka
Wskaźnik chemiczny zastosowany do sterylizacji parowej wykazuje reakcję
Najlepszą metodą dezynfekcji dla zestawu narzędzi kardiochirurgicznych jest
Aerator to urządzenie stosowane w sterylizatorni do
Główną metodą dezynfekcji bielizny operacyjnej oraz narzędzi chirurgicznych jest sterylizacja
Do narzędzi tnących zaliczają się:
Na ilustracjach przedstawiono
Podczas przygotowywania narzędzi do sterylizacji należy
Jaką czynność należy przeprowadzić przed umieszczeniem wierteł ortopedycznych bez kaniuli w papierowo-foliowej torebce?
Wartość współczynnika redukcji mikroorganizmów dla sterylnych narzędzi wynosi
Wiertarka ortopedyczna powinna być oddana do regularnego przeglądu serwisowego zaraz po
Aby sporządzić 4 litry roztworu roboczego preparatu dezynfekcyjnego o stężeniu 8%, ile należy wykorzystać
Jeżeli wskaźniki fizyczne pokazują poprawne wartości, to znaczy, że?
Jeżeli tylko równomierne przebarwienie wskaźnika wskazuje wynik prawidłowy, to przedstawione na ilustracji niejednolite przebarwienie wskaźnika z pakietu Bowie-Dick może być wynikiem obecności w pakiecie

Białko, gdy jest narażone na wodę o temperaturze przekraczającej 45 °C, doświadcza
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
Jakie narzędzia powinny być zdemontowane przed procesem dezynfekcji?
Ile arkuszy papieru crepe jest potrzebnych do zapakowania 100 zestawów narzędzi?
Przy obliczaniu wydatków na dekontaminację uwzględnia się materiały eksploatacyjne, którymi są
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Trokary, według klasyfikacji Spauldinga, zaliczane są do wyrobów medycznych w kategorii
W trakcie etapu dezynfekcji termiczno-chemicznej wykorzystywanych jest 8 litrów wody oraz 60 ml środka dezynfekcyjnego na każdy litr wody. Koszt litra koncentratu środka dezynfekcyjnego wynosi 60 zł. Jaki będzie całkowity koszt środka dezynfekcyjnego potrzebnego do realizacji 20 cykli dezynfekcji?
Jakiego oleju używa się do konserwacji medycznych produktów ze stali nierdzewnej?
Test szczelności, przed przeprowadzeniem testu Bowie-Dick'a, realizuje się w sterylizatorze
Materiały po przeprowadzonej sterylizacji można umieszczać na otwartym regale?
Zaleca się użycie wskaźników biologicznych do monitorowania każdego wsadu w każdym cyklu podczas procesu sterylizacji?
Do jakiej kategorii testów chemicznych klasyfikowane są wskaźniki emulacyjne?
Substancje rozpuszczone w wodzie, które wywołują korozję wżerową na narzędziach chirurgicznych wykonanych ze stali nierdzewnej, to
Podczas przeprowadzania kontroli wydajności sterylizatora parowego należy zastosować test
Jakich zasad należy przestrzegać, przygotowując płyn do czyszczenia w myjni ultradźwiękowej?
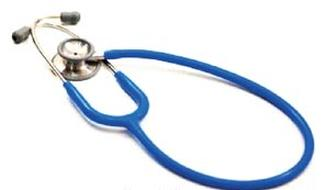
Zgodnie z klasyfikacją Spauldinga, aby zdezynfekować sprzęt z grupy ryzyka, do której zaliczają się stetoskopy, wystarczy zastosować preparat oznaczony
Specjalne wcięcia na powierzchni narzędzi atraumatycznych
Jakim środkiem należy myć kontenery wykonane z aluminium?