Pytanie 1
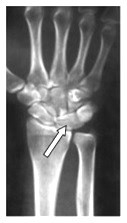
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość

Która sekwencja w obrazowaniu MR jest stosowana do uwidocznienia naczyń krwionośnych?
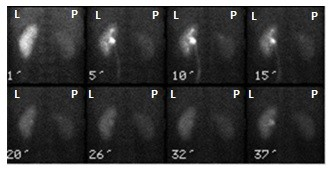
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
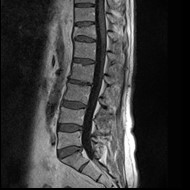
Na obrazie uwidoczniono złamanie kompresyjne kręgu
Jaka jest odległość pomiędzy źródłem promieniowania a powierzchnią ciała pacjenta w technice izocentrycznej radioterapii?
Do zdjęcia prawych otworów międzykręgowych kręgosłupa szyjnego pacjent stoi w skosie
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
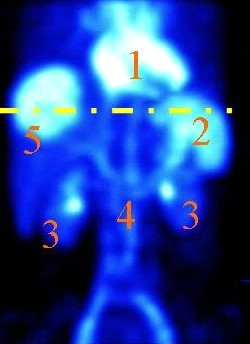
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
Promieniowanie jonizujące pośrednio to
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Które badanie, zgodnie z zakresem kompetencji, może samodzielnie wykonać technik elektroradiolog?
Objawem późnego odczynu popromiennego po teleradioterapii jest
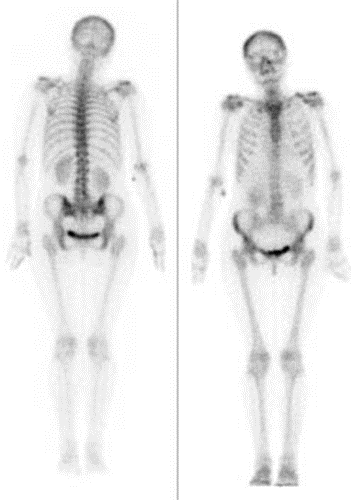
Przedstawiony obraz został zarejestrowany podczas wykonania
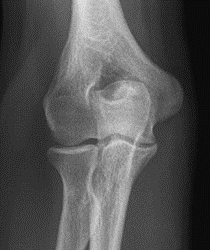
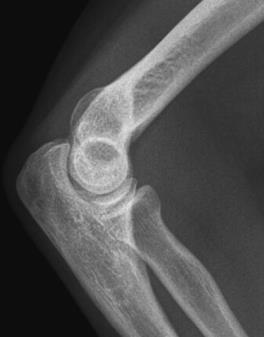
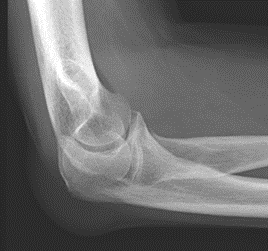
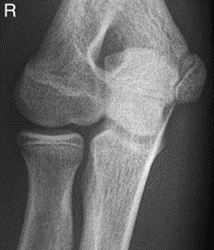
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
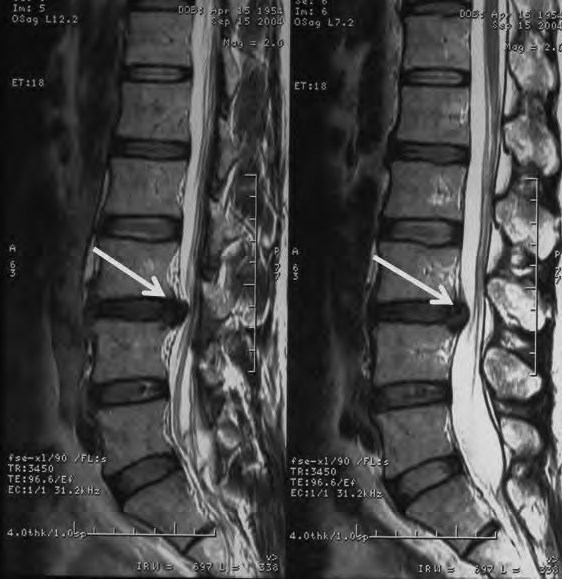
Na obrazie RM uwidoczniono odcinek kręgosłupa
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Zastosowana w badaniu radiologicznym kratka przeciwrozproszeniowa powoduje
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
Przyczyną zaniku kostnego jest
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
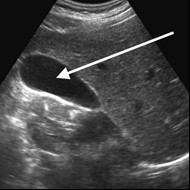
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
Technik elektroadiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta
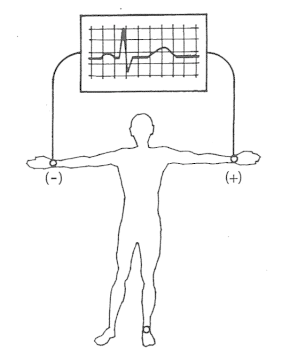
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
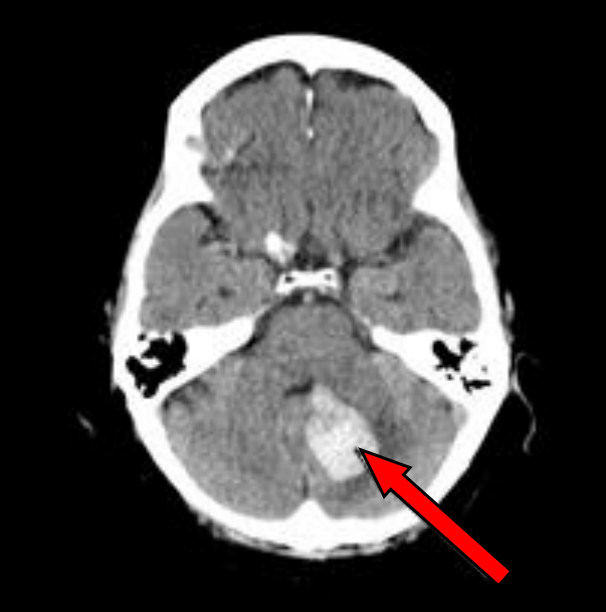
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
W radiografii mianem SID określa się
SPECT to
Badanie metodą Dopplera umożliwia
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
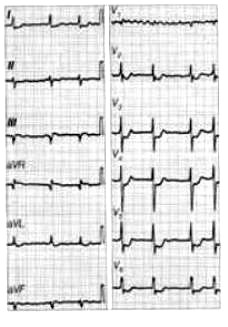
Na elektrokardiogramie uwidoczniono
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
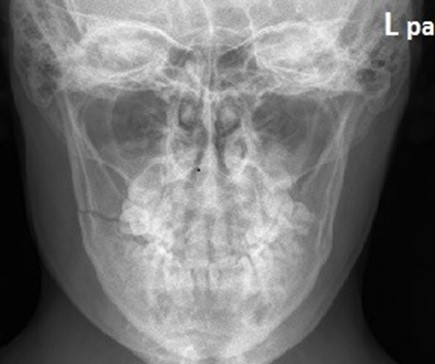
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest