Pytanie 1
Wynik badania smugą przedstawiony na rysunku świadczy o porażeniu mięśnia prostego

Wynik: 1/40 punktów (2,5%)
Wymagane minimum: 20 punktów (50%)
Wynik badania smugą przedstawiony na rysunku świadczy o porażeniu mięśnia prostego

W teście Wortha do dali pacjent podaje, że widzi obraz pięciu figur: trzy zielone po lewej i dwie czerwone po prawej stronie. Wynik ten wskazuje na występowanie zeza
Który wynik badania widzenia przestrzennego testem TNO świadczy o poprawie, jeśli przed przystąpieniem do ćwiczeń pacjent prawidłowo określił położenie wszystkich figur na V tablicy?
W teście paskowym obuocznym wartość 4cp/cm oznacza ostrość widzenia równą
Który z wyników badania na synoptoforze wskazuje na obecność nieprawidłowej harmonijnej zamierzonej korespondencji siatkówkowej?
Brak odpowiedzi na to pytanie.
Badanie korespondencji siatkówkowej z użyciem pryzmatu i czerwonego filtra wymaga ustawienia pryzmatu bazą
Brak odpowiedzi na to pytanie.
Do charakterystycznych objawów ocznych w przebiegu różyczki u dzieci zalicza się
Brak odpowiedzi na to pytanie.
Mięsień dźwigacz powieki górnej jest unerwiony przez nerw
Brak odpowiedzi na to pytanie.
Które soczewki kontaktowe mają średnicę o około 1,5 mm mniejszą od widocznej, poziomej tęczówki?
Brak odpowiedzi na to pytanie.
W oczopląsie, z wyrównawczym ustawieniem głowy i „strefą ciszy”, pryzmaty należy ustawić szczytem
Brak odpowiedzi na to pytanie.
Guz przysadki mózgowej może spowodować
Brak odpowiedzi na to pytanie.
Która warstwa nie jest elementem budowy siatkówki?
Brak odpowiedzi na to pytanie.
Na rysunku przedstawiono zasłanianie sektorowe, które ma zastosowanie w przypadku leczenia zeza

Brak odpowiedzi na to pytanie.
Leczenie bierno-czynne na lokalizatorze wymaga każdorazowo sprawdzenia
Brak odpowiedzi na to pytanie.
Jeżeli u pacjenta w jednym oku występuje nadwzroczność a w drugim krótkowzroczność, to należy stwierdzić
Brak odpowiedzi na to pytanie.
Niedorozwój jąder nerwów VI i VII powodujący zaburzenia narządu ruchowego oczu jest charakterystyczny dla zespołu
Brak odpowiedzi na to pytanie.
Które ćwiczenie należy wykonywać z pacjentem, u którego stwierdzono supresję środkową?
Brak odpowiedzi na to pytanie.
U pacjenta z zespołem STD typu I występuje w pozycji pierwotnej zez
Brak odpowiedzi na to pytanie.
Do wykonywania ćwiczeń mających na celu pokonywanie trudności w czytaniu i pisaniu gęsto ułożonych znaków należy użyć
Brak odpowiedzi na to pytanie.
Zapis szkła korekcyjnego +1,00 Dsph/-3,00 Dcyl oś 15° jest równoważny z zapisem
Brak odpowiedzi na to pytanie.
Ćwiczenia z zastosowaniem kart stereogramowych mają na celu
Brak odpowiedzi na to pytanie.
Ćwiczenia z użyciem separatora mają na celu
Brak odpowiedzi na to pytanie.
Dziecko z ostrością widzenia 0,4 przez pół roku nosiło obturator na oku prawym i odbywało ćwiczenia pleoptyczne. Nastąpiła poprawa ostrości widzenia do 0,6. Oznacza to, że u dziecka występuje niedowidzenie
Brak odpowiedzi na to pytanie.
Jeśli układ optyczny oka załamuje promienie świetlne za siatkówką, to oko jest
Brak odpowiedzi na to pytanie.
Która korekcję okularową należy zastosować u pacjenta z egzotropią i krótkowzrocznością OP -6,00 Dsph OL -5,50 Dsph?
Brak odpowiedzi na to pytanie.
W zezie rozbieżnym z niedomogą konwergencji występuje odchylenie rozbieżne
Brak odpowiedzi na to pytanie.
Horyzontalna listwa pryzmatyczna ma zastosowanie w ćwiczeniach
Brak odpowiedzi na to pytanie.
Do wstępnego wykrywania mroczków środkowych oraz jakościowej oceny czynności plamki i jej okolic należy wykorzystać test
Brak odpowiedzi na to pytanie.
Korekcji pryzmatycznej nie należy stosować w leczeniu
Brak odpowiedzi na to pytanie.
W wyniku porażenia nerwu VI u pacjenta występuje
Brak odpowiedzi na to pytanie.
W celu poprawy i wzmocnienia stanu obuocznego widzenia można wykonać ćwiczenia z użyciem
Brak odpowiedzi na to pytanie.
Po serii ćwiczeń ortoptycznych uzyskano jednoczesną percepcję obrazu na obrazkach macularnych i brak percepcji małego (foveolarnego) obrazu. Efekty ćwiczeń wskazują na konieczność
Brak odpowiedzi na to pytanie.
Który wynik badania fiksacji świadczy o występowaniu u pacjenta fiksacji paramakularnej oka lewego?
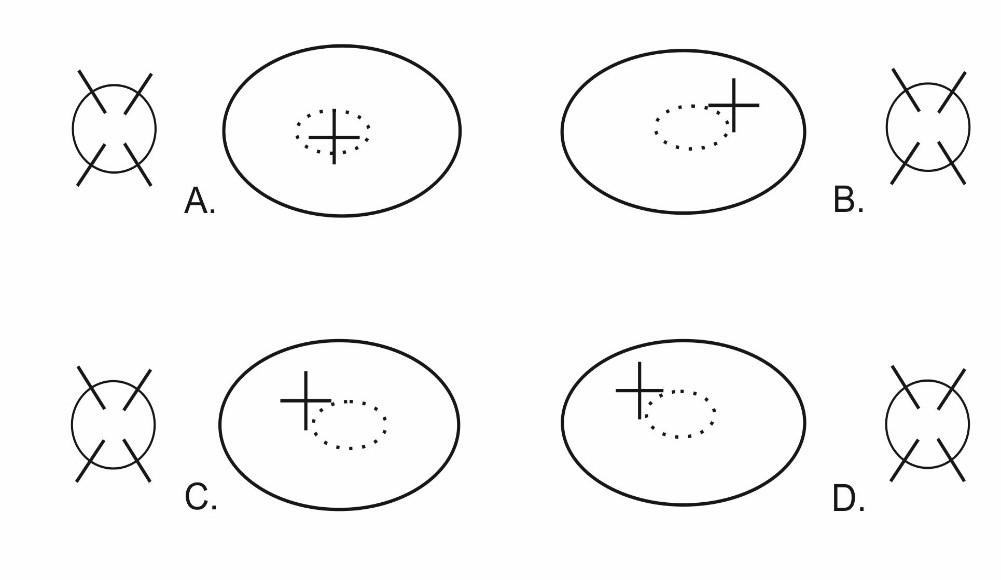
Brak odpowiedzi na to pytanie.
Które kryterium powinno być spełnione, aby pacjent mógł wykonywać ćwiczenia z użyciem cheiroskopu?
Brak odpowiedzi na to pytanie.
Amblyopia czynnościowa jest spowodowana przez
Brak odpowiedzi na to pytanie.
W badaniu cover-testem po odsłonięciu oka zaobserwowano ruch nastawczy gałki ocznej w kierunku od skroni do nosa. Świadczy to o występowaniu
Brak odpowiedzi na to pytanie.
Całkowite uszkodzenie włókien skrzyżowanych nerwu wzrokowego prowadzi do
Brak odpowiedzi na to pytanie.
W zezie pozornym dodatni kąt Kappa sugeruje istnienie zeza
Brak odpowiedzi na to pytanie.
Przed przystąpieniem do badania forii poziomej oka prawego na krzyżu Maddoxa należy pacjentowi ustawić pałeczkę Maddoxa
Brak odpowiedzi na to pytanie.
Ile dioptrii wynosi akomodacja nieskorygowanego nadwzrocznego oka o refrakcji R= +3,00 Dsph obserwującego przedmiot odległy od oczu o 50 cm?
Brak odpowiedzi na to pytanie.