Pytanie 1
Przed wejściem do magazynu materiałów sterylnych przeprowadza się dezynfekcję rąk preparatem opartym na
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Przed wejściem do magazynu materiałów sterylnych przeprowadza się dezynfekcję rąk preparatem opartym na
Na jak długi czas starczy 365 jednostek testów z Bacillus atrophaeus, jeśli każdego dnia realizowany jest jeden proces sterylizacji?
Czas trwania dezynfekcji narzędzi chirurgicznych umieszczonych w roztworze roboczym środka dezynfekującego powinien być liczony od
Substancje rozpuszczone w wodzie, które wywołują korozję wżerową na narzędziach chirurgicznych wykonanych ze stali nierdzewnej, to
W procesie sterylizacji występują fazy wtrysku, dyfuzji oraz plazmy
Po połączeniu 19,85 litra wody z 150 ml koncentratu środka dezynfekcyjnego, jakie stężenie ma powstały roztwór roboczy?
Relacja między temperaturą a czasem jej utrzymywania w procesie dezynfekcji termicznej jest opisana przez
Zwolnienie wsadu po przeprowadzeniu procesu sterylizacji parowej jest możliwe po
Narzędzia z blokadą przed procesem sterylizacji powinny być zapięte na zapadkę?
Ile arkuszy krepowanego papieru w kolorze białym i zielonym jest potrzebnych do zapakowania 15 zestawów narzędziowych?
Narzędzia chirurgiczne, materiały i produkty gumowe wymagają procesu sterylizacji
Początkowe etapy korozji wżerowej, które pojawiają się na instrumentach chirurgicznych, charakteryzują się
Do zasilania myjni dezynfektorów oraz wytwornic pary konieczne jest użycie wody
Na konieczność weryfikacji drożności dysz natryskowych w myjni dezynfektorze po przeprowadzeniu procesu termiczno-chemicznego wskazuje
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
W myjni ultradźwiękowej fale dźwiękowe o dużej częstotliwości wywołują
Test symulacyjny Bowie-Dicka należy do klasy
Gdy zauważysz korozję wżerową na narzędziu, powinieneś je
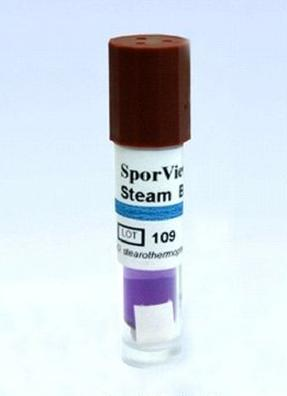
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Jak powinien być przygotowany troakar do mycia ręcznego?
Które z poniższych czynników nie wpływa na efekt sterylizacji parowej?
Przed pierwszym użyciem nowe narzędzia chirurgiczne muszą być poddane
Bronchofiberoskop to urządzenie endoskopowe
Czynnikiem stosowanym do sterylizacji, który wykazuje dużą zdolność przenikania przez materiały takie jak tworzywa sztuczne, guma, metal i szkło, niezależnie od ich wymiarów oraz formy, jest
Jaka jest podstawowa metoda fizyczna stosowana do sterylizacji sprzętu medycznego?
Elementy takie jak piętka, sprężyna, lusterko, uchwyt, szyjka oraz pyszczki są częścią konstrukcji
Który z niżej wymienionych materiałów opakowaniowych nie jest zalecany do sterylizacji parowej?
Do smarowania narzędzi chirurgicznych powinno się używać substancji na bazie
Aby zrealizować szczelny system bariery sterylnej z opakowania Tyvek-folia, konieczne jest
Nie należy poddawać systemów napędowych
Aby przygotować 10 litrów 5% roztworu roboczego środka dezynfekcyjnego, ile należy użyć?
Do narzędzi tnących zaliczamy:
Jakie narzędzia służą do przytrzymywania tkanek?
Dla jakich materiałów stosuje się sterylizację za pomocą pary wodnej?
Ile razy można wykonać sterylizację masek krtaniowych oznaczonych kółkiem z przekreśloną cyfrą 45?
Preparat konserwujący aplikuje się na narzędzia chirurgiczne w obszarze
Aby uzyskać 5 litrów 7% roztworu roboczego środka dezynfekcyjnego, ile należy użyć?
Roztwory wody są poddawane procesowi sterylizacji?
Czynnikiem, który penetruje sprzęt i wyroby medyczne podczas procesu sterylizacji, jest
Odzież bawełniana ulegnie zniszczeniu pod wpływem procesu sterylizacji?