Pytanie 1
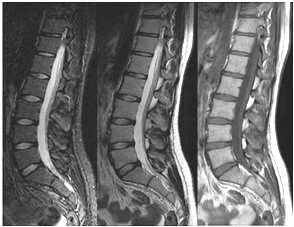
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?

Podczas badania EEG otwarcie oczu powoduje
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
Pielografia to badanie układu
Fotostymulacja wykonywana jest podczas badania
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
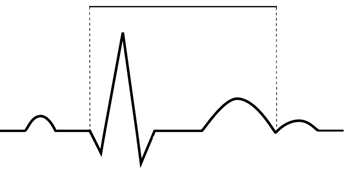
Na wykresie EKG zaznaczono
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
W radioterapii hadronowej leczenie odbywa się przy użyciu
Celiakografia jest badaniem kontrastowym
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
Promieniowanie rentgenowskie jest
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
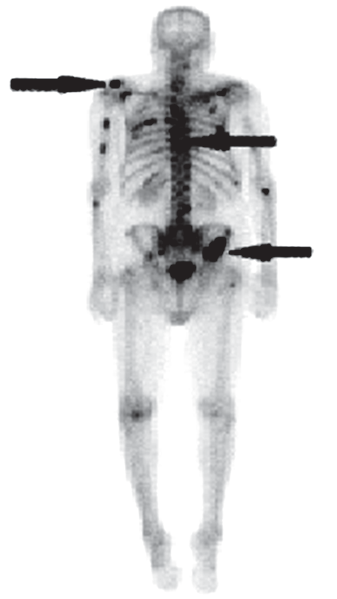
Na scyntygramie kości strzałkami oznaczono ogniska
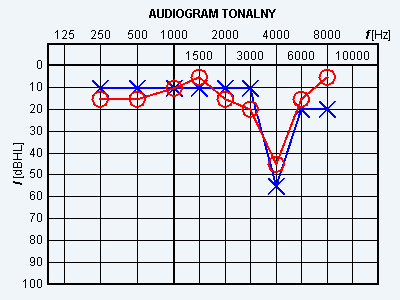
Audiogram przedstawia próbę
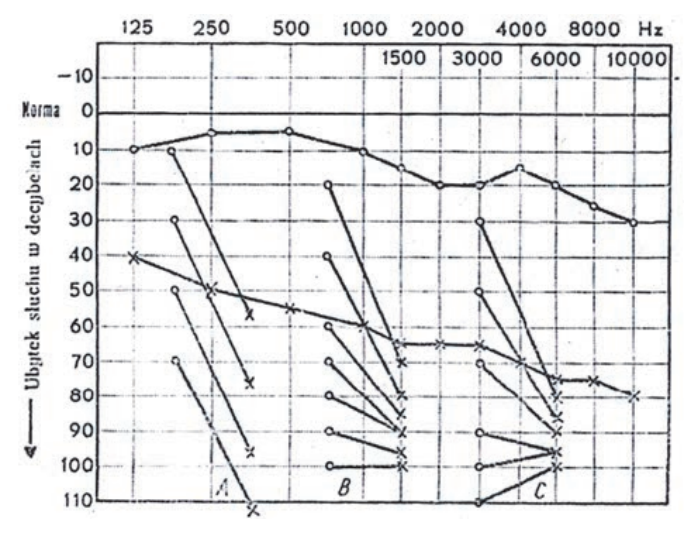
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Który środek ochrony radiologicznej należy zastosować podczas badania czaszki 53-letniego pacjenta za pomocą tomografii komputerowej?
Audiometria impedancyjna polega na pomiarze
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
Jaki sposób frakcjonowania dawki jest stosowany w radioterapii konwencjonalnej?
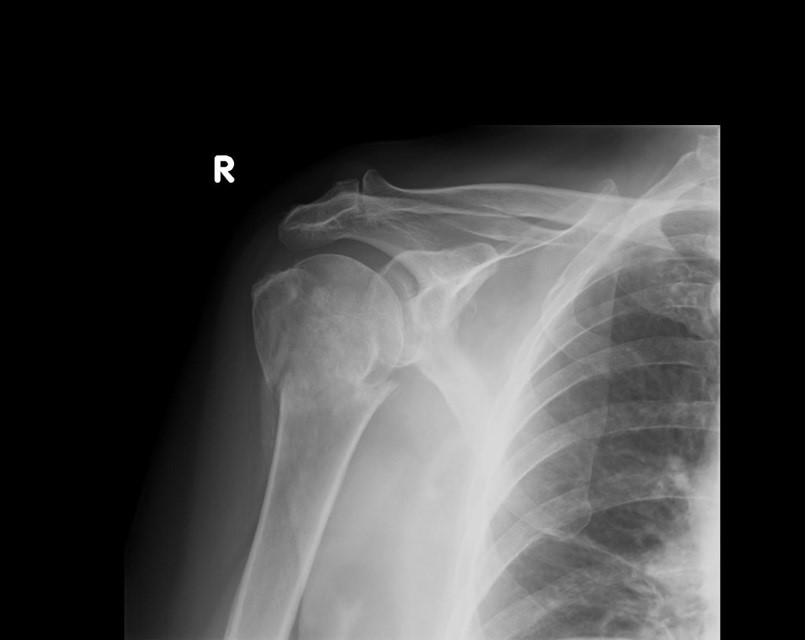
Na radiogramie uwidoczniono złamanie
W scyntygrafii kośćca „ogniska gorące” oznaczają miejsca
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
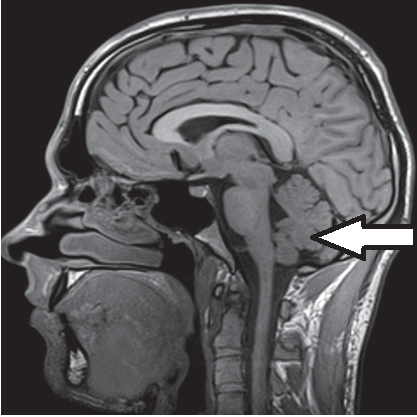
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

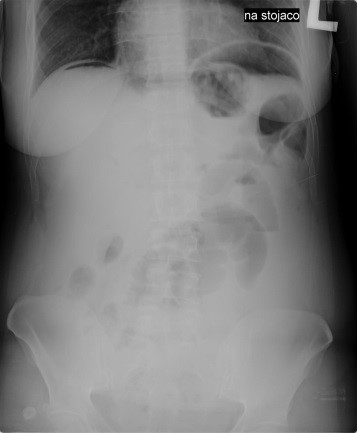
Radiogram jamy brzusznej uwidacznia
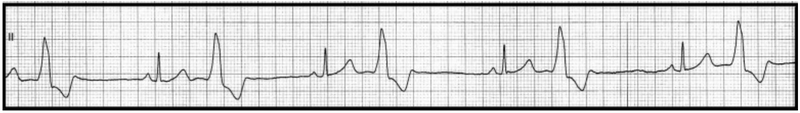
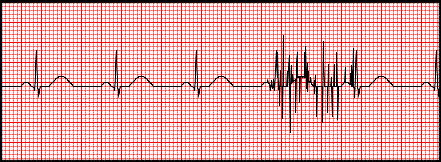
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Teleterapia polega na napromienowaniu
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
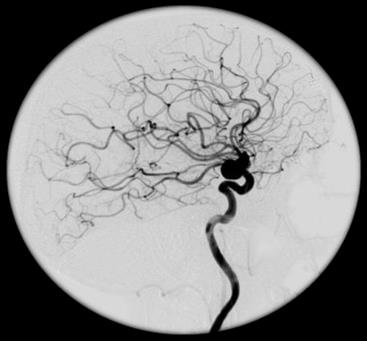
W przedstawionym na ilustracji obrazie badania angiograficznego uwidoczniono
Który z nowotworów jest hormonozależny?
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną