Pytanie 1
W badaniu EKG elektrodę przedsercową V4 należy umocować
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
W badaniu EKG elektrodę przedsercową V4 należy umocować
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm x 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
Na radiogramie strzałką oznaczono
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
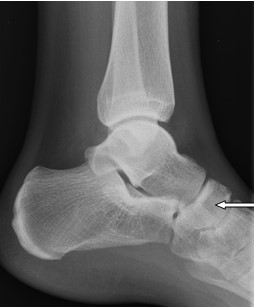
Na obrazie radiologicznym uwidoczniono złamanie kości
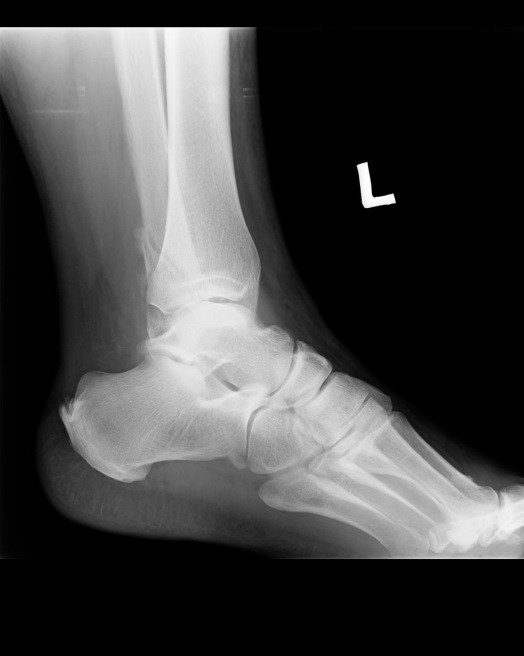
Na radiogramie uwidoczniono
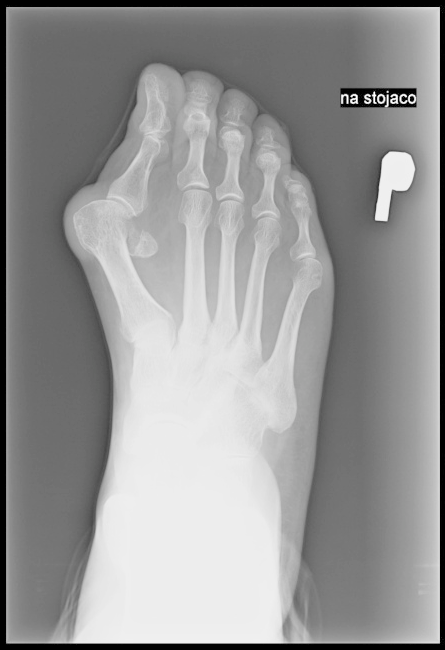
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
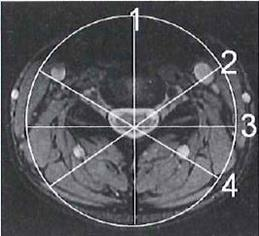
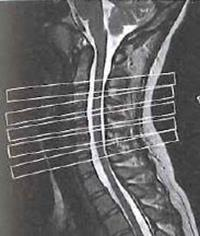
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
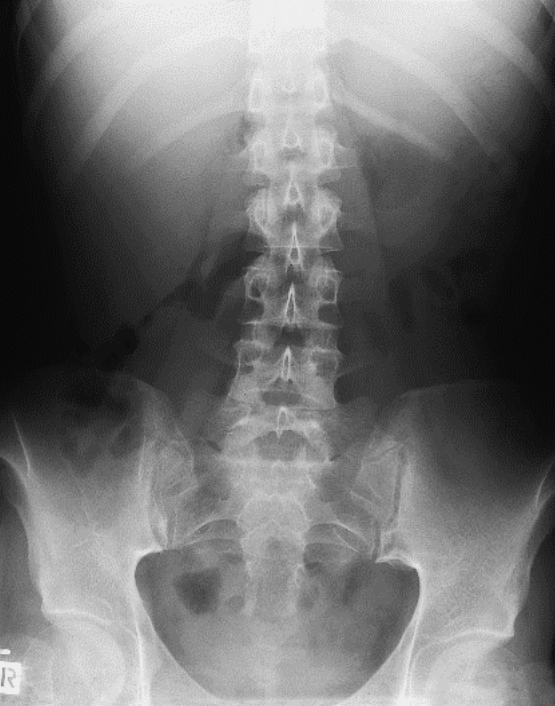
Na którym radiogramie uwidoczniona jest kamica nerkowa?
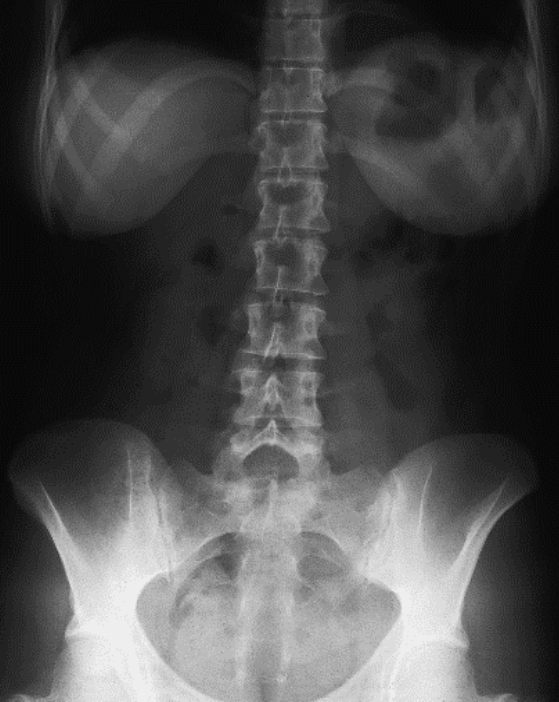
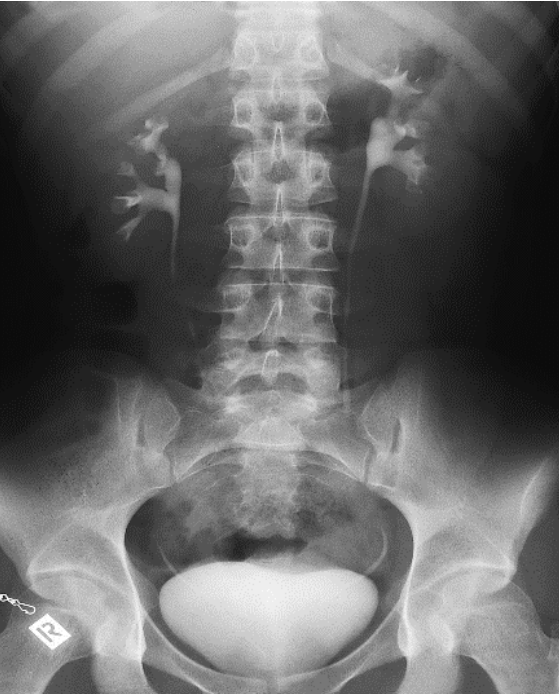
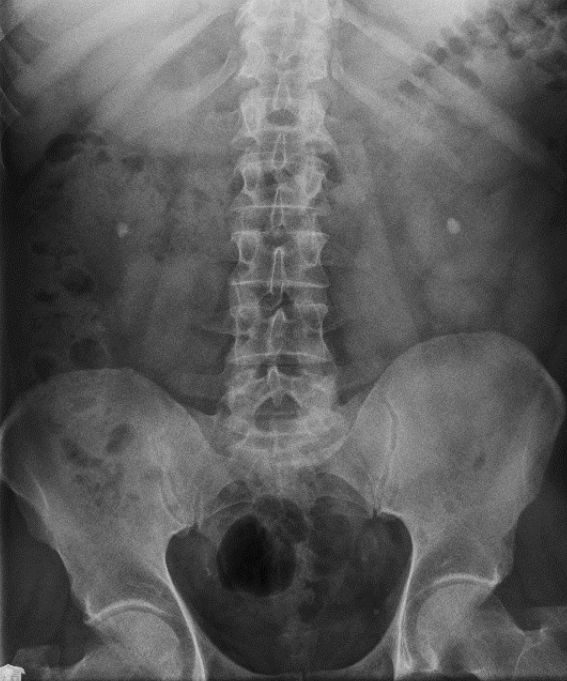
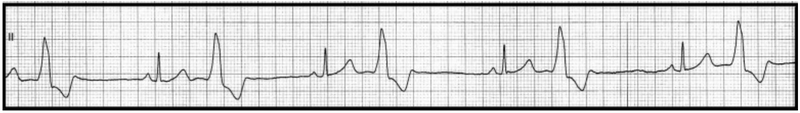
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
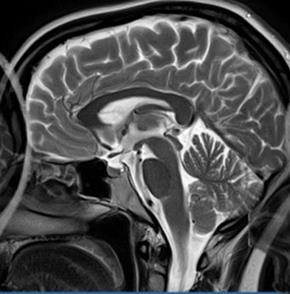
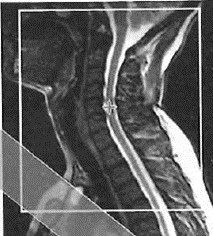
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Promieniowanie rentgenowskie jest
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
W standardowym badaniu EEG elektrody P3, P4 i Pz umieszcza się na skórze głowy pacjenta nad płatami
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
W badaniu cystografii wstępującej środek kontrastowy należy podać
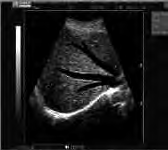
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
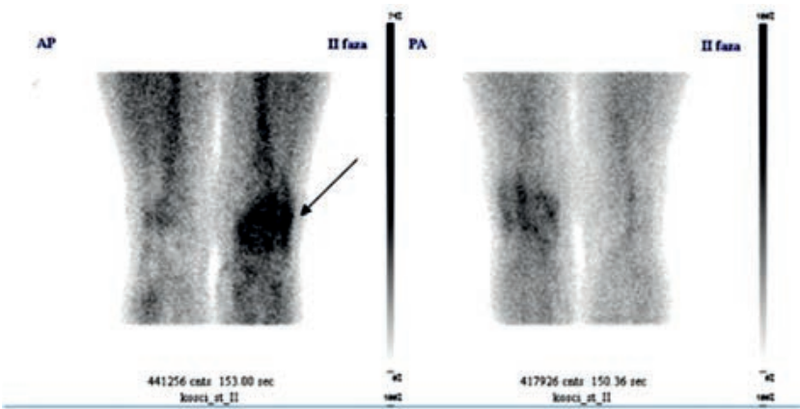
Na przedstawionym scyntygramie ukazano duży obszar
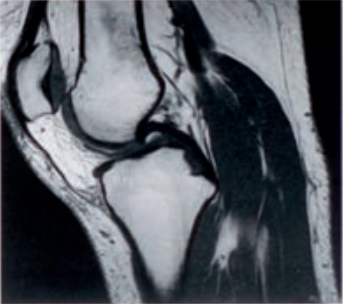
Którą metodę badania zastosowano w obrazowaniu stawu kolanowego?
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Na którym obrazie MR jest widoczne pasmo saturacji?

Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
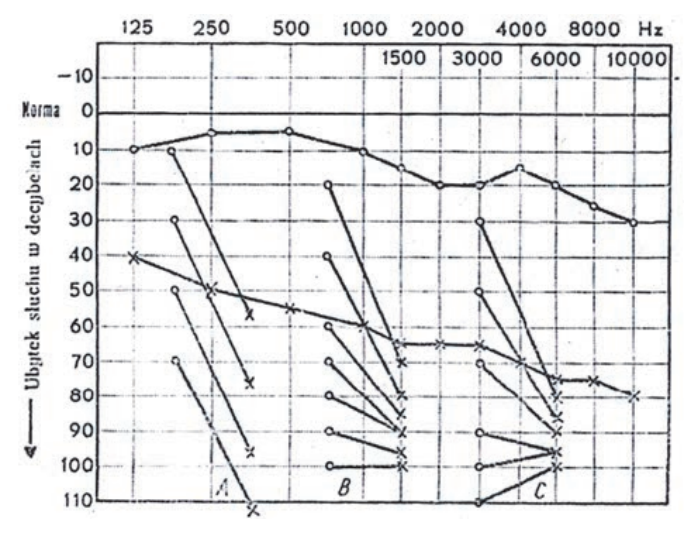
Audiogram przedstawia próbę
W badaniu PET stosuje się tylko radioizotopy emitujące