Pytanie 1
Instrumenty modułowe powinny być konserwowane po przeprowadzeniu kontroli
Wynik: 16/40 punktów (40,0%)
Wymagane minimum: 20 punktów (50%)
Instrumenty modułowe powinny być konserwowane po przeprowadzeniu kontroli
Wyroby medyczne umieszczone w opakowaniach papierowo-foliowych powinny być układane w koszu do sterylizacji
Prawidłowo zabarwiony chemiczny wskaźnik procesu typu 1 wskazuje na to, że
Do jakiego celu wykorzystuje się klasyfikację Spauldinga?
Kto sprawuje nadzór zewnętrzny nad procedurami dezynfekcji narzędzi?
Wskaźnik chemiczny, który reaguje po spełnieniu wszystkich istotnych parametrów krytycznych dla danych cykli sterylizacji, zalicza się do rodzaju
Przed przystąpieniem do dezynfekcji narzędzi chirurgicznych należy
Czas dezynfekcji zaczyna się od chwili
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0
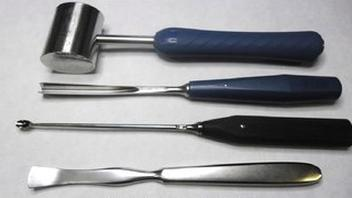
Przedstawione na ilustracji instrumentarium należy przygotować do maszynowego mycia i dezynfekcji na wózku wsadowym

Płukanie wstępne, mycie, dezynfekcja chemiczna, neutralizacja, płukanie, spłukiwanie oraz suszenie to etapy zarejestrowanego procesu dezynfekcji?
Na jakość zgrzewu wpływ mają
Przedstawiony na zdjęciu przyrząd testowy ETS służy do pomiaru parametrów fizycznych procesu, podobnie jak tradycyjny test

Jaką ilość arkuszy papieru białego i zielonego należy wykorzystać do prawidłowego opakowania 20 zestawów narzędziowych?
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
Które z przedstawionych na ilustracjach wyrobów można poddawać kolejno: myciu ultradźwiękowemu, dezynfekcji termicznej oraz sterylizacji parowej?

Jaką minimalną odległość powinny zachować materiały sterylne ustawione bezpośrednio na regałach oraz półkach od podłogi?
W pozycji otwartej lub zapiętej na pierwszy ząbek, jakie narzędzia powinno się pakować?
Jakie metody wykorzystuje się do eliminacji pozostałości kości na narzędziach?
Jakie organizmy testowe są wykorzystywane w badaniach nad efektywnością działania preparatów dezynfekcyjnych o właściwościach bakteriobójczych?
Aby kontrolować proces sterylizacji parą wodną w urządzeniu do testów, należy zastosować wskaźnik chemiczny typu
Jaką liczbę wskaźników do kontroli mycia oraz wskaźników do monitorowania parametrów dezynfekcji termicznej należy nabyć na tydzień, skoro codziennie odbywa się 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
W procesie dezynfekcji narzędzi, które mają styczność z ranami, minimalna wartość A₀ powinna wynosić
Której dezynfekcji należy poddać narzędzia przedstawione na zdjęciu? Należy uwzględnić informację, że plastikowe posiadają napis "Steam".

Zgodnie z klasyfikacją Spauldinga, aby zdezynfekować sprzęt z grupy ryzyka, do której zaliczają się stetoskopy, wystarczy zastosować preparat oznaczony
Przed pierwszym użyciem nowe narzędzia chirurgiczne muszą być poddane
Preparaty posiadające działanie sporobójcze to:
Jaką ilość ładunku można umieścić w komorze sterylizatora o objętości 54 litry?
Jakie opakowanie sterylizacyjne nie zawiera celulozy?
Rozwojowi biofilmu w kanale endoskopu giętkiego sprzyja
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
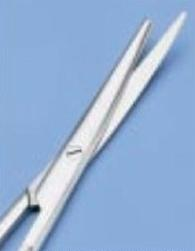
Wg klasyfikacji Spauldinga, wziernik nosowy jest klasyfikowany jako sprzęt
Ile wskaźników do monitorowania mycia oraz wskaźników do nadzoru parametrów dezynfekcji termicznej powinno się zakupić na tydzień, jeśli każdego dnia kontrolowane są 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
Laryngoskop należy zdemontować po
Po zakończeniu maszyny do mycia i dezynfekcji narzędzi chirurgicznych w fazie dezynfekcji, po 3 minutach utrzymywania temperatury 90°C, cały wsad należy
Kleszczyki atraumatyczne działają prawidłowo, jeśli test ich działania wykazuje, że ząbki pyszczków zostawiają na materiale testowym
Który z niżej wymienionych materiałów opakowaniowych nie jest zalecany do sterylizacji parowej?
W trakcie etapu dezynfekcji termiczno-chemicznej wykorzystywanych jest 8 litrów wody oraz 60 ml środka dezynfekcyjnego na każdy litr wody. Koszt litra koncentratu środka dezynfekcyjnego wynosi 60 zł. Jaki będzie całkowity koszt środka dezynfekcyjnego potrzebnego do realizacji 20 cykli dezynfekcji?
Modyfikacja systemu pakowania wiąże się z koniecznością
Podaj klasyfikację kategorii ryzyka według Spauldinga.