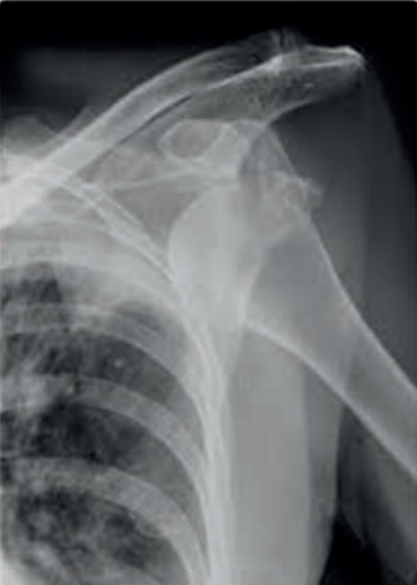
Pytanie 1
Co zostało uwidocznione na zamieszczonym radiogramie?
Wynik: 19/40 punktów (47,5%)
Wymagane minimum: 20 punktów (50%)
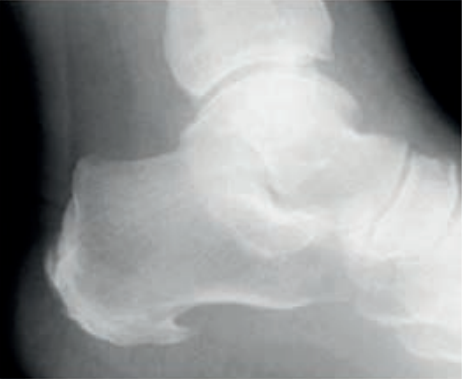
Co zostało uwidocznione na zamieszczonym radiogramie?

Limfografia to badanie kontrastowe
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
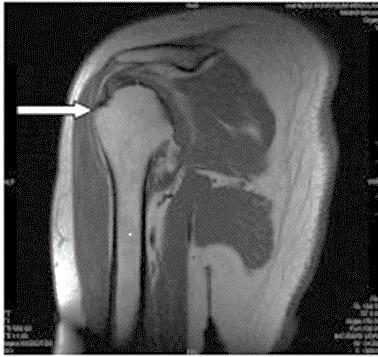
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
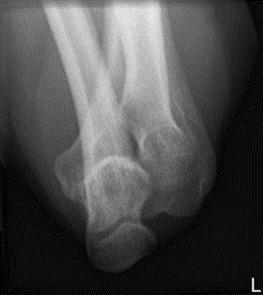
Na obrazie radiologicznym uwidoczniono złamanie kości
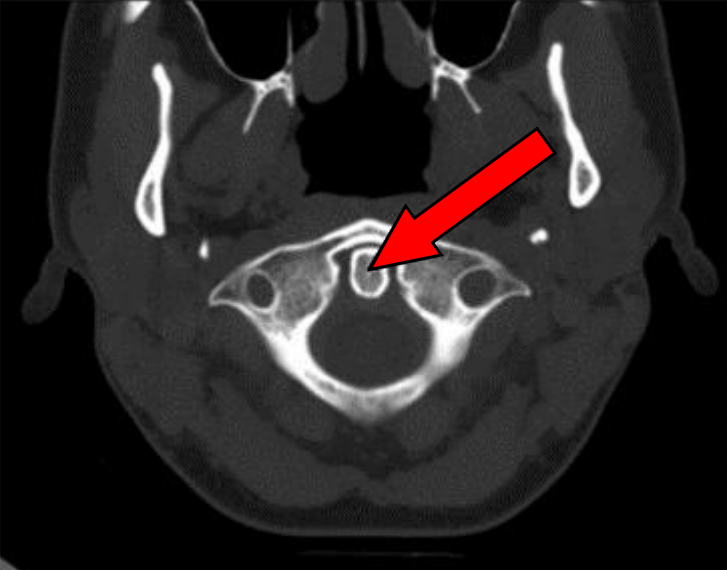
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
W badaniu cystografii wstępującej środek kontrastowy należy podać
Wyniosłość międzykłykciowa znajduje się na nasadzie
Promieniowanie jonizujące pośrednio to
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
Badanie polegające na wprowadzeniu cewnika przez pęcherz moczowy do moczowodu i miedniczki nerkowej i podaniu środka kontrastującego to
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
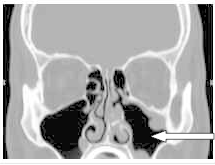
Na obrazie TK zaznaczono zatokę
Który detektor w radiografii wymaga laserowego czytnika obrazu?
Na radiogramie strzałką oznaczono
W jakiej projekcji i pod jakim kątem padania promienia centralnego został wykonany radiogram obojczyka?
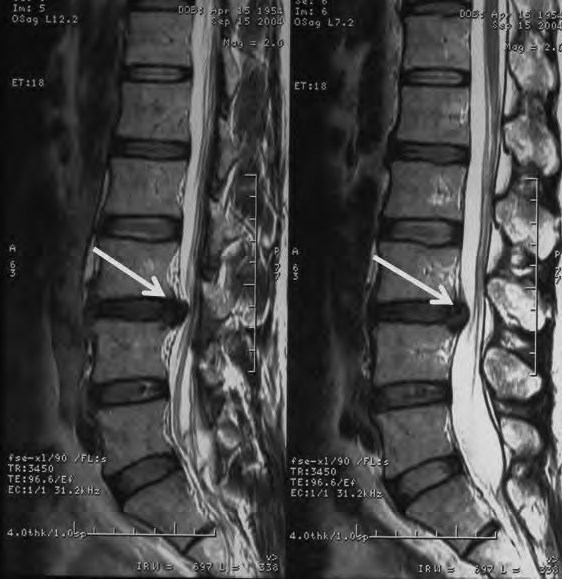
Na obrazie RM uwidoczniono odcinek kręgosłupa
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
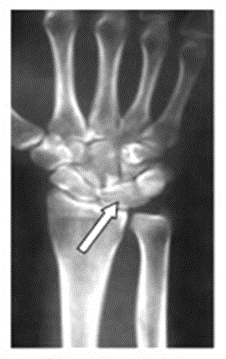
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Skrótem CTV w radioterapii oznacza się
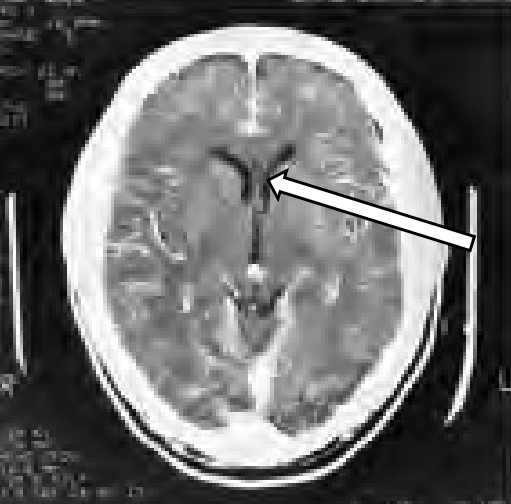
Którą strukturę anatomiczną oznaczono na skanie TK głowy?
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Na obrazie MR jamy brzusznej strzałką wskazano
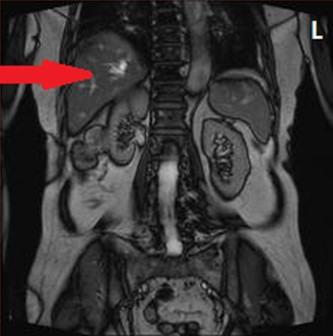
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Ligand stosuje się
Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
Zdjęcie zatok przynosowych wykonuje się w pozycji
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
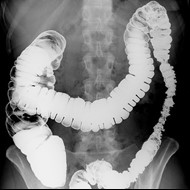
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Źródłem promieniowania protonowego stosowanego w radioterapii jest
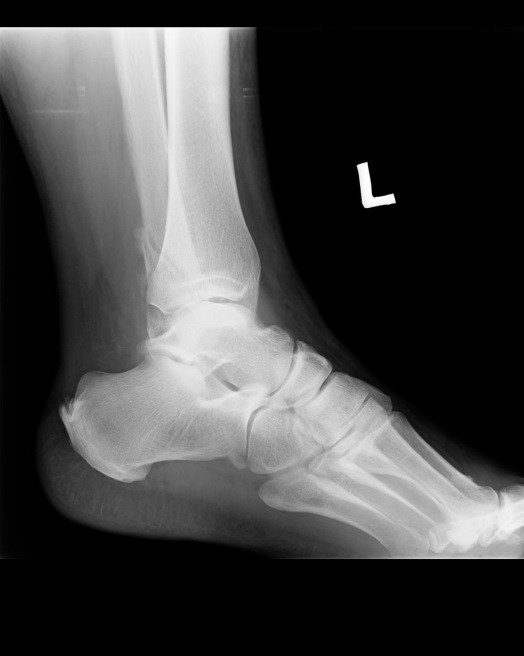
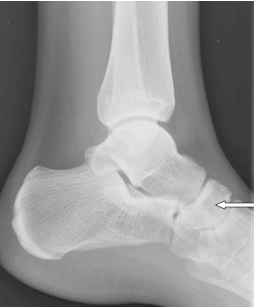
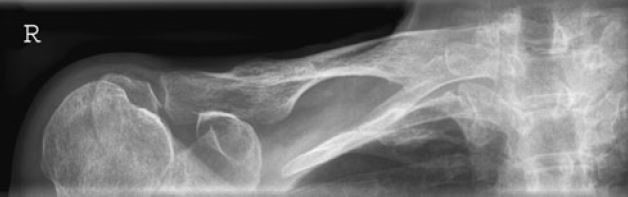
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?