Pytanie 1
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
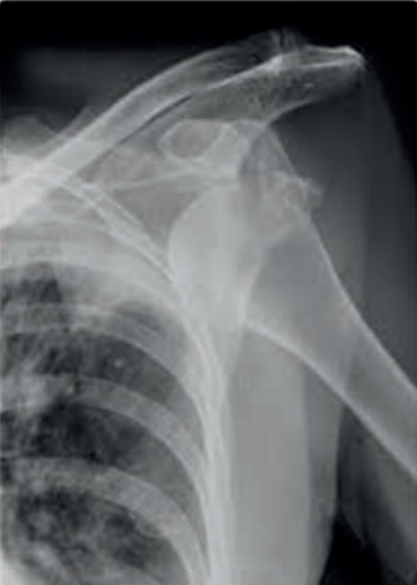
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?

Zamieszczony obraz został wykonany metodą
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Jak zgodnie ze standardem należy ustawić pacjenta do badania rentgenowskiego w skosie tylnym prawym?
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Wskazaniem do wykonania badania spirometrycznego jest
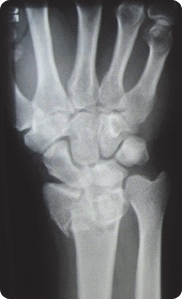
Na radiogramie uwidoczniono złamanie nasady
Fala głosowa rozchodzi się
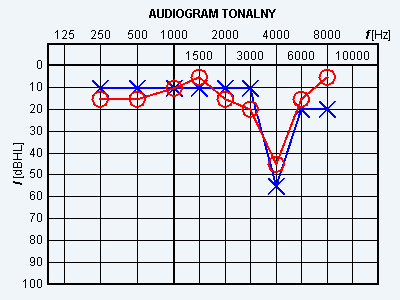
Audiogram przedstawia próbę
Który elektrokardiogram jest poprawny technicznie?
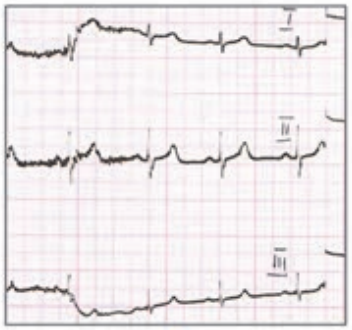
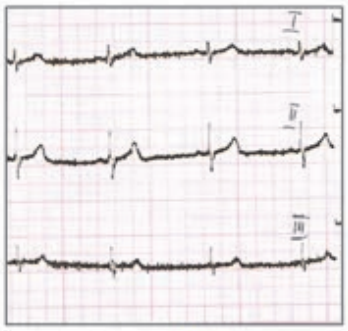
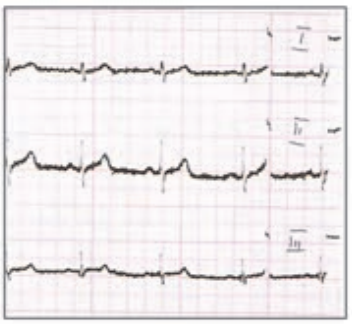
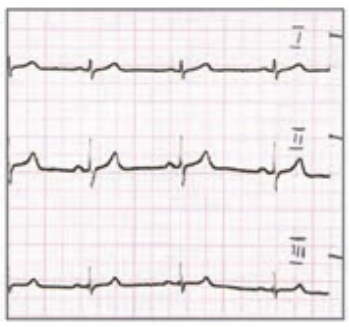
W radiografii mianem SID określa się
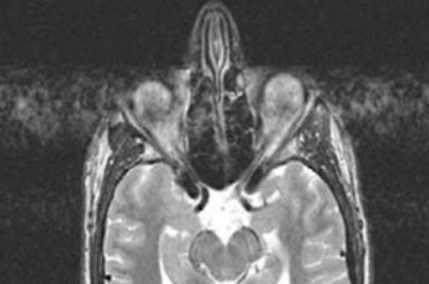
Co jest przyczyną artefaktu widocznego na obrazie MR?
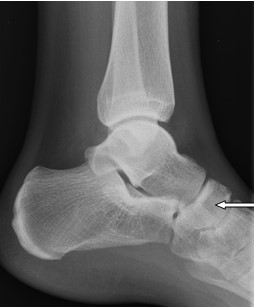
Na radiogramie strzałką oznaczono
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Podczas badania gammakamerą źródłem promieniowania jest
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
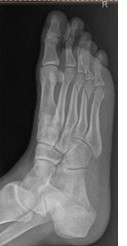
Na rentgenogramie stopy uwidocznione jest złamanie
Do planowego badania TK klatki piersiowej z użyciem środka cieniującego pacjent powinien zgłosić się
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
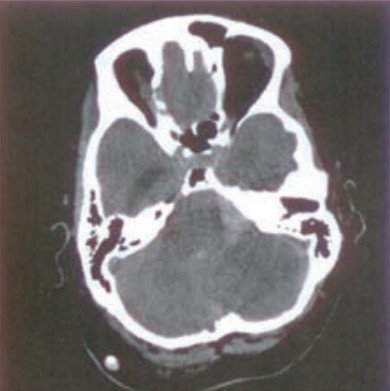
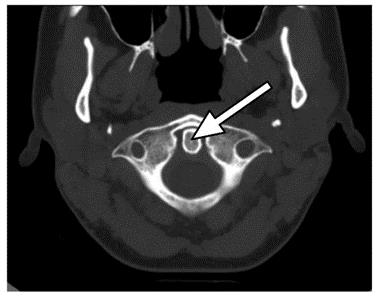
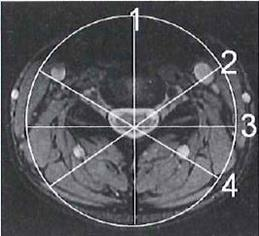
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Który radiofarmaceutyk może zostać podany pacjentowi w scyntygrafii perfuzyjnej mózgu?
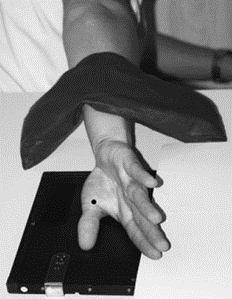
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
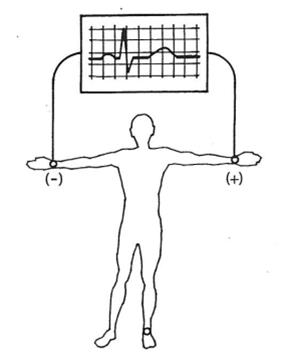
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
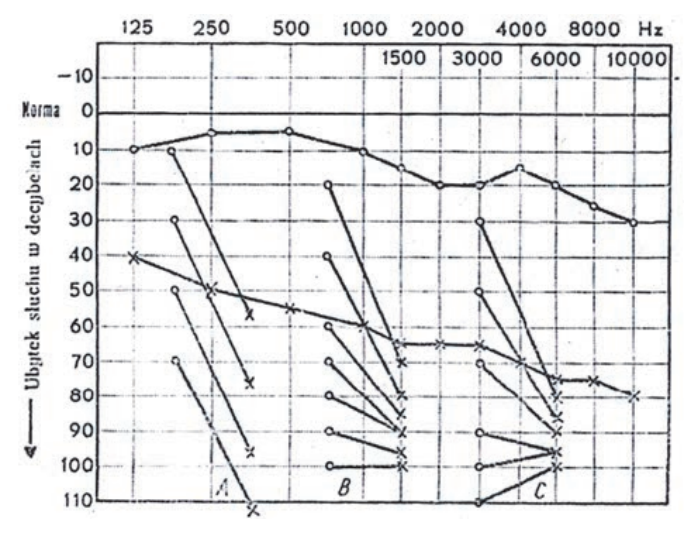
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Pomiar densytometryczny BMD metodą DXA z kręgosłupa powinien obejmować kręgi
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
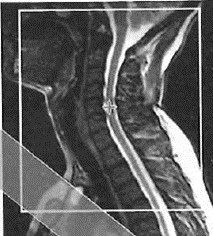
Na którym obrazie MR jest widoczne pasmo saturacji?

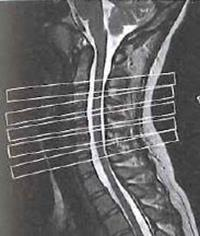
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
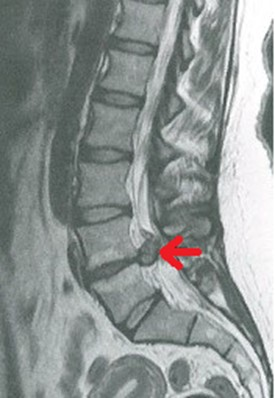
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
Fotostymulacja wykonywana jest podczas badania
Na którym obrazie zarejestrowano badanie scyntygraficzne?
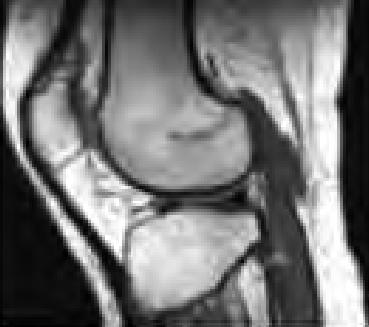
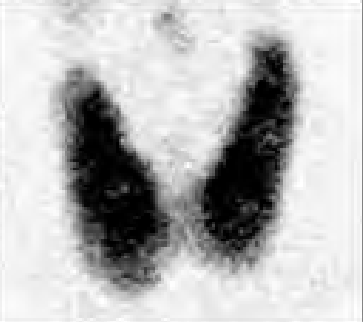
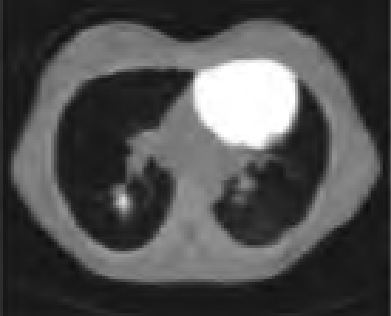
Do wczesnych odczynów popromiennych po radioterapii zalicza się
W której próbie stroikowej przystawia się stroik do czoła (u podstawy nosa) lub na szczycie głowy i porównuje się przewodnictwo kostne ucha prawego i lewego?