Pytanie 1
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
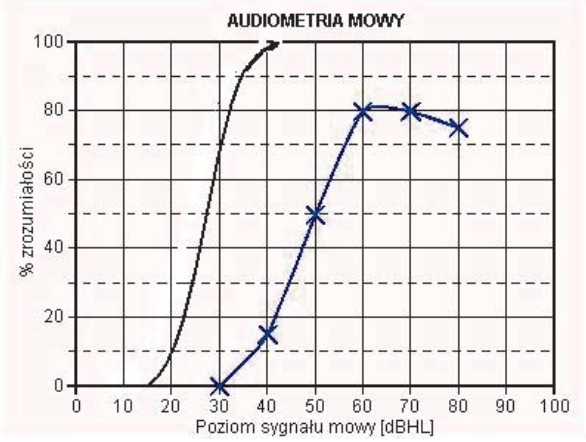
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Pozostawienie przez użytkownika na noc włączonego aparatu słuchowego zamkniętego w pudełku powoduje
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Jednym z podstawowych wskazań do wszczepienia implantu pniowego jest
W jakich jednostkach miary wyraża się poziom głośności?
Jak inaczej można nazwać krzywe izofoniczne?
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
W celu prawidłowego przeprowadzenia badania otoskopowego u dziecka, wziernik uszny należy wprowadzić do zewnętrznego przewodu słuchowego
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
W przypadku pojawienia się sprzężenia zwrotnego w aparacie słuchowym protetyk słuchu powinien
Badanie słuchu audiometrią mowy nie znajduje zastosowania podczas
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Na podstawie wyniku tympanometrii można stwierdzić
Która technologia szybkiego prototypowania jest wykorzystywana podczas produkcji wkładek usznych i obudów aparatów słuchowych wewnątrzusznych?
Gdy woskowina zatka dźwiękowód we wkładce usznej, należy
Rolę receptora słuchu pełni w uchu ludzkim
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
W metodzie SLA ostatnim etapem wykonania obudowy do aparatów słuchowych wewnątrzusznych jest jej
Dla narządu słuchu szczególnie szkodliwy jest hałas
Stosowany w akustyce szum różowy charakteryzuje się widmem, w którym amplituda składowych częstotliwościowych
Najczęściej stosowaną słuchawką w aparatach słuchowych jest słuchawka
Najczęstszymi przyczynami zniekształconego dźwięku w cyfrowych aparatach słuchowych są:
Dopasowując aparaty słuchowe pacjentowi z szumami usznymi, należy określić
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Czujnik wykrywający dzwonek do drzwi przesyła informacje do sygnalizatora, który informuje o tym osobę niedosłyszącą
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Podstawą działania aparatów słuchowych typu BAHA jest
W celu prawidłowego dopasowania aparatu słuchowego u dzieci należy wykonać pomiar RECD, który określa
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień