Pytanie 1
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W zapisie EKG zespół QRS odzwierciedla
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Do zdjęcia prawych otworów międzykręgowych kręgosłupa szyjnego pacjent stoi w skosie
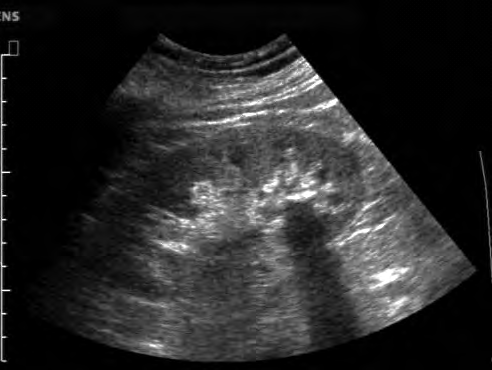
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Fotostymulacja wykonywana jest podczas badania
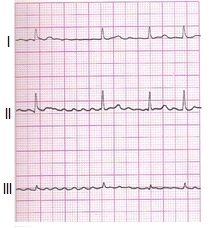
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
Który radioizotop jest emiterem promieniowania alfa?
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

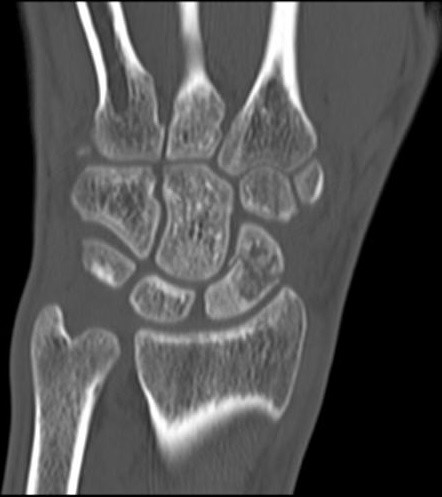
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Zastosowana w badaniu radiologicznym kratka przeciwrozproszeniowa powoduje
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
Badanie polegające na wprowadzeniu cewnika przez pęcherz moczowy do moczowodu i miedniczki nerkowej i podaniu środka kontrastującego to
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
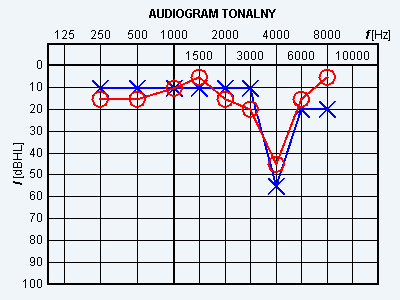
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
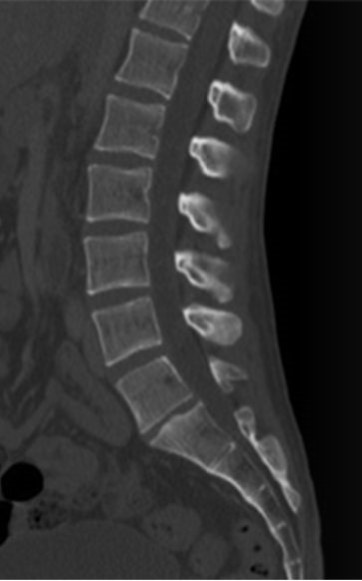
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
W standardowym badaniu elektrokardiograficznym elektrodę C4 należy umieścić
Źródłem promieniowania protonowego stosowanego w radioterapii jest
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
W standardowym badaniu EEG elektrody P3, P4 i Pz umieszcza się na skórze głowy pacjenta nad płatami
Pielografia zstępująca umożliwia diagnostykę
Do wczesnych odczynów popromiennych po radioterapii zalicza się
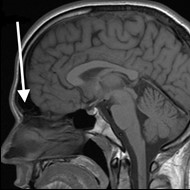
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
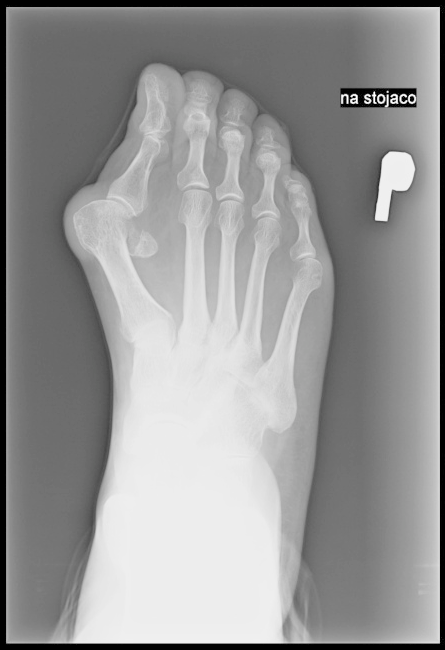
Na radiogramie uwidoczniono
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji