Pytanie 1
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
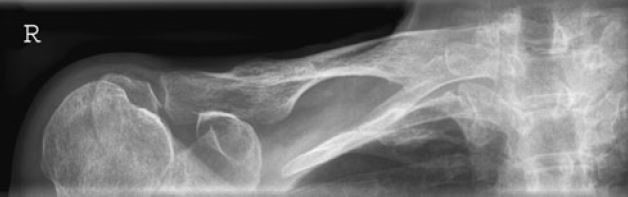
W jakiej projekcji i pod jakim kątem padania promienia centralnego został wykonany radiogram obojczyka?
W radioterapii hadronowej leczenie odbywa się przy użyciu
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
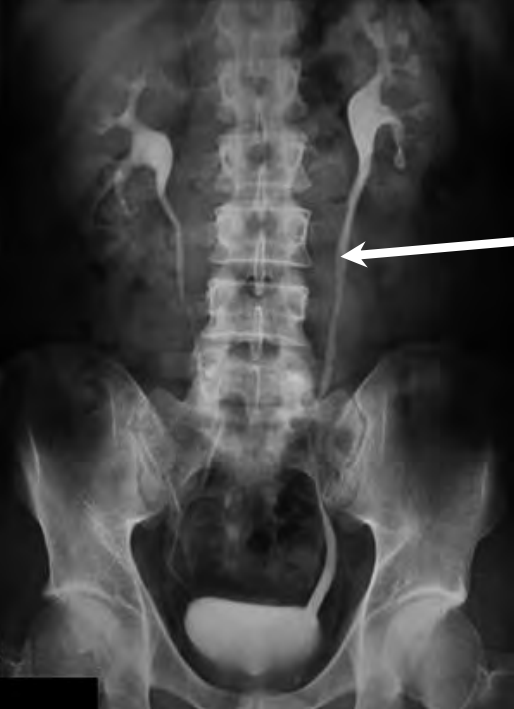
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Zdjęcie zatok przynosowych wykonuje się w pozycji
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
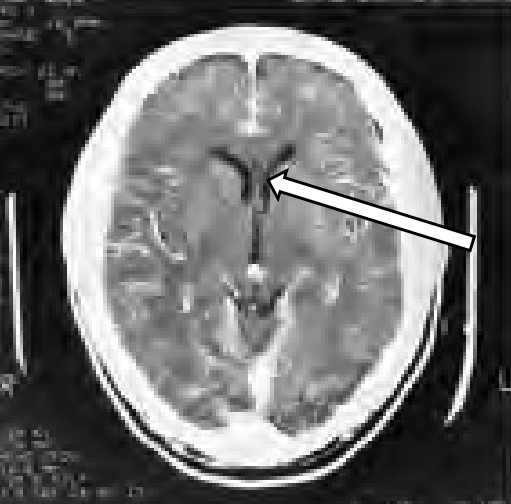
Którą strukturę anatomiczną oznaczono na skanie TK głowy?
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

W pozytonowej emisyjnej tomografii komputerowej PET radioznacznik podawany jest pacjentowi najczęściej
Badanie polegające na wprowadzeniu cewnika przez pęcherz moczowy do moczowodu i miedniczki nerkowej i podaniu środka kontrastującego to
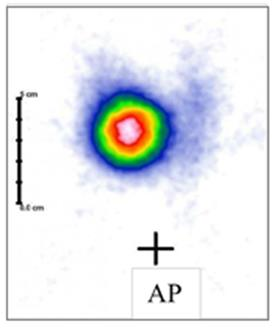
Na scyntygramie tarczycy został uwidoczniony guzek
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
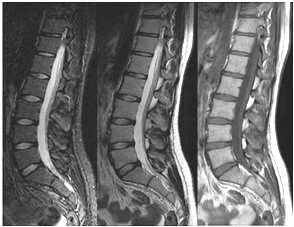
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
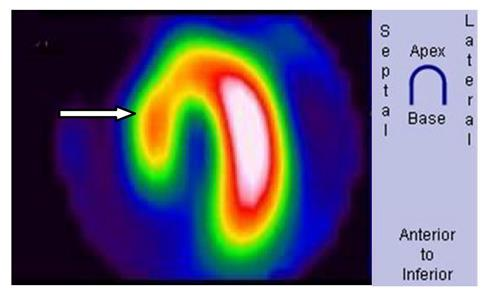
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
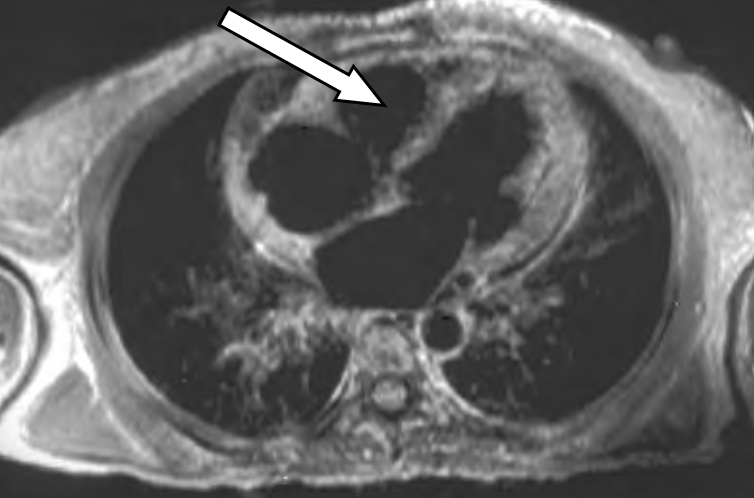
Na skanie rezonansu magnetycznego serca oznaczono
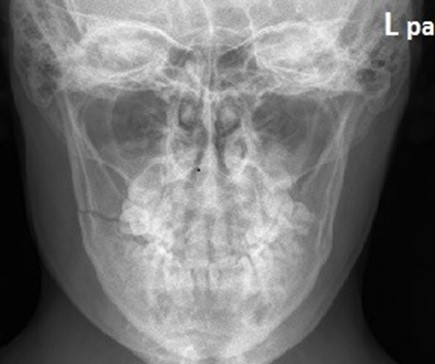
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Zarejestrowany na obrazie TK artefakt jest spowodowany
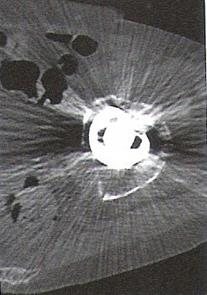
W radiografii mianem SID określa się
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
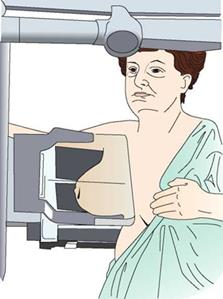
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
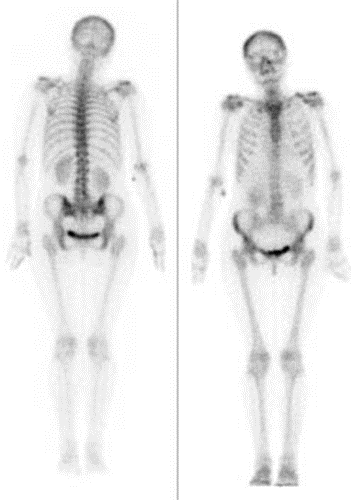
Przedstawiony obraz został zarejestrowany podczas wykonania
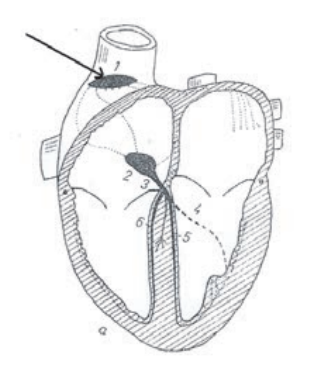
Strzałką na schemacie oznaczono
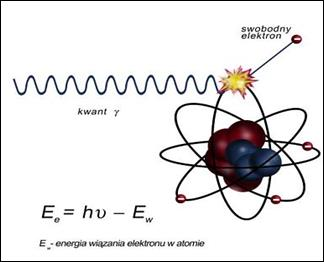
Na ilustracji przedstawiono zjawisko
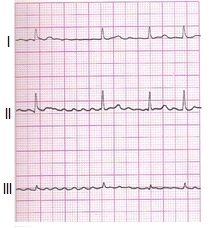
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
W badaniu cystografii wstępującej środek kontrastowy należy podać
Podczas teleradioterapii piersi lewej narządem krytycznym jest
W standardowym badaniu elektrokardiologicznym elektrodę C4 należy umocować
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
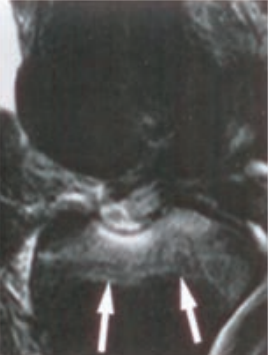
Obraz stawu kolanowego otrzymano metodą
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta