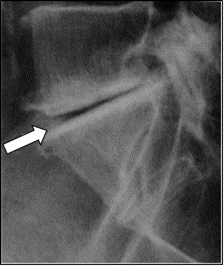
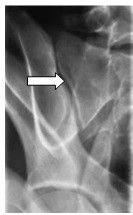
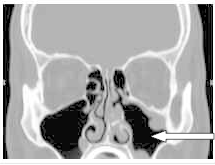
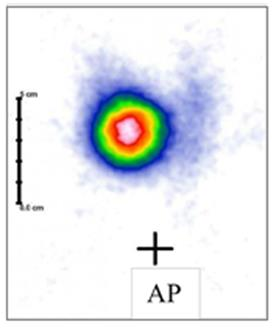
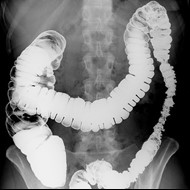
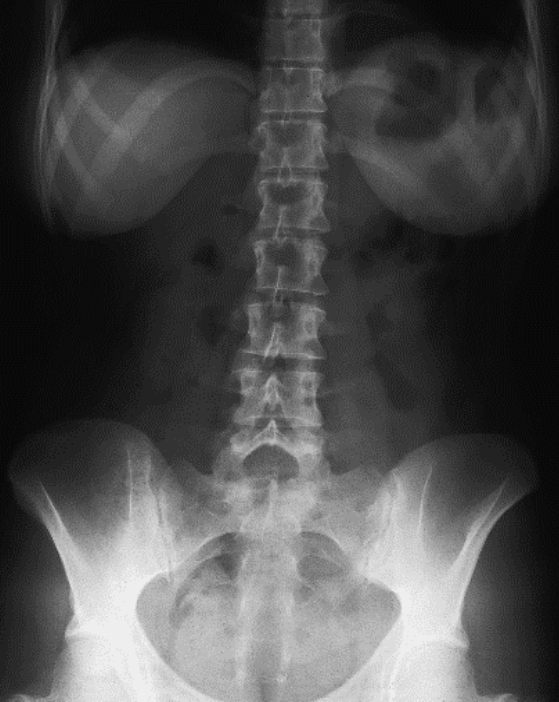
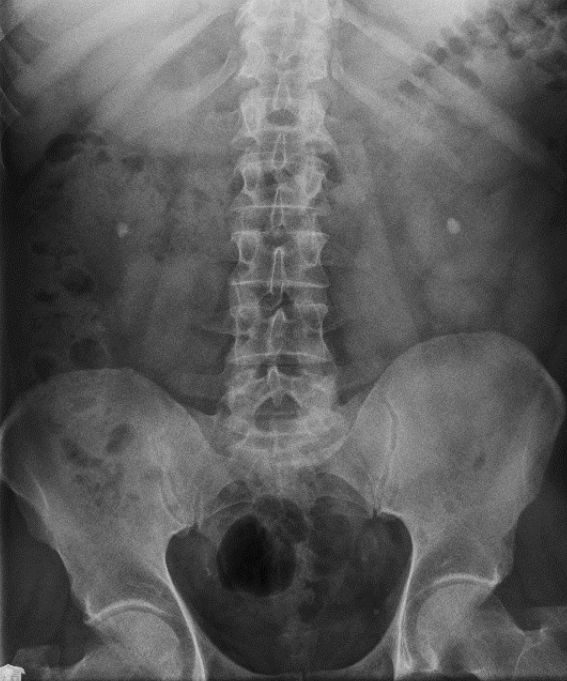
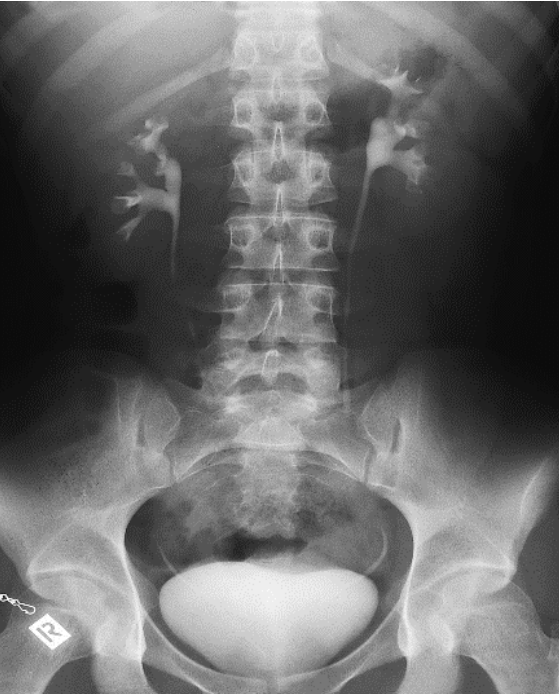
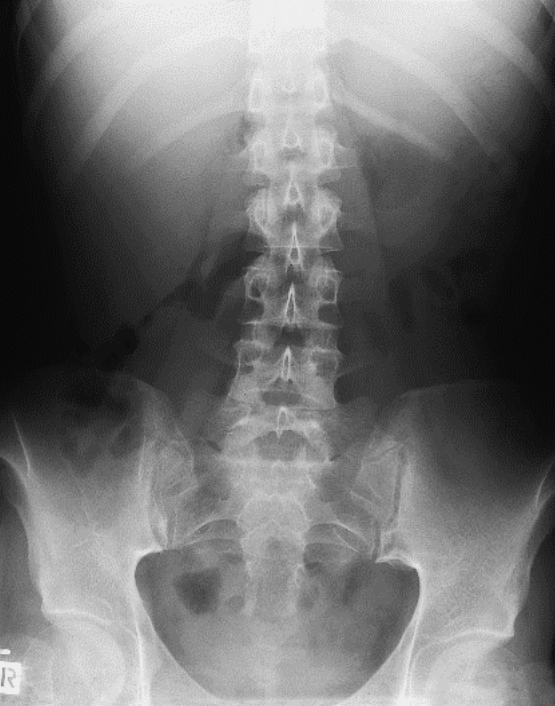
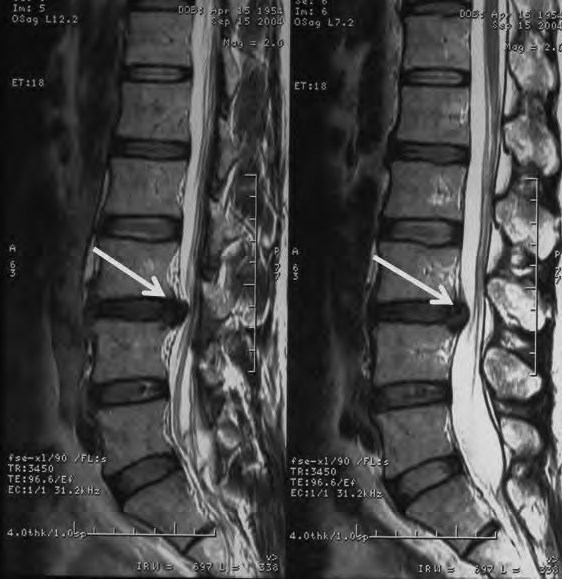
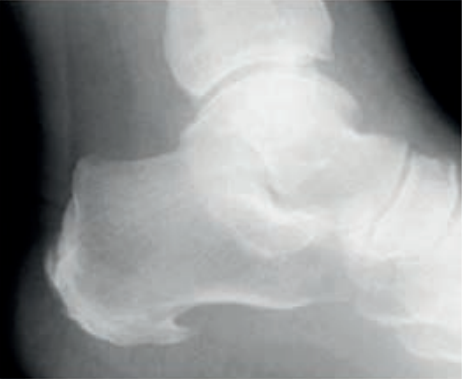
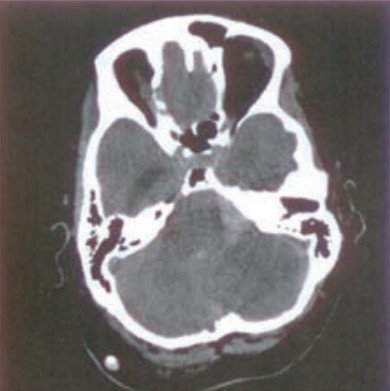
Pytanie 1
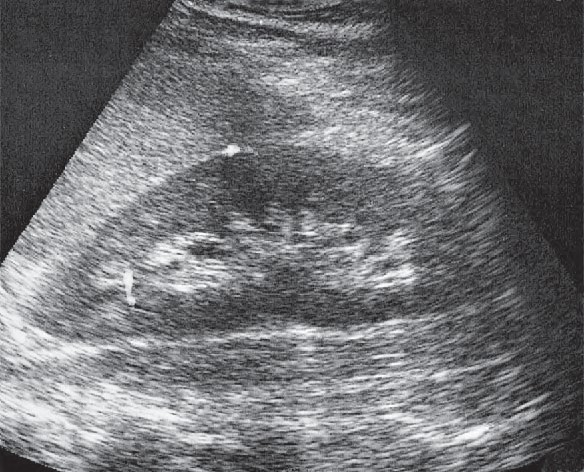
Zamieszczony obraz został wykonany metodą
Brak odpowiedzi na to pytanie.
To jest klasyczny przykład obrazu z tomografii komputerowej (TK) głowy w projekcji poprzecznej (axialnej). Widać charakterystyczny przekrój czaszki z bardzo wyraźnie odgraniczoną, jasną (hiperdensyjną) kością oraz różnicą gęstości pomiędzy mózgowiem, płynem mózgowo-rdzeniowym a zatokami powietrznymi. W TK skala szarości odpowiada jednostkom Hounsfielda (HU), dzięki czemu kość wychodzi prawie biała, powietrze prawie czarne, a tkanki miękkie przyjmują odcienie szarości – dokładnie tak jak na tym obrazie. To nie jest typowy wygląd ani USG, ani MRI, ani PET. W USG mielibyśmy obraz w czasie rzeczywistym, z ziarnistą strukturą i bez widocznej kości w takim przekroju – czaszka praktycznie uniemożliwia obrazowanie mózgu ultrasonografią u dorosłych. W MRI kość jest zwykle bardzo ciemna, a kontrast między tkankami miękkimi jest dużo większy, z innym „charakterem” obrazu (brak typowej białej obwódki kostnej). PET z kolei pokazuje rozkład metabolizmu (aktywności radioznacznika), a nie szczegółową anatomię kości. Tomografia komputerowa wykorzystuje promieniowanie rentgenowskie i rekonstrukcję komputerową wielu projekcji, co pozwala uzyskać serię cienkich przekrojów. W praktyce TK głowy stosuje się m.in. w diagnostyce urazów czaszkowo-mózgowych, krwawień wewnątrzczaszkowych, udarów niedokrwiennych (szczególnie w ostrej fazie, żeby wykluczyć krwotok), a także w ocenie kości skroniowych czy zatok przynosowych. Standardem jest dobór odpowiednich "okien" (np. okno mózgowe, okno kostne), które modyfikują zakres wyświetlanej gęstości, co jeszcze bardziej podkreśla typowy wygląd TK. Z mojego doświadczenia warto od razu kojarzyć: jasna, bardzo wyraźna czaszka, przekrój poprzeczny, jednorodny szum – to prawie na pewno tomografia komputerowa, szczególnie w badaniach głowy.