Pytanie 1
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Przedstawiony obraz został zarejestrowany podczas wykonania
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
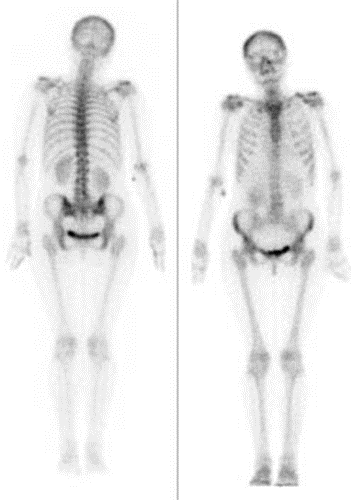
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
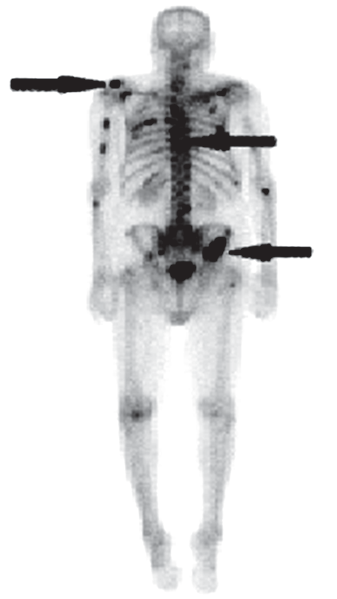
Na scyntygramie kości strzałkami oznaczono ogniska
Który radioizotop stosuje się do badania scyntygraficznego kości?
Który radiofarmaceutyk może zostać podany pacjentowi w scyntygrafii perfuzyjnej mózgu?
Czas połowicznego zaniku jest wykorzystywany
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Na obrazie uwidoczniono
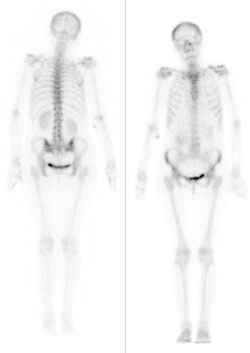
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Który radioizotop jest emiterem promieniowania alfa?
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
W scyntygrafii dynamiczne badanie najczęściej rozpoczyna się
Ligand stosuje się
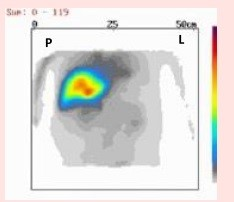
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
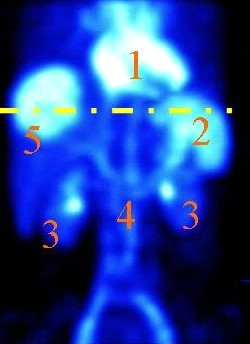
W scyntygrafii kośćca „ogniska gorące” oznaczają miejsca
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
Podczas badania gammakamerą źródłem promieniowania jest
SPECT to
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
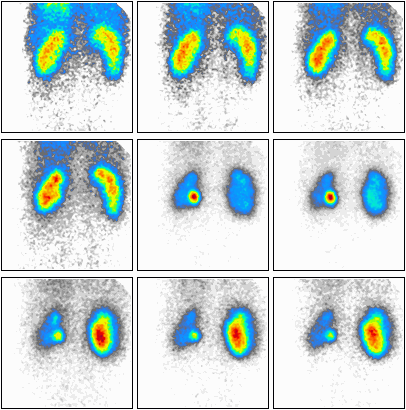
W badaniu PET stosuje się tylko radioizotopy emitujące
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
W badaniu PETCT radioizotop ulega
Przedstawiony obraz został zarejestrowany podczas wykonywania

„Ognisko zimne” w obrazie scyntygraficznym oznacza
W leczeniu izotopowym tarczycy należy podać
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
W medycynie nuklearnej wykorzystuje się:
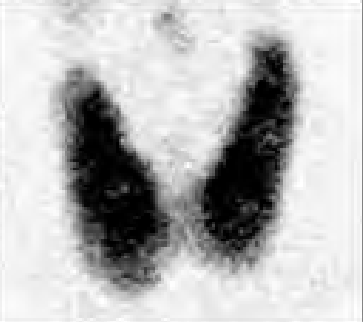
Na którym obrazie zarejestrowano badanie scyntygraficzne?
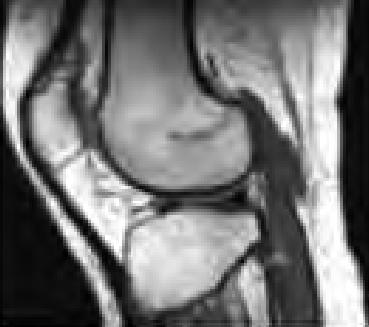
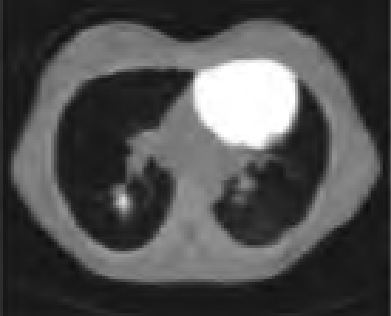
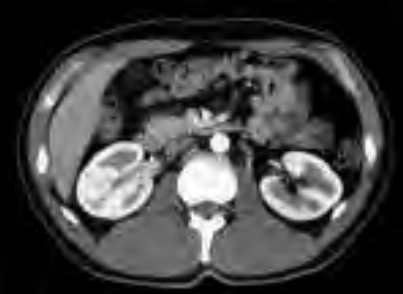
Na scyntygramie strzałką oznaczono
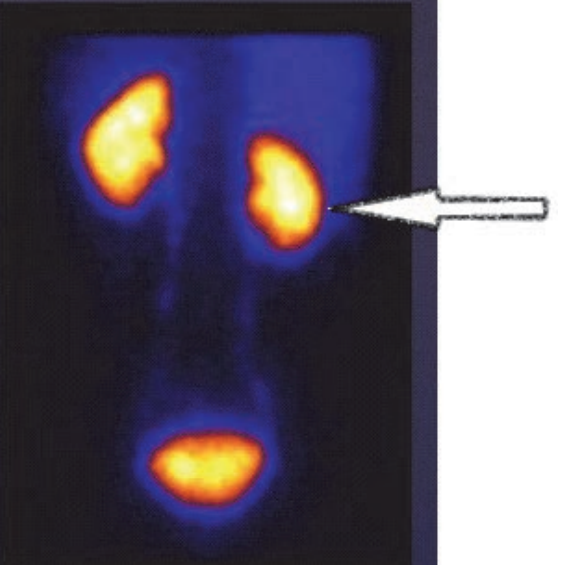
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?