Pytanie 1
W leczeniu izotopowym tarczycy należy podać
Wynik: 17/40 punktów (42,5%)
Wymagane minimum: 20 punktów (50%)
W leczeniu izotopowym tarczycy należy podać
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Ile razy i jak zmieni się wartość natężenia promieniowania X przy zwiększeniu odległości OF ze 100 cm do 200 cm?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
Który środek ochrony radiologicznej należy zastosować podczas badania czaszki 53-letniego pacjenta za pomocą tomografii komputerowej?
Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
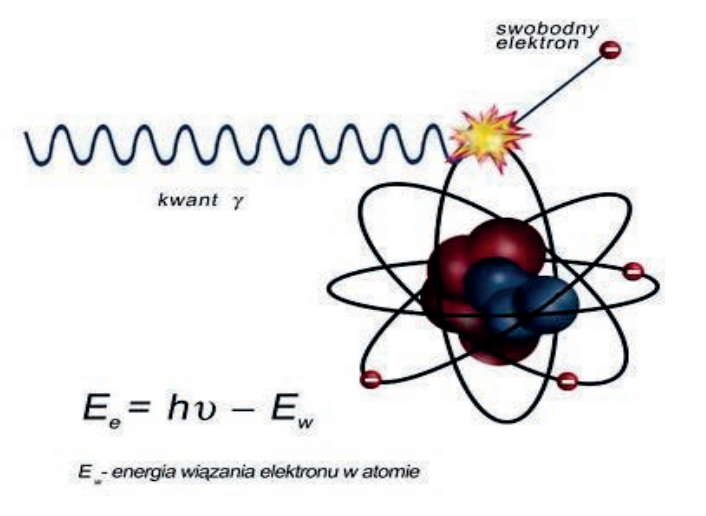
Na zamieszczonej rycinie przedstawiono
W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Który radioizotop jest emiterem promieniowania alfa?
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
W brachyterapii MDR stosowane są dawki promieniowania
Warstwa półchłonna (WP) służy do obliczania
W której technice brachyterapii stosuje się źródła promieniowania o mocy dawki 2-12 Gy/h?
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
Jaka jest odległość pomiędzy źródłem promieniowania a powierzchnią ciała pacjenta w technice izocentrycznej radioterapii?
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
W leczeniu izotopowym tarczycy podaje się
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Więzka promieniowania X to
Obrazowanie portalowe w radioterapii służy do
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Czas połowicznego zaniku jest wykorzystywany
Do wczesnych odczynów popromiennych po radioterapii zalicza się