Pytanie 1
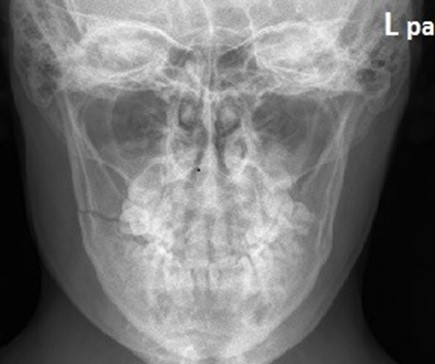
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
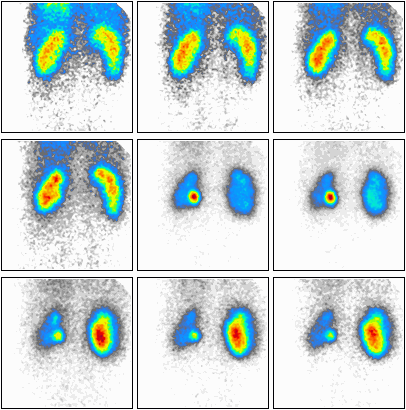
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Ligand stosuje się
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
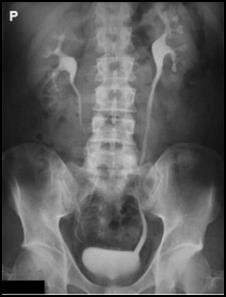
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
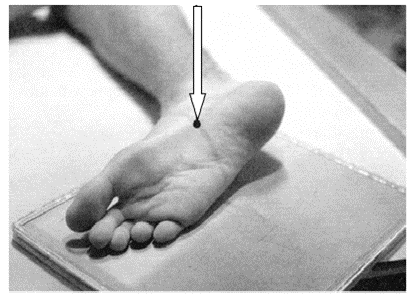
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
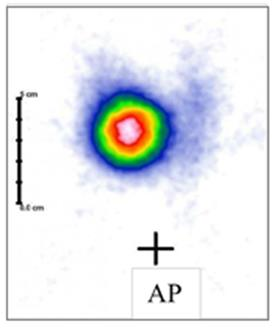
Na scyntygramie tarczycy został uwidoczniony guzek
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Podczas badania gammakamerą źródłem promieniowania jest
Który radioizotop jest emiterem promieniowania alfa?
W celu wykonania badania scyntygraficznego układu kostnego radiofarmaceutyk należy podać pacjentowi
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
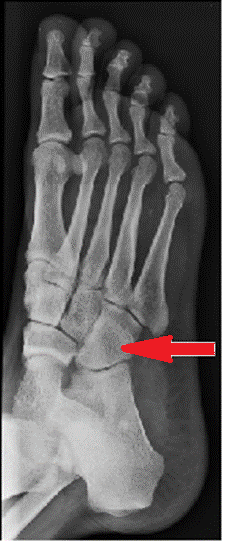
Na radiogramie stopy strzałką wskazano kość
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
DSA to cyfrowa
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Przyczyną zaniku kostnego jest
Celem radioterapii paliatywnej nie jest
Cholangiografia to badanie radiologiczne
Obiektywną metodą badania słuchu jest audiometria
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
W zapisie EKG linia izoelektryczna obrazuje
W radiografii mianem SID określa się
Ultrasonograficzne środki kontrastowe to
Celiakografia jest badaniem kontrastowym
Radiogram przedstawia
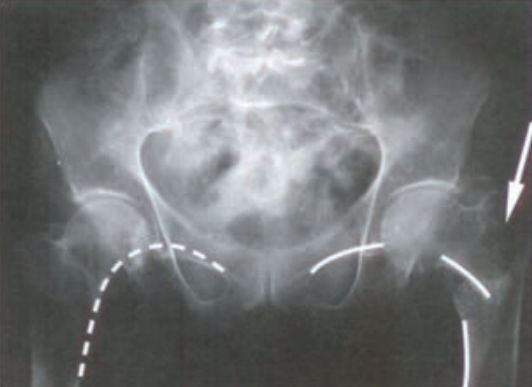
W badaniu MR nadgarstka w ułożeniu na supermana pacjent leży na
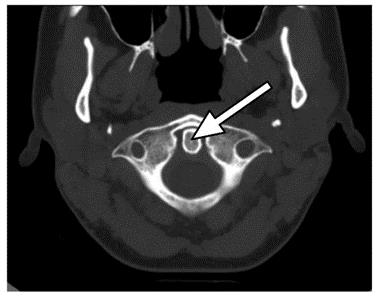
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Technikę bramkowania oddechowego stosuje się w badaniu MR
Promieniowanie jonizujące pośrednio to
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?